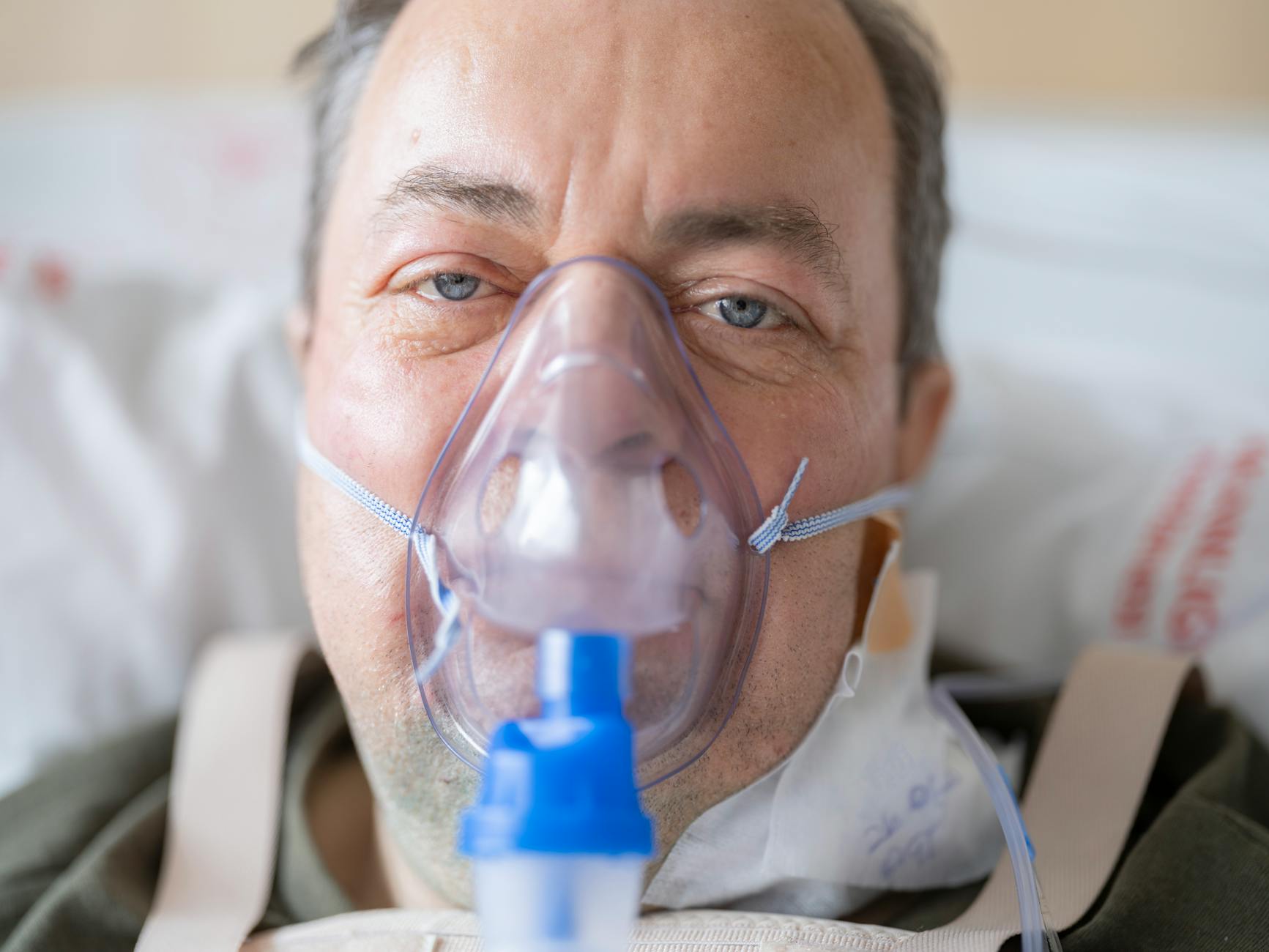
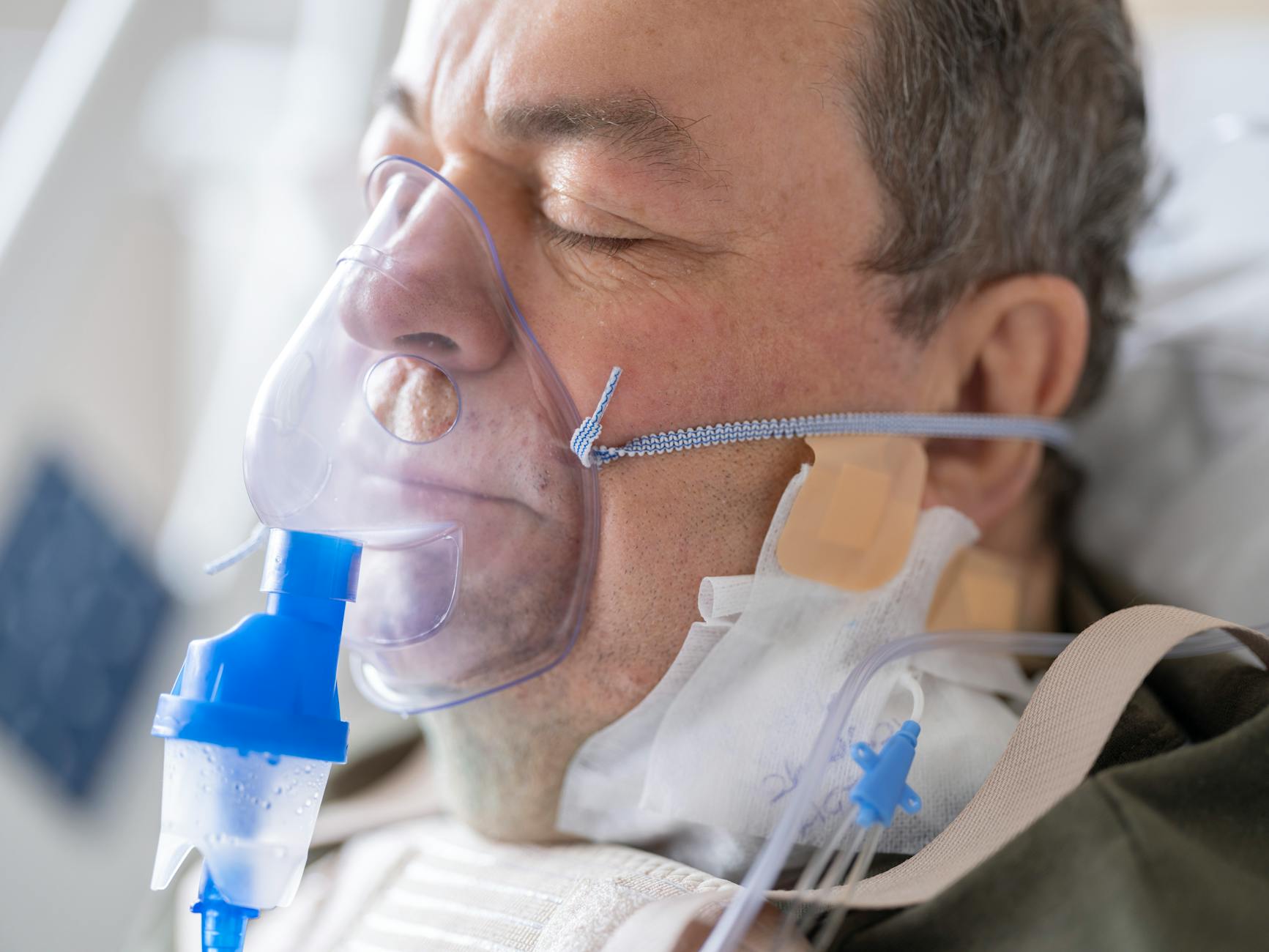
Co oznacza domowa tlenoterapia po wyjściu ze szpitala
Kiedy kończy się tlenoterapia szpitalna, a zaczyna leczenie w domu
Domowa tlenoterapia po wyjściu ze szpitala to kontynuacja leczenia niewydolności oddechowej w warunkach domowych, przy użyciu sprzętu dostarczonego i serwisowanego przez świadczeniodawcę mającego umowę z NFZ. Z medycznego punktu widzenia to ten sam proces terapii tlenem, ale w innym otoczeniu, na innych zasadach organizacyjnych i finansowych. Kluczowe jest, aby nie powstała przerwa między ostatnią dobą w szpitalu a pierwszym dniem na sprzęcie domowym, jeśli lekarz zaleca tlenoterapię ciągłą lub długoterminową.
W praktyce leczenie szpitalne „kończy się” formalnie w momencie wypisu i przekazania karty informacyjnej. Jednak leczenie tlenem jako takie często musi być prowadzone dalej. Ta zmiana miejsca terapii powoduje zmianę odpowiedzialności: szpital przestaje odpowiadać za zapewnienie tlenu, a wchodzi w to rola systemu ambulatoryjnego – lekarza POZ lub specjalisty plus firmy mającej kontrakt z NFZ na świadczenie „tlenoterapia w warunkach domowych”.
Najbardziej newralgiczny jest moment, kiedy pacjent opuszcza oddział: z jednej strony jest już wypisany, z drugiej – sprzęt refundowany do domu często nie jest jeszcze fizycznie dostarczony. Jeśli tego nie zaplanuje się z wyprzedzeniem, pacjent lub rodzina zostają z zaleceniem „proszę używać tlenu 16 godzin na dobę” i bez realnej możliwości zorganizowania tlenu choćby na najbliższą noc.
Różnice między tlenoterapią szpitalną a domową
Organizacyjnie i prawnie tlenoterapia szpitalna oraz domowa funkcjonują zupełnie inaczej. W szpitalu pacjent korzysta z instalacji tlenowej lub butli jako elementu całościowego leczenia – nie rozlicza się osobno sprzętu, pacjent nie ma nad nim kontroli ani odpowiedzialności. Po wypisie sprzęt do tlenoterapii staje się „środkiem pomocniczym” lub „wyrobem medycznym”, za który odpowiada konkretna firma, zgodnie z umową z NFZ.
Finansowo różnica jest również wyraźna. Pobyt i leczenie szpitalne rozlicza szpital w ryczałcie lub jednorodnym grupie pacjentów, natomiast tlenoterapia w domu jest rozliczana przez świadczeniodawcę w ramach osobnego kontraktu. Pacjent może ponosić częściową odpłatność za niektóre elementy sprzętu lub zwiększony limit, ale podstawowe świadczenie (koncentrator stacjonarny, określona liczba godzin tlenoterapii) jest finansowane przez NFZ, jeśli spełnione są kryteria.
Organizacyjna zmiana jest szczególnie widoczna dla rodziny: w szpitalu opiekę zapewnia personel medyczny, w domu główną rolę pełni opiekun lub sam pacjent. Dochodzi obsługa urządzeń, pilnowanie zasilania, higiena przewodów i nawilżaczy, zgłaszanie awarii. Wszystko to musi zostać objaśnione jeszcze przed wypisem, aby przejście z tlenoterapii szpitalnej na domową nie było szokiem.
Typowe wskazania do kontynuacji tlenoterapii w domu
Najczęściej domowa tlenoterapia po szpitalu dotyczy pacjentów z przewlekłymi chorobami płuc, serca lub powikłaniami po ostrych zdarzeniach. W praktyce oddziałów wewnętrznych, pulmonologicznych i kardiologicznych powtarza się kilka głównych grup:
- Przewlekła obturacyjna choroba płuc (POChP) z zaawansowaną niewydolnością oddechową, często po zaostrzeniu wymagającym hospitalizacji.
- Przewlekła niewydolność serca z wtórną niewydolnością oddechową, czasem w połączeniu z chorobami płuc.
- Śródmiąższowe choroby płuc (np. włóknienie płuc), w których obniżona pojemność i elastyczność płuc utrudnia utlenowanie krwi.
- Powikłania po COVID‑19 i innych ciężkich zapaleniach płuc, gdy mimo wyleczenia ostrej fazy pozostaje przewlekła hipoksemia.
- Choroby nowotworowe z zajęciem płuc lub klatki piersiowej, powodujące przewlekłe niedotlenienie.
W każdej z tych sytuacji szpital jest miejscem intensywnego leczenia, ale po ustabilizowaniu stanu pacjenta celem jest powrót do domu. Jeśli gazometria i saturacja wskazują na potrzebę przewlekłej tlenoterapii, lekarz musi uwzględnić w planie wypisu organizację urządzeń do domu, a nie tylko opis leków.
Jak długo trwa okres przejściowy od wypisu do uruchomienia sprzętu domowego
Optymalnie okres przejściowy wynosi 0 dni – pacjent wychodzi ze szpitala z uruchomionym zleceniem na tlenoterapię domową, a świadczeniodawca dostarcza koncentrator tlenu do domu jeszcze w dniu wypisu lub najpóźniej następnego dnia. W praktyce, zwłaszcza przy wypisach w piątki, soboty czy przed świętami, takie tempo bywa trudne do osiągnięcia.
Czas od wystawienia zlecenia na tlenoterapię domową do dostarczenia sprzętu zależy od kilku czynników:
- dostępności lekarza uprawnionego do wystawienia zlecenia (szpital, poradnia specjalistyczna, POZ),
- trybu potwierdzania zlecenia (automatyczne w systemie e-zleceń lub konieczność weryfikacji przez NFZ),
- organizacji firmy dostarczającej tlen – dyżury, obsługa w weekendy i święta, odległość od pacjenta, liczba zleceń.
Realne scenariusze obejmują zarówno dostawę tego samego dnia, jak i kilkudniową przerwę w leczeniu, jeśli nikt nie zaplanował formalności. Z medycznego punktu widzenia każda przerwa u pacjenta wymagającego przewlekłej tlenoterapii pogarsza rokowanie, zwiększa ryzyko ponownej hospitalizacji i dodatkowych powikłań.
Kto w praktyce koordynuje przejście na domową tlenoterapię
Formalnie system nie wskazuje jednego „koordynatora przejścia” między szpitalem a domem. W praktyce najczęściej to:
- lekarz prowadzący w szpitalu – decyduje, czy pacjent wymaga domowej tlenoterapii, opisuje to w karcie informacyjnej, może też bezpośrednio wystawić zlecenie na sprzęt, jeśli ma odpowiednie uprawnienia i dostęp do e-zleceń,
- lekarz POZ – przejmuje opiekę po wypisie, może wystawić lub przedłużyć zlecenie, w praktyce bywa „ostatnią deską ratunku” przy brakach organizacyjnych,
- specjalista (pulmonolog, kardiolog, onkolog) – kluczowy, gdy potrzebna jest fachowa ocena wskazań do tlenoterapii długoterminowej, korekta przepływów tlenu, zmiana rodzaju sprzętu.
W szpitalach o lepszej organizacji funkcjonują wewnętrzne procedury: pielęgniarka koordynująca, pracownik socjalny lub asystent medyczny kontaktuje się z firmą tlenową i „załatwia” większość formalności w imieniu pacjenta. W innych placówkach ciężar organizacji spada na rodzinę, która w dniu wypisu musi pilnie znaleźć lekarza, który wystawi e-zlecenie i firmę, która ma umowę z NFZ i obsługuje dany rejon.
Podstawy prawne i zasady refundacji tlenoterapii domowej
Gdzie szukać aktualnych wytycznych NFZ dotyczących tlenoterapii
Refundacja tlenoterapii domowej opiera się na kilku grupach dokumentów: rozporządzeniach ministra zdrowia, zarządzeniach prezesa NFZ i umowach zawieranych między NFZ a świadczeniodawcami. Przepisy oraz wytyczne mogą zmieniać się co kilka lat, dlatego istotne jest korzystanie z aktualnych źródeł, a nie wyłącznie z relacji znajomych „jak było kiedyś”.
Najważniejsze miejsca, w których można znaleźć bieżące informacje, to:
- strona internetowa NFZ – zakładka poświęcona wyrobom medycznym oraz zakładka o świadczeniach gwarantowanych w zakresie tlenoterapii; znajdują się tam informacje ogólne, komunikaty i linki do aktów prawnych,
- Biuletyn Informacji Publicznej NFZ – publikowane są tam zarządzenia prezesa NFZ, w tym te regulujące zasady kontraktowania i rozliczania świadczenia „tlenoterapia w warunkach domowych”,
- serwisy prawa medycznego – zaktualizowane teksty rozporządzeń dotyczących wyrobów medycznych wydawanych na zlecenie oraz świadczeń gwarantowanych z zakresu opieki długoterminowej i rehabilitacyjnej.
Dla pacjenta i rodziny najważniejsze jest, aby znać ogólne zasady i wiedzieć, czego można oczekiwać. Szczegółowe zapisy, takie jak kody świadczeń czy szczegółowy sposób rozliczania, są kluczowe dla lekarzy i firm tlenowych, lecz w praktyce pacjent korzysta z nich pośrednio.
Ogólna zasada finansowania: sprzęt, leczenie, serwis
Domowa tlenoterapia jako świadczenie gwarantowane dzieli się na kilka obszarów finansowania. Uproszczony model wygląda następująco:
- NFZ – finansuje świadczenie tlenoterapii w warunkach domowych jako całość: dostęp do tlenu, używanie koncentratora lub butli, podstawowy serwis i wymianę zużywalnych elementów w ramach określonych norm,
- Świadczeniodawca (firma dostarczająca tlen) – na podstawie umowy z NFZ zapewnia sprzęt, jego instalację, szkolenie pacjenta i opiekunów, serwis oraz dostępność tlenu zgodnie z kontraktem,
- Pacjent – w niektórych sytuacjach może ponosić częściową odpłatność, np. za korzystanie ze sprzętu ponad określony limit, dodatkowe akcesoria, sprzęt niefinansowany przez NFZ (np. drugi koncentrator do domu letniskowego, butle do podróży).
Leczenie jako takie, czyli decyzje medyczne, dawki tlenu, częstotliwość kontroli, prowadzenie dokumentacji – to rola lekarza z odpowiednimi uprawnieniami. Sprzęt pozostaje wynajmowany pacjentowi dzięki umowie NFZ z firmą tlenową, a nie na własność pacjenta. Po zakończeniu tlenoterapii lub zmianie świadczeniodawcy urządzenia są zwracane.
Świadczenie gwarantowane „tlenoterapia w warunkach domowych”
Domowa tlenoterapia jest w Polsce traktowana jako świadczenie gwarantowane – oznacza to, że pacjent spełniający określone kryteria medyczne, posiadający prawidłowe zlecenie, ma prawo do świadczenia finansowanego ze środków publicznych. Świadczenie obejmuje zarówno dostarczenie tlenu, jak i zapewnienie odpowiedniego sprzętu oraz jego serwis.
Najważniejsze elementy tego świadczenia to:
- zapewnienie stałego lub okresowego dostępu do tlenu o odpowiednim stężeniu,
- dostarczenie koncentratora tlenu lub butli (w zależności od wskazań),
- montaż sprzętu w domu pacjenta, przeszkolenie w zakresie obsługi i bezpieczeństwa,
- wymiana lub serwis urządzeń w razie awarii,
- wymiana zużywalnych części (kaniule, maski, przewody, nawilżacze) zgodnie z przyjętymi normami.
Nie można traktować świadczeniodawcy jak zwykłego sklepu ze sprzętem medycznym. To podmiot, który świadczy usługę medyczną w imieniu NFZ, zgodnie z określonymi standardami. Z tego wynikają zarówno prawa pacjenta (np. prawo do naprawy sprzętu, zmiany urządzenia na sprawne), jak i obowiązki (np. dbałość o sprzęt, zgłaszanie problemów, korzystanie zgodnie z zaleceniami).
Rola umów NFZ z firmami dostarczającymi tlen
NFZ nie zapewnia tlenu i koncentratorów bezpośrednio. Zawiera umowy ze świadczeniodawcami – najczęściej są to wyspecjalizowane firmy tlenowe lub podmioty lecznicze. To oni fizycznie dostarczają sprzęt do domu pacjenta, odpowiadają za jego stan techniczny i rozliczają się z NFZ za wykonaną tlenoterapię.
Te umowy określają między innymi:
- obszar terytorialny – które powiaty/województwa obsługuje dana firma,
- rodzaje sprzętu, które musi zapewnić świadczeniodawca (koncentratory, butle, akcesoria),
- czas reakcji w razie awarii lub potrzeby interwencji,
- standardy szkolenia pacjentów i opiekunów,
- sposób raportowania wykonanych świadczeń do NFZ.
Dla pacjenta ważne jest, że nie wybiera on dowolnej firmy komercyjnej, ale musi skorzystać z podmiotu, który ma podpisaną umowę z oddziałem NFZ właściwym dla miejsca zamieszkania. Tylko wtedy tlenoterapia domowa będzie refundowana. Coraz częściej jednak na rynku działają firmy, które mają zarówno kontrakty z NFZ, jak i ofertę komercyjną – to pozwala łączyć sprzęt refundowany z dodatkowymi urządzeniami opłacanymi z własnych środków.
Kto ma prawo do domowej tlenoterapii i na jakich zasadach
Kryteria medyczne otwierające drogę do refundowanej tlenoterapii
O przyznaniu tlenoterapii domowej decydują kryteria medyczne, a nie sam fakt wypisu ze szpitala czy subiektywne poczucie duszności. Lekarz opiera się na badaniach, takich jak gazometria krwi tętniczej, saturacja (SpO2), wyniki spirometrii i obraz kliniczny pacjenta.