Co zmienia tlenoterapia w domu – perspektywa opiekuna i rodziny
Krok 1: Oswojenie słowa „tlenoterapia” – co budzi lęk u otoczenia
Samo słowo „tlenoterapia” brzmi dla wielu osób jak wyrok. Znajomym i sąsiadom kojarzy się z intensywną terapią, dramatycznymi scenami ze szpitala i „końcem leczenia”. W praktyce domowa tlenoterapia bardzo często jest po prostu dodatkowym wsparciem oddychania, podobnie jak okulary są wsparciem dla wzroku, a aparat słuchowy dla słuchu.
Krok 1 to oswojenie słowa w swojej głowie, zanim zaczniesz o nim mówić innym. Jeżeli sam reagujesz napięciem na słowo „tlenoterapia”, otoczenie instynktownie to wyczuje. Wiele osób będzie wtedy zadawać więcej pytań, niż naprawdę potrzebujesz, albo przesadnie dramatyzować.
Pomaga proste przeformułowanie:
- zamiast: „Mama ma tlenoterapię w domu”
- powiedz: „Mama korzysta z tlenu w domu, żeby łatwiej jej się oddychało”.
To nadal prawda, ale użyte słowa mniej straszą. Dla wielu sąsiadów ważne jest, czy „to już koniec leczenia”. Dobrze mieć gotowe zdanie, które od razu uspokoi ton rozmowy, np.: „To nie jest nagła sytuacja, tylko stałe leczenie, dzięki któremu ma więcej siły na zwykły dzień”.
Co sprawdzić na tym etapie: powiedz na głos, najlepiej przed lustrem, jedno proste zdanie: „W domu mamy teraz tlen, to element leczenia, który pomaga w oddychaniu”. Jeżeli czujesz ścisk w gardle – wróć do tego jeszcze kilka razy, aż brzmi to dla ciebie naturalnie.
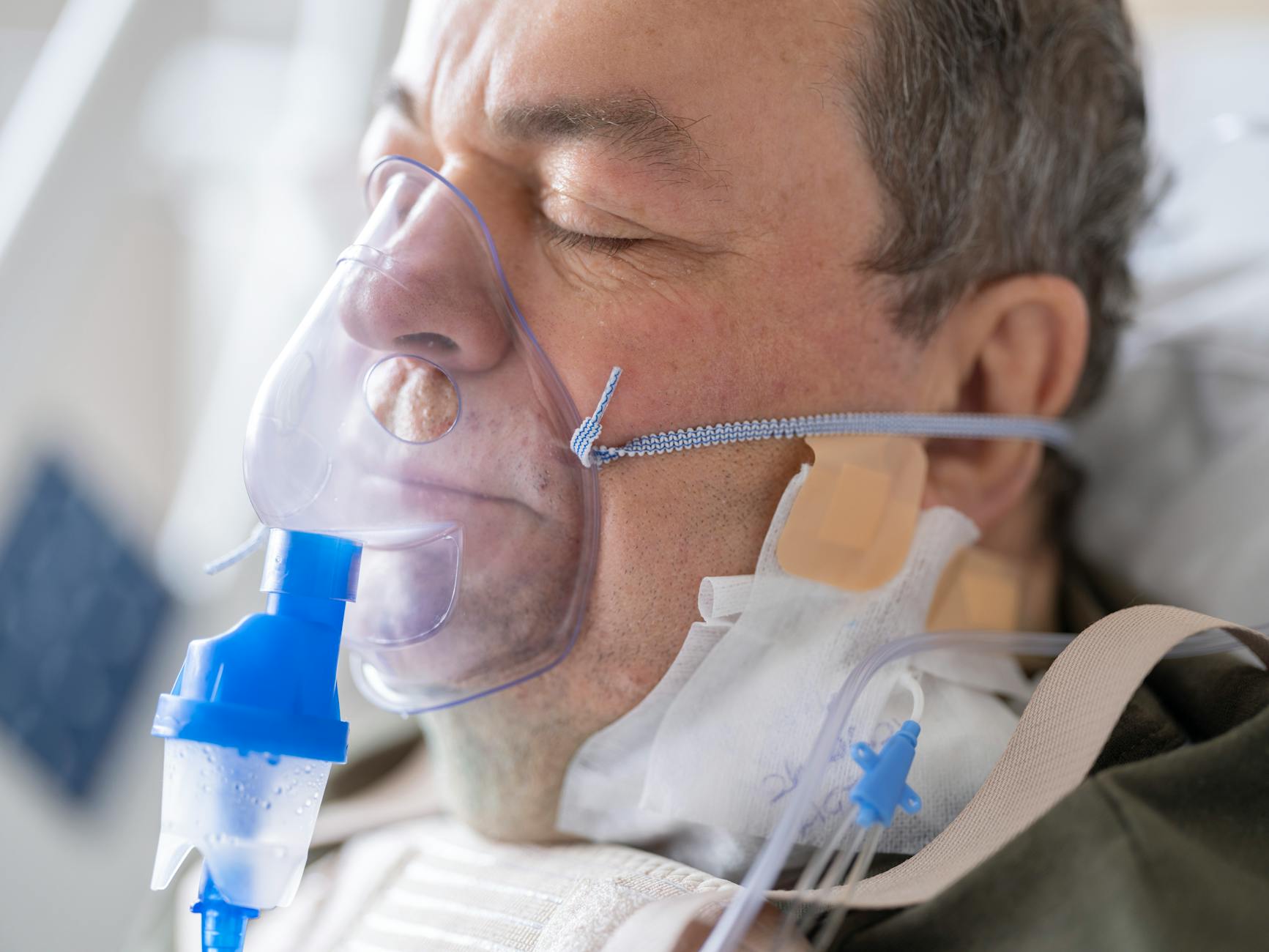
Krok 2: Sprzęt w domu – jak wpływa na codzienność i kontakty z innymi
Pojawienie się koncentratora tlenu, butli, przewodów i masek to dla otoczenia wizualny szok. Dom nagle zaczyna przypominać salę szpitalną, zwłaszcza jeśli sprzętu jest więcej. Goście potrafią zareagować zaskoczeniem, milczeniem albo zbyt nerwowym żartem. Opiekun często czuje wtedy wstyd, jakby „wystawiał chorobę na pokaz”.
W praktyce zmienia się głównie to, że:
- w mieszkaniu pojawia się dodatkowy dźwięk (praca koncentratora),
- rurki tlenowe bywają na widoku, przeciągnięte przez korytarz czy pokój,
- trzeba bardziej uważać na bezpieczeństwo – brak otwartego ognia, ostrożność przy papierosach, świecach, kominku.
To prowadzi do bardzo praktycznych pytań gości i sąsiadów: „Czy to będzie głośno?”, „Czy można u was zapalić świeczkę?”, „Czy dziecko nie zahaczy o rurki?”. Dobrze je uprzedzić zamiast reagować dopiero w chwili odwiedzin.
Możesz od razu przygotować zdanie, które wyjaśnia sprawy techniczne, ale bez straszenia:
„To urządzenie może trochę szumieć, ale działa bez przerwy – dzięki temu mama ma stabilny dopływ tlenu. Trzeba tylko uważać na rurki i nie używamy otwartego ognia w tym pokoju”.
Naturalne emocje opiekuna: wstyd, lęk przed oceną, poczucie „szpitala w domu”
Opiekun rzadko ma przestrzeń, żeby nazwać swoje uczucia. Pojawiają się m.in.:
- wstyd („Co powiedzą sąsiedzi, gdy zobaczą butle?”),
- lęk przed oceną („Pomyślą, że to nasza wina, że ktoś doprowadził się do takiego stanu”),
- poczucie utraty prywatności („Teraz każdy będzie pytał o chorobę”),
- złość („Dlaczego muszę się komukolwiek tłumaczyć?”).
Te emocje są normalne. Krok 2 to oddzielenie faktu medycznego od oceny moralnej. Tlenoterapia jest formą leczenia, nie „karą” i nie powodem do wstydu. Im bardziej jasno sam to widzisz, tym spokojniej odpowiesz na pytania z zewnątrz.
Dobrym wsparciem jest krótkie zdanie, które możesz powtarzać w myślach: „Tlen to leczenie, nie etykietka. Nie muszę się z niego tłumaczyć, tylko mogę wyjaśnić tyle, ile chcę”.
Rzeczywiste zmiany medyczne a to, co „wygląda” na bardzo poważne
Dla wielu osób koncentrator tlenu wygląda jak sprzęt „ostatniej szansy”. Tymczasem zakres stosowania tlenoterapii jest szeroki: od zaawansowanych chorób płuc, przez przewlekłe choroby serca, po sytuacje, gdy pacjent potrzebuje tlenu tylko w nocy czy przy wysiłku.
Znajomi i sąsiedzi zwykle NIE widzą wcześniejszego etapu choroby. Widzą dopiero sprzęt i często błędnie zakładają, że „musiało się dramatycznie pogorszyć”. Można to w prosty sposób skorygować:
- „Choroba jest przewlekła od dawna, tlen ma ją ustabilizować, a nie oznacza nagłego pogorszenia”.
- „Lekarz wolał włączyć tlen wcześniej, żeby nie doprowadzać do kryzysów oddechowych”.
Jeśli sam rozumiesz, że tlenoterapia to element planu leczenia, a nie wyłącznie „ostatni krok”, łatwiej ci będzie rozbroić przesadny dramatyzm w rozmowach z otoczeniem.
Co sprawdzić po tej części
Poświęć kilka minut na krótką „kontrolę”:
- Czy umiesz jednym zdaniem powiedzieć, po co w domu jest tlen?
- Czy znasz najprostsze zasady bezpieczeństwa, które mogą interesować sąsiadów (zakaz ognia, głośność urządzenia)?
- Czy umiesz wewnętrznie odróżnić: „To jest poważna choroba” od „Nie muszę nikomu się z niej tłumaczyć”?
Jeśli na choć jedno z tych pytań odpowiadasz „nie”, zatrzymaj się tutaj na chwilę i dopracuj własne słowa, zanim przejdziesz dalej.

Jak nazwać sytuację – prosty opis tlenoterapii „dla ludzi”
Krok 1: Jedno zdanie wyjaśniające – fundament każdej rozmowy
Najważniejszym narzędziem opiekuna jest krótkie, jasne zdanie, które opisuje sytuację bez szczegółowych medycznych szczegółów. To zdanie staje się punktem wyjścia do wszystkich rozmów – z sąsiadką na klatce, kolegą z pracy czy dalszą rodziną.
Przykładowe wersje:
- „Mama ma przewlekłe problemy z oddychaniem, dlatego korzysta z tlenu w domu”.
- „Tata ma chorobę płuc i lekarz zalecił stałe korzystanie z tlenu, żeby lepiej funkcjonował na co dzień”.
- „Żona ma słabsze płuca po przebytej chorobie, tlen w domu ułatwia jej oddychanie”.
Krok 1: zapisz własną wersję na kartce. Dzięki temu łatwiej unikniesz improwizowania pod wpływem emocji. Dobrze, jeśli w zdaniu pojawia się:
- krótka przyczyna („przewlekłe problemy z oddychaniem” / „choroba płuc” / „osłabione serce”),
- powód zastosowania tlenu („żeby łatwiej oddychać” / „żeby mieć więcej siły”),
- spokojny ton, bez słów typu „dramatycznie”, „strasznie”, „krytycznie”.
Krok 2: Kiedy unikać żargonu medycznego, a kiedy go użyć
Zwroty w stylu „niewydolność oddechowa IV stopnia”, „zaawansowana POChP”, „niewydolność serca klasy NYHA III” potrafią przestraszyć rozmówcę i napędzić niepotrzebne plotki. Nie ma obowiązku używania fachowych określeń przy każdej rozmowie.
Można przyjąć prostą zasadę:
| Do kogo mówisz | Jakich słów użyć | Kiedy dodać szczegóły |
|---|---|---|
| Bardzo bliska rodzina | „zaawansowana choroba płuc”, „przewlekła niewydolność oddechowa” | Gdy omawiacie decyzje medyczne, wizyty u lekarza, plan opieki |
| Sąsiedzi „drzwi w drzwi” | „przewlekłe problemy z oddychaniem”, „chroniczna choroba płuc” | Gdy pytają, co mogą zrobić w razie pogorszenia, kogo powiadomić |
| Dalsi znajomi, osoby z pracy | „poważniejsza choroba płuc”, „problemy z oddychaniem” | Zazwyczaj wystarczy ogólny opis bez medycznych nazw |
Żargon medyczny bywa przydatny tylko wtedy, gdy rozmówca faktycznie współuczestniczy w opiece lub dyskusji z personelem medycznym. W codziennych rozmowach często tylko podnosi napięcie.
Różne wersje komunikatu: dla bliskich, sąsiadów i znajomych z pracy
Dobrze mieć 3 przygotowane wersje – krótkie, łatwe do powtórzenia.
Wersja dla bliskich znajomych i rodziny
„Mama ma przewlekłą chorobę płuc, lekarze rozpoznali niewydolność oddechową. Tlen w domu jest częścią stałego leczenia, dzięki niemu oddycha spokojniej i ma trochę więcej siły. Choroba jest poważna, ale na razie stabilna, wszystko jest pod kontrolą lekarza”.
W tej wersji możesz nazwać chorobę, podkreślić rolę lekarzy i słowo „stabilna”, jeśli to prawda – to obniża panikę i liczbę dramatycznych pytań.
Wersja dla sąsiadów „drzwi w drzwi”
„U taty nasiliły się problemy z oddychaniem, ma przewlekłą chorobę płuc. Lekarz zalecił tlen w domu. Urządzenie może czasem trochę szumieć, ale to normalne. Gdybyście słyszeli coś niepokojącego albo długo by się nie odzywał, dajcie proszę znać lub zadzwońcie do mnie”.
Tu ważniejsza jest praktyka i bezpieczeństwo niż dokładna diagnoza. Sąsiad ma wiedzieć, co może zauważyć i jak się zachować.
Wersja dla dalszych znajomych i pracy
„W domu zajmuję się rodzicem z przewlekłą chorobą płuc, który korzysta z tlenu. To wymaga ode mnie więcej obecności, dlatego czasem mogę być mniej dostępny po godzinach”.
W pracy lub wśród luźnych znajomych chodzi głównie o wyjaśnienie zmiany w twojej dyspozycyjności, a nie o szczegóły medyczne.
Jak mówić o tlenie bez stygmatyzowania chorego
To, jakich słów używasz, wpływa na to, jak inni widzą chorego. Niektóre sformułowania, choć potoczne, są raniące lub dehumanizujące.
Unikaj zwrotów typu:
- „wisi na tlenie”,
- „podpięty do tlenu”,
- „bez tlenu się dusi” (chyba że to sytuacja nagła i trzeba szybko reagować).
Lepsze są sformułowania:
- „korzysta z pomocy tlenu”,
- „ma zalecony tlen w domu”,
- „oddycha spokojniej, gdy ma podłączony tlen”.
Jeśli chory uczestniczy w rozmowie, staraj się mówić przy nim z szacunkiem. Zamiast: „On bez tego się zupełnie nie nadaje, nie ma siły”, powiedz: „To mu pomaga mieć trochę więcej energii na zwykłe rzeczy”.
Co sprawdzić po tej części
Krótki test „na gotowość do rozmowy”:
- Czy masz zapisane jedno główne zdanie, którym opiszesz sytuację?
- Czy przygotowałeś prostą wersję dla sąsiadów obok i inną, bardziej ogólną, dla dalszych znajomych?
- Czy z twojego języka zniknęły obraźliwe lub dramatyczne określenia?
Jeżeli tak – rozmowy z otoczeniem staną się spokojniejsze i bardziej przewidywalne.
Kogo i kiedy poinformować – plan komunikacji z otoczeniem
Krok 1: Podział otoczenia na grupy
Zamiast mówić „wszyscy muszą wiedzieć” albo „nikomu nic nie powiem”, lepiej zaplanować komunikację świadomie. Pomaga prosty podział:
- Grupa A – najbliższa rodzina: osoby, które realnie pomagają w opiece lub podejmowaniu decyzji (dzieci, rodzeństwo, partner, wybrana osoba z dalszej rodziny).
- Grupa B – sąsiedzi „drzwi w drzwi”: ci, którzy mogą szybko zauważyć coś niepokojącego lub pomóc w razie nagłej sytuacji.
- Grupa C – dalsi sąsiedzi, znajomi z osiedla: osoby, które coś widzą (np. wizyty karetek, dostawy sprzętu), ale nie muszą znać szczegółów.
- Grupa D – znajomi z pracy, szkoły, kręgu towarzyskiego: głównie ci, którzy będą odczuwać zmianę w twojej dyspozycyjności.
Krok 2: Ustalenie celu – po co w ogóle o tym mówić
Zanim zaczniesz dzwonić, pisać wiadomości czy tłumaczyć na klatce schodowej, odpowiedz sobie na jedno pytanie: „Po co ta osoba ma o tym wiedzieć?”. Cel rozmowy porządkuje emocje i ilość szczegółów.
Typowe cele to:
- bezpieczeństwo – ktoś ma zareagować, gdy wydarzy się coś niepokojącego,
- współpraca – potrzebujesz realnej pomocy (zakupy, dyżur przy chorym, podwózka do lekarza),
- informacja – ktoś powinien zrozumieć, że twoja dyspozycyjność się zmieni,
- uspokojenie – chcesz ograniczyć plotki, domysły, lęk u dzieci czy starszych krewnych.
Jeśli nie masz jasnego celu, pojawia się typowy błąd: albo mówisz za dużo (wylewasz wszystkie szczegóły medyczne), albo za mało (krótko ucinasz temat, po czym ludzie dorabiają własne dramatyczne scenariusze).
Prosty schemat:
- Grupa A (najbliżsi) – celem jest współdecydowanie i dzielenie się ciężarem opieki.
- Grupa B (sąsiedzi drzwi w drzwi) – celem jest bezpieczeństwo i podstawowa współpraca.
- Grupa C (dalsi sąsiedzi) – celem jest ograniczenie plotek i spokojne wyjaśnienie „co to za sprzęt”.
- Grupa D (praca, znajomi) – celem jest wytłumaczenie zmian w twojej dostępności i nastroju.
Krok 3: Kolejność informowania – kto pierwszy, kto może poczekać
Duże zmiany zdrowotne w rodzinie sprzyjają chaosowi informacyjnemu. Jedni wiedzą dużo, inni nic, ktoś czuje się pominięty, ktoś inny obrażony. Zmniejszysz to, jeśli ułożysz prostą kolejność:
- Najpierw domownicy – osoby, które mieszkają z chorym pod jednym dachem.
- Potem Grupa A – dzieci, rodzeństwo, bliscy krewni, na których liczysz praktycznie.
- Następnie Grupa B – sąsiedzi najbliżej drzwi, u których liczysz na czujność i reakcję.
- Na końcu Grupy C i D – dalsze otoczenie i praca.
Jeżeli najpierw dowiaduje się sąsiadka z trzeciego piętra, a dopiero potem dorosłe dziecko chorego, w rodzinie rodzą się niepotrzebne napięcia. Dlatego przy poważniejszych zmianach (np. przejście z tlenu „doraźnego” na stały) zaplanuj jeden wieczór na wykonanie kilku telefonów, zanim wiadomość „rozejdzie się sama”.
Przykład prostego „planu komunikacji” na kartce
Możesz zrobić to bardzo technicznie – zwykła kartka i trzy kolumny:
| Kto | Po co informuję | W jaki sposób / kiedy |
|---|---|---|
| Córka i syn (Grupa A) | Wspólne ustalenie podziału opieki, wyjaśnienie zmian w leczeniu | Rozmowa wideo w weekend, 30–40 minut |
| Sąsiadka z naprzeciwka (Grupa B) | Bezpieczeństwo, szybka reakcja w razie niepokoju | Krótka rozmowa na klatce lub zaproszenie na 10 minut na herbatę |
| Szef w pracy (Grupa D) | Wyjaśnienie, że czasem potrzebuję elastycznych godzin lub pracy zdalnej | Rozmowa 1:1 po pracy lub krótki mail z propozycją spotkania |
Taki prosty plan obniża poczucie przytłoczenia („za dużo ludzi, nie wiem od kogo zacząć”) i zabezpiecza przed impulsywnymi, chaotycznymi rozmowami.
Typowe błędy w informowaniu otoczenia
Przy tlenoterapii domowej często powtarzają się te same potknięcia. Warto je rozpoznać, żeby nie dokładać sobie stresu.
- Szokowe ogłaszanie faktów – np. wrzucenie jednego dramatycznego posta w mediach społecznościowych zamiast spokojnych rozmów z najważniejszymi osobami.
- Opowieści „bez końca” – wchodzenie w drobiazgowe szczegóły medyczne przy każdej osobie, która tylko zapyta „Co u mamy?”. To wyczerpuje ciebie i przy okazji chorego.
- Pomijanie osób kluczowych – np. nieinformowanie rodzeństwa, bo „i tak nie pomogą”, a później pretensje z ich strony i nowe konflikty.
- Mieszanie własnych emocji z faktami – zamiast: „Lekarz zalecił stały tlen, żeby utrzymać poziom tlenu we krwi na bezpiecznym poziomie” pada: „Jest tak źle, że musi być cały czas pod tlenem, tragedia…”. Słowa potem krążą po rodzinie w tej właśnie, dramatycznej formie.
Co sprawdzić po tej części
- Czy wiesz, po co każdą konkretną osobę informujesz o tlenoterapii (bezpieczeństwo, pomoc, informacja)?
- Czy masz choć z grubsza ustaloną kolejność: kto pierwszy, kto później?
- Czy unikasz wrzucania wszystkiego do mediów społecznościowych zamiast bezpośrednich rozmów z najważniejszymi osobami?

Jak mówić o stanie chorego – bez nadmiaru szczegółów, ale szczerze
Krok 1: Odróżnij „fakty medyczne” od „własnych przeżyć”
W jednej rozmowie często miesza się: diagnoza, rokowania, twoje zmęczenie, lęk dzieci, pretensje do lekarzy. W efekcie słuchacz wychodzi z rozmowy z jednym ogólnym wrażeniem: „jest strasznie”, bez zrozumienia, co się konkretnie dzieje.
Pomaga prosty podział na dwie warstwy:
- Warstwa faktów – co powiedział lekarz, jaka jest decyzja o tlenie, czy choroba jest stabilna czy postępująca, co się zmieniło od ostatniego czasu.
- Warstwa emocji – jak ty to przeżywasz, czego się boisz, z czym jest ci trudno.
Przykład połączenia obu warstw w jednej, ale uporządkowanej wypowiedzi:
„Lekarz powiedział, że płuca mamy są przewlekle uszkodzone, ale tlen pomaga utrzymać ją w stabilnym stanie. Tlen ma być używany większą część dnia. Dla mnie osobiście to było trudne do przyjęcia, bo widzę, że jest słabsza, ale wiem, że to jest część planu leczenia, a nie nagły dramat.”
Najpierw krótkie fakty, potem twoja reakcja. Słuchacz ma od razu punkt odniesienia i mniej pola na domysły.
Krok 2: Jak omijać „czarne scenariusze”, nie udając, że jest lekko
Nie musisz bawić się w „fałszywą nadzieję”, ale też nie ma sensu opowiadać o najgorszych możliwych wariantach, jeśli lekarz o nich nawet nie wspominał. W praktyce sprawdza się schemat:
- Powiedz, jak jest teraz: „Na ten moment choroba jest przewlekła, ale stabilna pod kontrolą lekarza”.
- Dodaj, co jest realnym celem leczenia: „Celem jest to, żeby mniej się męczyła przy zwykłych czynnościach”.
- Zaznacz, że przyszłość jest niepewna, ale monitorowana: „Nie wiemy, jak szybko choroba będzie postępować, dlatego są regularne kontrole i korekty leczenia”.
Jeśli ktoś dopytuje: „A ile jej zostało?”, „Czy on z tego wyjdzie?”, możesz zareagować wprost, ale bez wróżenia:
- „Lekarze nie podają takich liczb, choroba jest poważna, ale w tej chwili leczenie skupia się na jakości życia i kontroli objawów”.
- „Nie wiemy, co będzie za kilka lat, na razie ważne jest, że tlen pomaga mu normalniej funkcjonować w domu”.
Krok 3: Odpowiadanie na zbyt wścibskie pytania
Prędzej czy później padną pytania, które przekraczają twoją granicę: o dokładne wyniki badań, przewidywaną długość życia, „jak to się stało, że tak zaniedbaliście leczenie?”. Wtedy przydają się gotowe zdania ochronne.
Możesz odpowiedzieć spokojnie, ale stanowczo:
- „To już są szczegóły medyczne, których nie chcę omawiać szerzej. Najważniejsze, że lekarz prowadzący ma pełny obraz sytuacji.”
- „Rozumiem, że się martwisz, ale takie kwestie wolałbym zostawić między nami a lekarzem.”
- „Nie czuję się komfortowo, mówiąc o rokowaniach. Skupiamy się teraz na tym, żeby mu było jak najwygodniej na co dzień.”
Krótko, bez agresji, bez tłumaczenia się. Powtórz to samo zdanie, jeśli rozmówca naciska – wtedy zwykle odpuszcza.
Krok 4: Jak rozmawiać przy chorym i z chorym
Duża część rozmów o tlenoterapii odbywa się w obecności chorego, czasem w jego pokoju. To zmienia zasady.
- Zamiast mówić o nim w trzeciej osobie („on już nic nie może”), mów z nim: „Tlen sprawia, że masz trochę więcej siły, prawda?”.
- Jeśli ktoś z otoczenia zadaje pytania, które bezpośrednio dotyczą chorego, możesz mu oddać głos: „Jeśli chcesz, możesz sama powiedzieć, jak się z tym czujesz”.
- Gdy chory nie ma siły mówić lub ma zaburzenia poznawcze, zachowaj szczególną delikatność w doborze słów. Unikaj prognoz typu: „On już długo nie pociągnie” mówionych nad jego łóżkiem – nawet jeśli uważasz, że „i tak nie rozumie”.
Jeśli sam chory ma inną wizję tego, co mówić (np. chce minimalizować powagę choroby), warto to szanować – dopóki nie stwarza to zagrożenia dla bezpieczeństwa. Możesz wtedy stosować dwa poziomy rozmowy: łagodniejszy przy nim, bardziej konkretny na osobności z zaufaną osobą.
Co sprawdzić po tej części
- Czy potrafisz w kilku zdaniach oddzielić fakty medyczne od własnych emocji?
- Czy masz w głowie (lub zapisane) 2–3 zdania na zbyt wścibskie pytania?
- Czy wiesz, jak zmienić język, gdy rozmawiasz o tlenoterapii przy chorym, a jak wtedy, gdy nie ma go w pokoju?
Granice prywatności – jak je stawiać i utrzymać bez poczucia winy
Krok 1: Ustal, co jest „informacją wspólną”, a co „tylko dla najbliższych”
Bez tego łatwo zgubić się w tym, co już komu powiedziałeś i ile możesz jeszcze dodać. Przydatne jest proste, „trzystopniowe” podejście:
- Poziom 1 – sprawy widoczne dla wszystkich: fakt, że w domu jest koncentrator tlenu, że chory ma wąsy tlenowe, że częściej przyjeżdża karetka czy pielęgniarka. Tego i tak nie ukryjesz – możesz to spokojnie nazwać.
- Poziom 2 – informacje dla kręgu zaufania: dokładna diagnoza, wyniki badań, decyzje o zmianie leczenia, rozmowy o rokowaniu. To mieści się w Grupie A i ewentualnie najbardziej zaufanych osobach z Grupy B.
- Poziom 3 – twoje osobiste przeżycia: chwile załamania, złość, lęk o przyszłość, wątpliwości co do decyzji lekarskich. To nie jest temat do rozmów z sąsiadką na klatce, raczej z jedną-dwiema naprawdę bliskimi osobami albo psychologiem.
Możesz dosłownie zapisać sobie na kartce: „Poziom 1 – mówię każdemu, kto zapyta; Poziom 2 – tylko rodzina i jedna sąsiadka; Poziom 3 – tylko przyjaciółka / partner / terapeuta”. Taki schemat ułatwia szybkie podejmowanie decyzji w codziennych rozmowach.
Krok 2: Jak mówić „stop” bez tłumaczenia się
Stawianie granic nie wymaga długich wyjaśnień. Jedno, krótkie zdanie wystarczy. Ważny jest spokojny ton i powtarzalność.
Przykładowe formuły:
- „To już zostawię między nami a lekarzem, dobrze?”
- „Nie chcę teraz wchodzić w szczegóły, za dużo mnie to kosztuje.”
- „Rozumiem ciekawość, ale te informacje zostawiam tylko dla najbliższej rodziny.”
- „Dziękuję za troskę, ale wolałbym nie rozwijać tego tematu.”
Jeśli ktoś po takim komunikacie dalej naciska, to problem jest po jego stronie, a nie twojej. Masz prawo zakończyć rozmowę: „Muszę już iść / zająć się mamą. Wrócimy do innych tematów kiedy indziej”.
Krok 3: Jak dzielić się informacjami online, żeby nie żałować
Media społecznościowe kuszą szybkim wsparciem: „wrzucę post, wszyscy się dowiedzą za jednym razem”. To bywa pomocne, ale łatwo tu przekroczyć własne granice i granice chorego.
Przed każdym postem lub wiadomością w grupie rodzinnej przejdź krótki, prosty schemat:
- Krok 1 – zapytaj chorego o zgodę (jeśli może decydować): „Czy mogę napisać rodzinie, że masz tlen w domu? Czy wolisz, żeby to zostało między nami?”.
- Krok 2 – ogranicz szczegóły: zamiast zdjęcia koncentratora, twarzy chorego z wąsami tlenowymi i opisu wszystkich badań – jedno, ogólne zdanie o sytuacji i ewentualnej potrzebie wsparcia.
- Krok 3 – wybierz zamknięte grono: prywatna grupa, lista mailingowa, czat rodzinny – zamiast publicznego posta, który będzie krążył latami.
Typowe błędy:
- Publikowanie w silnym wzruszeniu – w napadzie bezradności piszesz zbyt dużo. Po kilku godzinach żałujesz, ale zrzutu ekranu czy skopiowanych treści nie cofniesz.
- Tagowanie chorego – automatycznie wciąga to w sprawę jego dalszych znajomych, o których ty nawet nie wiesz. Lepiej uniknąć oznaczania profilu, chyba że to jego wyraźne życzenie.
- Proszenie o „rady medyczne” od znajomych – kończy się wysypem sprzecznych porad, często obwinianiem: „Jak mogliście tak późno zareagować?”. To podkopuje zaufanie do lekarza prowadzącego i dokłada ci stresu.
Zamiast szerokiej „publicznej” prośby o wsparcie, czasem skuteczniejsze są dwie konkretne wiadomości prywatne: „Czy możesz raz w tygodniu zrobić zakupy?” lub „Czy możesz zadzwonić do taty w czwartki, dużo to dla niego znaczy?”.
Krok 4: Co robić, gdy granice już zostały naruszone
Zdarza się, że ktoś z rodziny lub sąsiedztwa „wyprzedził cię” i rozpowiedział o tlenoterapii więcej, niż chcesz. Nie cofniesz tego, ale możesz zatrzymać lawinę.
Pomocny jest prosty plan:
- Krok 1 – nazwij problem spokojnie: „Słyszałem, że opowiadałaś innym o szczegółach choroby mamy. To dla niej i dla mnie bardzo prywatne”.
- Krok 2 – jasno wyznacz granicę na przyszłość: „Proszę, żebyś od teraz nie przekazywała dalej takich informacji bez mojej zgody”.
- Krok 3 – zmień zakres informacji dla tej osoby: jeśli wciąż łamie twoje prośby, przechodzi automatycznie do „niższego poziomu zaufania” – mówisz jej mniej, bardziej ogólnie.
Gdy ktoś powołuje się na „dobre intencje” („ja tylko z troski powiedziałam reszcie”):
- „Doceniam, że się martwisz, ale o takich sprawach chcę decydować sam. Następnym razem proszę – najpierw zapytaj mnie.”
Co sprawdzić przed kolejnymi rozmowami z tą osobą: czy czujesz, że możesz się z nią dzielić informacjami z Poziomu 2, czy zostajesz przy suchych faktach z Poziomu 1.
Krok 5: Jak nie brać na siebie winy za cudze reakcje
Możesz mówić spokojnie, jasno, z szacunkiem – a ktoś i tak się obrazi, oskarży cię o „ukrywanie prawdy” lub przeciwnie: że „straszysz”. Reakcje innych nie są pod twoją kontrolą.
Pomaga kilka prostych zdań, które możesz trzymać w głowie:
- „Rozumiem, że możesz czuć złość / smutek, ale decyzja o tym, co mówimy i komu, należy do nas.”
- „To, że nie opowiadam o szczegółach leczenia, nie znaczy, że coś ukrywam w złej wierze. To nasza wspólna decyzja rodzinna.”
- „Widzę, że jest ci trudno to przyjąć. Dla mnie też to nie jest łatwe, ale tak jest dla nas bezpieczniej emocjonalnie.”
Jeśli ktoś stosuje szantaż emocjonalny („gdybyś mi powiedziała wcześniej, może coś bym zrobiła”), zatrzymaj się na suchym fakcie: „Podjęliśmy wtedy taką decyzję. Teraz skupmy się na tym, co możemy zrobić dziś”. Bez wdawania się w dyskusje „co by było, gdyby…”.
Co sprawdzić po tej części
- Czy potrafisz jednym zdaniem odmówić wejścia w szczegóły, bez długich tłumaczeń?
- Czy masz jasność, co jest dla ciebie „zdradą zaufania” (np. publikacja zdjęć chorego bez zgody)?
- Czy wiesz, jak ograniczysz poziom szczegółowości wobec osób, które już raz przekroczyły twoje granice?

Jak rozmawiać z dziećmi o tlenoterapii w domu
Krok 1: Zanim coś powiesz – sprawdź, co one już wiedzą
Dzieci łapią sygnały szybciej, niż dorosłym się wydaje: szum koncentratora, szeptane rozmowy, płacz w kuchni. Zamiast zgadywać, warto ich zapytać wprost, ale delikatnie:
- „Co zauważyłeś ostatnio u babci?”
- „Jak ty rozumiesz te rurki z tlenem u taty?”
Ich odpowiedzi pokażą, ile już wiedzą i jakie mają własne, często błędne wyobrażenia („babcia umrze przez ten aparat”, „to przez mnie jest chora”). To punkt wyjścia do dalszej rozmowy.
Krok 2: Prosty, uczciwy opis – bez straszenia i bez bajek
Opis tlenoterapii dla dziecka może wyglądać inaczej w zależności od wieku, ale kilka zasad zostaje wspólnych:
- Krótko i konkretnie: „Ten aparat pomaga mamie łatwiej oddychać, bo jej płuca pracują słabiej niż wcześniej”.
- Bez obietnic nie do spełnienia: lepiej powiedzieć „nie wiemy, czy całkiem wyzdrowieje”, niż „na pewno będzie dobrze”, jeśli lekarze tego nie twierdzą.
- Bez dramatyzowania: „Mama jest bardzo chora” zamień na „Mama ma poważną chorobę płuc, lekarze robią dużo, żeby jak najlepiej się czuła, a tlen jest częścią leczenia”.
Dla młodszych dzieci możesz posłużyć się porównaniem:
- „Tak jak ktoś nosi okulary, bo oczy słabiej widzą, tak babcia ma tlen, bo jej płuca słabiej oddychają”.
Krok 3: Daj przestrzeń na emocje dziecka – a nie tylko na informacje
Dzieci często pytają nie wprost. Zamiast „czy babcia umrze?”, usłyszysz: „Czy babcia pójdzie jeszcze ze mną na plac zabaw?”. Za każdym takim pytaniem stoi uczucie – lęk, smutek, złość.
Pomaga prosty schemat w odpowiedzi:
- Najpierw nazwać emocję: „Widzę, że jesteś smutny, że babcia już nie wychodzi z domu”.
- Potem krótko wytłumaczyć fakt: „Przez chorobę szybciej się męczy, dlatego ma tlen i dużo odpoczywa”.
- Na końcu pokazać, co nadal jest możliwe: „Ale możesz z nią rysować, czytać, oglądać bajki”.
Unikaj uciszania w stylu: „Nie płacz, babci robisz przykrość”. Lepiej: „Masz prawo być smutny, ja też czasem płaczę. Możemy się przytulić, jeśli chcesz”.
Krok 4: O czym warto uprzedzić dzieci – zasady bezpieczeństwa
Tlen w domu to też konkretne zasady, których dzieci powinny być świadome. Da się to powiedzieć spokojnie, bez straszenia wybuchami.
Możesz wprowadzić to jak „domowe reguły”:
- „Krok 1 – nie dotykamy przycisków na aparacie bez dorosłego. To urządzenie medyczne, jak w szpitalu.”
- „Krok 2 – nie bawimy się w pobliżu w ogień ani zapalniczki. Tlen bardzo lubi ogień, więc tu jest zakaz.”
- „Krok 3 – gdy słyszysz głośny sygnał z aparatu, wołasz dorosłego. To znak, że trzeba sprawdzić, co się dzieje.”
Dzieci zwykle lepiej stosują się do zasad, gdy rozumieją „dlaczego”. Możesz dodać proste wyjaśnienie: „Tlen sam w sobie nie jest groźny, ale pomaga, żeby ogień palił się mocniej. Dlatego u babci w pokoju nie bawimy się zapałkami, nawet na niby”.
Krok 5: Czego nie przerzucać na barki dzieci
Kuszące bywa proszenie dziecka o ponad jego siły: „dopilnuj, żeby dziadek miał zawsze tlen”, „jak będzie coś nie tak z aparatem, to twoja wina, bo byłaś w pokoju”. Takie słowa zostają na długo.
Bezpieczniejszy podział wygląda tak:
- Dopuszczalne zadania: podanie szklanki wody, książki, pobycie z babcią przez chwilę (jeśli dziecko chce), zapytanie dorosłego, gdy coś je niepokoi.
- Za trudne zadania: odpowiedzialność za ustawienia przepływu tlenu, czuwanie przy chorym „żeby się nic nie stało”, bycie informatorem całej rodziny o stanie chorego.
Jeżeli dziecko samo proponuje pomoc („mogę pilnować aparatu?”), możesz to docenić, ale jednocześnie odsunąć odpowiedzialność:
- „Dziękuję, że chcesz pomóc. O aparat dbają dorośli. Ty możesz narysować babci obrazek i to też jest wielka pomoc”.
Co sprawdzić po tej części
- Czy umiesz jednym zdaniem wytłumaczyć dziecku, po co jest tlen w domu?
- Czy wiesz, jakie trzy–cztery zasady bezpieczeństwa wytłumaczysz dzieciom?
- Czy nie oczekujesz od dzieci zbyt dużej odpowiedzialności za stan chorego?
Jak reagować na komentarze i „dobre rady” sąsiadów
Krok 1: Przygotuj krótkie, neutralne odpowiedzi na codzienne pytania
Sąsiedzi najczęściej pytają z autentycznej troski, ale ich słowa potrafią być niezgrabne: „O, widzę, że z butlą chodzi, to już naprawdę źle, co?”. Żeby nie tracić energii na każdą rozmowę, przygotuj sobie kilka neutralnych zdań.
Przykłady:
- „Tak, ma tlen w domu, lekarz uznał, że tak będzie dla niego najbezpieczniej”.
- „Choroba jest przewlekła, ale pod kontrolą. Tlen pomaga mu lepiej funkcjonować na co dzień”.
- „Są lepsze i gorsze dni. Teraz najważniejsze, że może być w domu, a nie w szpitalu”.
Takie wypowiedzi są spokojne, informacyjne i nie otwierają szeroko drzwi do dalszego „wypytywania”.
Krok 2: Jak zatrzymać „leczenie na klatce schodowej”
Standardowy scenariusz: sąsiadka proponuje kolejne zioła, inhalacje, „cudowne koncentratory” z internetu. Jeśli zaczniesz się tłumaczyć z każdej decyzji lekarskiej, szybko zabraknie ci sił.
Możesz zastosować prosty, trzystopniowy schemat:
- Podziękuj za intencję: „Dziękuję, że myślisz o nas”.
- Odwołaj się do lekarza: „Wszystkie pomysły omawiamy z lekarzem prowadzącym, on najlepiej zna jego stan”.
- Zamknij temat: „Nie będę samodzielnie zmieniać leczenia, to dla nas za poważna sprawa”.
Jeśli ktoś naciska („ale pani doktor się nie zna, ja znajomą wyleczyłam”), możesz spokojnie powtórzyć:
- „Rozumiem, że ma pani swoje doświadczenia, ale my trzymamy się zaleceń lekarza prowadzącego”.
Powtórzenie tej samej formuły zwykle jest skuteczniejsze niż wdawanie się w dyskusję „czyje racje są lepsze”.
Krok 3: Co zrobić, gdy komentarz naprawdę rani
Czasem ktoś bezrefleksyjnie rzuci: „Oj, z tlenem to już chyba końcówka”, „Na co to wszystko, i tak każdy kiedyś umrze”. Takie słowa potrafią zostać w głowie na cały dzień.
Masz kilka opcji reakcji – możesz je dobrać do sytuacji:
- Krótko zaznaczyć granicę: „Takie komentarze są dla mnie teraz bardzo trudne. Nie chcę o tym w ten sposób rozmawiać”.
- Zamknąć rozmowę: „Muszę już iść” i faktycznie zakończyć kontakt w tym momencie.
- Zmienić temat: „Nie chcę teraz o tym mówić. A jak u pani zdrowie?”.
Nie masz obowiązku tłumaczyć, dlaczego cię to rani, ani edukować każdej osoby na klatce schodowej. Wystarczy jedno zdanie, które jasno pokazuje twoją granicę.
Krok 4: Jak wykorzystać wsparcie tych sąsiadów, którzy naprawdę chcą pomóc
Wśród sąsiadów często są osoby, na których spokojnie możesz się oprzeć – jeśli tylko nazwiesz konkretnie, czego potrzebujesz. Zamiast ogólnego „jakby coś, to proszę mówić”, warto przejść do szczegółów.
Przykłady konkretnych próśb:
Najczęściej zadawane pytania (FAQ)
Co powiedzieć sąsiadom, gdy w domu pojawia się tlenoterapia?
Krok 1: przygotuj jedno proste zdanie, które wyjaśnia sytuację bez medycznego żargonu, np.: „Mama ma przewlekłe problemy z oddychaniem, dlatego korzysta z tlenu w domu, żeby łatwiej jej się oddychało”. To spokojny komunikat, który nie straszy i jednocześnie jest prawdziwy.
Krok 2: dodaj krótkie wyjaśnienie, że to element leczenia, a nie nagły kryzys: „To nie jest nagła sytuacja, tylko stałe leczenie, dzięki któremu ma więcej siły na zwykły dzień”. Taki dopisek ucina wiele dramatycznych domysłów.
Co sprawdzić: czy umiesz powiedzieć jednym tchem jedno zdanie o tlenie w domu, nie zacinając się i nie przepraszając? Jeśli nie – zapisz je i przeczytaj na głos kilka razy.
Jak wytłumaczyć znajomym, że tlen w domu to nie zawsze „ostatnia prosta”?
Najprościej odwołać się do porównania z innymi pomocami medycznymi: „Tlen w domu działa trochę jak okulary dla wzroku – pomaga oddychać, ale nie oznacza od razu dramatycznego pogorszenia”. Taki obraz jest zrozumiały dla większości osób.
Możesz też doprecyzować: „Choroba jest przewlekła od dawna, tlen ma ją ustabilizować, a nie oznacza nagłego załamania stanu zdrowia” albo „Lekarz wolał włączyć tlen wcześniej, żeby nie doprowadzać do kryzysów oddechowych”. To zmienia kierunek myślenia u rozmówcy.
Co sprawdzić: czy masz gotową jedną krótką odpowiedź na pytanie „czy jest bardzo źle?”, którą potrafisz powtórzyć bez wchodzenia w szczegóły?
Jak reagować na ciekawskie pytania o chorobę i sprzęt tlenowy?
Krok 1: ustal swój własny „poziom szczegółowości”. Możesz np. zdecydować, że sąsiadom mówisz tylko ogólnie o „przewlekłych problemach z oddychaniem”, a szczegóły (rozpoznanie, wyniki) zostają dla najbliższej rodziny.
Krok 2: gdy pada zbyt wścibłe pytanie („co dokładnie mama ma?”, „ile jej zostało?”), użyj zdania ochronnego: „To dość prywatne, wolimy o tym nie opowiadać, ale jeśli chcesz wiedzieć, jak możesz pomóc na co dzień, chętnie powiem”. Przekierowujesz wtedy rozmowę z plotek na realne wsparcie.
Co sprawdzić: czy masz przygotowane minimum jedno zdanie, które grzecznie, ale stanowczo zamyka temat, gdy ktoś przekracza granice?
Czy muszę tłumaczyć się sąsiadom z tlenoterapii w domu?
Nie ma takiego obowiązku. Tlenoterapia jest formą leczenia, nie powodem do usprawiedliwiania się. Możesz przyjąć zasadę: „Informuję tyle, ile jest potrzebne ze względów praktycznych i bezpieczeństwa, reszta należy do naszej prywatności”.
Dla spokoju codziennych relacji wystarczy często jedno zdanie typu: „W domu mamy teraz sprzęt do podawania tlenu, to element stałego leczenia”. Jeśli rozmówca dopytuje z ciekawości, masz prawo postawić granicę: „Nie chcemy wchodzić w szczegóły, to dla nas trudny temat”.
Co sprawdzić: czy potrafisz w myślach powtórzyć zdanie: „Nie muszę się tłumaczyć, mogę wyjaśnić tylko tyle, ile chcę”? Jeśli nie – zapisz je i wracaj do niego, zwłaszcza przed wizytą gości.
Jak przygotować mieszkanie i gości na obecność koncentratora tlenu?
Krok 1: zadbaj o kwestie techniczne. Ustal, gdzie stoją urządzenia, jak biegną rurki, co jest zakazane (papierosy, świece, kominek w pobliżu tlenu). Dzięki temu łatwiej będzie ci o tym mówić konkretnie, bez chaosu.
Krok 2: zanim ktoś przyjdzie, uprzedź go w prosty sposób, np.: „W pokoju stoi aparat do tlenu, lekko szumi i są rurki na podłodze, więc proszę uważać. Nie używamy też otwartego ognia w tym pomieszczeniu”. To zmniejsza zaskoczenie i nerwowe reakcje przy wejściu.
Co sprawdzić: czy wiesz, jakie 2–3 najważniejsze zasady bezpieczeństwa musisz przekazać każdemu gościowi (np. brak ognia, ostrożność przy rurkach, nieprzestawianie sprzętu)?
Jak poradzić sobie ze wstydem i lękiem przed oceną ze strony innych?
Silne emocje są normalne. Krok 1: nazwij to po cichu po imieniu – „wstydzę się butli”, „boję się, że pomyślą, że to nasza wina”. Już samo nazwanie często zmniejsza napięcie. Krok 2: oddziel fakt od oceny – „Tlen to leczenie, nie kara i nie etykietka”. Możesz powtarzać sobie to zdanie jak krótką mantrę.
Pomaga też zmiana perspektywy: zamiast „wystawiam chorobę na pokaz” spróbuj myśleć „organizuję w domu leczenie, które daje bliskiej osobie więcej siły na zwykły dzień”. To inny obraz tej samej sytuacji.
Co sprawdzić: czy gdy myślisz „tlen w domu”, automatycznie pojawia się w głowie „leczenie” czy „wstyd”? Jeśli dominuje to drugie, wróć do pracy z własnym zdaniem: „Tlen to leczenie, nie etykietka”.
Jak inaczej mówić o tlenoterapii do bliskiej rodziny, a jak do dalszych znajomych?
Dobrze jest mieć trzy wersje komunikatu. Dla bliskiej rodziny możesz użyć nieco bardziej medycznego języka: „Mama ma przewlekłą chorobę płuc i niewydolność oddechową, tlen w domu jest częścią stałego leczenia”. Z tymi osobami często omawia się też decyzje medyczne.
Dla sąsiadów „drzwi w drzwi” wystarczy: „Są przewlekłe problemy z oddychaniem, dlatego w domu jest tlen. Gdyby coś się działo, najpierw dzwonimy do… (np. lekarza prowadzącego / pogotowia)”. Dla dalszych znajomych i osób z pracy możesz pozostać przy ogólnym stwierdzeniu: „W domu zajmuję się osobą z poważniejszą chorobą płuc, dlatego korzysta z tlenu”.
Co sprawdzić: czy potrafisz jednym zdaniem wytłumaczyć sytuację 1) najbliższej rodzinie, 2) sąsiadowi, 3) koledze z pracy? Jeśli przy którejś grupie brakuje ci słów – dopisz brakującą wersję na kartce.