Cel czytelnika i główne wyzwanie opiekuna
Szukasz sposobu, jak łączyć pracę zawodową z opieką nad bliską osobą w tlenoterapii domowej tak, by nie zawalić ani obowiązków służbowych, ani opieki, ani własnego zdrowia. Najczęściej w tle pojawia się lęk: „Czy dam radę?”, „Co jeśli coś się stanie, gdy mnie nie ma?” oraz „Jak długo tak wytrzymam?”.
Klucz leży w trzech obszarach: dobrej organizacji (plan dnia, podział obowiązków, bezpieczeństwo sprzętu), świadomym korzystaniu z praw pracowniczych i wsparcia otoczenia oraz dbaniu o własne granice emocjonalne. Bez choćby podstawowej troski o siebie najbardziej oddany opiekun szybko się wypala, a wtedy cierpią wszyscy – pacjent, rodzina i on sam.
Specyfika opieki nad bliskim w tlenoterapii domowej
Czym różni się tlenoterapia domowa od „zwykłej” opieki nad chorym
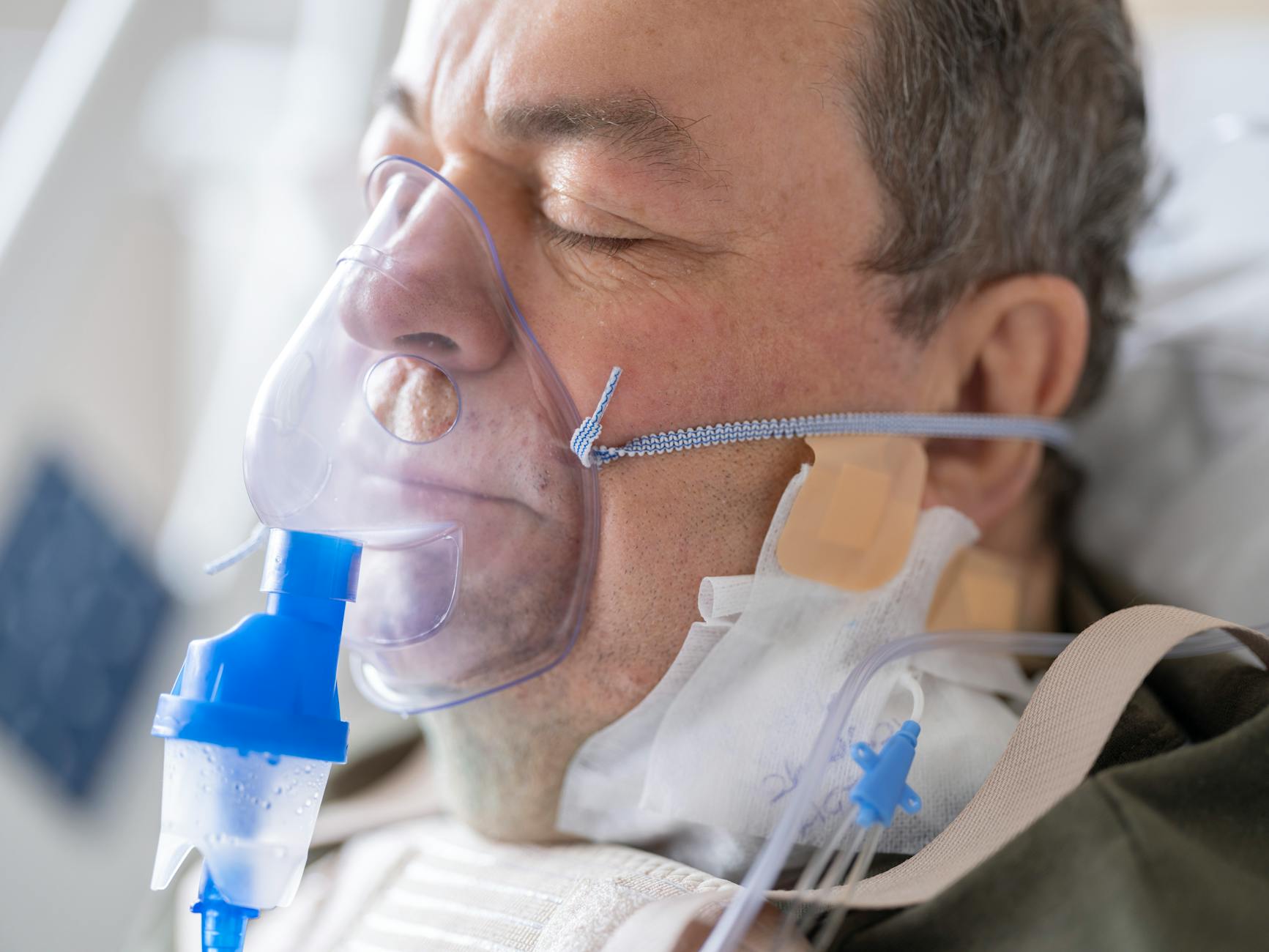
Opieka nad chorym przewlekle w domu zawsze jest wymagająca, ale tlenoterapia wprowadza dodatkowy poziom odpowiedzialności. Pojawia się sprzęt medyczny, zasady bezpieczeństwa, reakcja na alarmy, kontrola butli lub koncentratora. To już nie tylko „nakarmić, przebrać, podać leki”, lecz także ciągłe czuwanie, czy wszystko działa tak, jak trzeba.
Stała obecność sprzętu sprawia, że dom zmienia funkcję: salon może stać się mini-„salą szpitalną”, a korytarz miejscem ustawienia butli. Do tego dochodzi hałas koncentratora, przewody, wężyki, butle – każdy z tych elementów trzeba uwzględnić przy codziennym funkcjonowaniu, sprzątaniu czy przemieszczaniu się pacjenta.
Jednocześnie tlenoterapia domowa ma ogromną zaletę: bliska osoba jest w swoim środowisku, otoczona rodziną, może zachować część swojej codzienności. Dla opiekuna oznacza to, że może łączyć opiekę z pracą zawodową znacznie łatwiej niż w przypadku częstych hospitalizacji, ale wymaga to dobrze przemyślanej organizacji.
Stała obecność sprzętu i konieczność czuwania
Sprzęt do tlenoterapii domowej – koncentrator tlenu, butle, czasem dodatkowe akcesoria – wymaga regularnej kontroli. Opiekun najczęściej:
- sprawdza, czy urządzenie jest włączone i działa prawidłowo (dźwięki, lampki kontrolne, przepływomierz),
- pilnuje zapasu tlenu w butlach lub dostępności prądu dla koncentratora,
- dba o czystość kaniuli, masek, nawilżaczy, przewodów,
- obserwuje pacjenta: kolor skóry, oddech, poziom saturacji (jeśli jest pulsoksymetr), zachowanie, objawy niepokoju czy senności.
To wszystko jest do nauczenia się, ale przy pracy zawodowej tworzy wrażenie, że „zawsze trzeba być na posterunku”. Stąd częsty lęk: „A co jeśli podczas mojej zmiany w pracy zabraknie tlenu?”, „A jeśli wyłączą prąd?”.
Właśnie dlatego tak ważne jest przygotowanie procedur na wypadek awarii i jasne ustalenie, kto przejmuje nadzór, gdy opiekun jest w pracy. Dobrze skonfigurowany sprzęt, zapas butli, sprawdzone przedłużacze, brak przedłużaczy-byle-jakich, listwa przeciwprzepięciowa – to wszystko zmniejsza napięcie przed wyjściem do pracy.
Kiedy pacjent wymaga stałego nadzoru, a kiedy może być bardziej samodzielny
Nie każdy pacjent w tlenoterapii domowej wymaga ciągłej obecności opiekuna. Przy planowaniu łączenia pracy z opieką kluczowe jest określenie poziomu samodzielności chorego. Można to podzielić orientacyjnie na trzy grupy:
- Pacjent względnie samodzielny – porusza się samodzielnie lub z niewielą pomocą, rozumie zalecenia, potrafi sam założyć kaniulę/maskę, zadzwonić po pomoc, zareagować, gdy sprzęt alarmuje. Tutaj opiekun może spokojniej wychodzić do pracy, jeśli ktoś (np. sąsiad) jest w zasięgu telefonu i możliwe jest szybkie dotarcie.
- Pacjent częściowo zależny – potrzebuje pomocy przy higienie, posiłkach, czasem przy przemieszczaniu się; może mieć okresy dezorientacji lub senności. W takim przypadku zwykle potrzebny jest fizycznie obecny opiekun w określonych godzinach dnia, a w reszcie czasu – dostęp telefoniczny i szybka możliwość interwencji.
- Pacjent całkowicie zależny – leżący, z ograniczonym kontaktem, z wysokim ryzykiem nagłego pogorszenia stanu (np. zaawansowane choroby płuc, serca, neurologiczne). Tu samodzielne pozostawienie pacjenta w domu na kilka godzin jest możliwe tylko wtedy, gdy jest inny opiekun lub profesjonalna pomoc.
Taką ocenę najlepiej zrobić wspólnie z lekarzem i pielęgniarką z zespołu, który prowadzi tlenoterapię. Szczera rozmowa o tym, ile czasu pacjent może być bez bezpośredniego nadzoru, pozwala uczciwie zaplanować grafik pracy zawodowej.
Typowe obawy opiekuna: „co, jeśli mnie nie będzie?”
Naturalnym stanem opiekuna jest czujność. Natomiast gdy ta czujność przeradza się w nieustanny lęk, organizm zaczyna żyć w trybie „alarmu 24/7”. Skutki pojawiają się szybko: problemy ze snem, napięcie, drażliwość, spadek koncentracji w pracy. Do tego dochodzi poczucie winy, jeśli cokolwiek pójdzie nie tak.
Najczęstsze myśli, które słyszą psychologowie pracujący z opiekunami:
- „Boje się nawet wyjść do sklepu, a co dopiero do pracy.”
- „Jak jestem w domu – nikt mnie nie zastąpi. Jak jestem w pracy – ciągle czekam na telefon.”
- „Nie potrafię się skupić w pracy, bo w głowie mam tylko obraz koncentratora i saturacji.”
Lęk sam w sobie nie zniknie, natomiast można go oswoić trzema działaniami:
- dobrze zorganizowane bezpieczeństwo sprzętu i zapasów,
- jasne procedury na wypadek awarii i nagłego pogorszenia stanu,
- konkretny, przewidywalny grafik wsparcia innych osób.
Im dokładniej te trzy elementy są dopracowane, tym łatwiej mentalnie „odkleić się” od domu w czasie pracy i rzetelnie wykonywać swoje obowiązki zawodowe bez paraliżującego lęku.
Rola opiekuna nieprofesjonalnego w tlenoterapii domowej
Opiekun rodzinny to najczęściej ktoś bez wykształcenia medycznego, kto uczy się tlenoterapii „w biegu”: rodzic, partner, dorosłe dziecko, czasem bliski przyjaciel. Pełni równocześnie kilka ról: organizatora opieki, „prawa ręka” personelu medycznego, osoba dbająca o codzienność domu, a do tego pracownik, który ma swoje obowiązki, przełożonych i terminowe zadania.
Najważniejsze jest wyraźne oddzielenie: co należy do zadań opiekuna domowego, a co pozostaje odpowiedzialnością medyczną personelu. Bez tego opiekun bierze na siebie za dużo i łatwo czuje się winny, gdy coś się dzieje, choć obiektywnie nie mógł temu zapobiec.
Codzienne czynności związane z tlenoterapią
W praktyce dzień opiekuna pacjenta w tlenoterapii domowej obejmuje m.in.:
- sprawdzenie sprzętu rano i wieczorem (działanie koncentratora, poziom tlenu w butlach, włączenie, wyłączenie, przepływ),
- kontrolę ułożenia kaniuli/maski, aby pacjent swobodnie oddychał, nie miał odgnieceń i podrażnień skóry,
- pielęgnację skóry twarzy i nosa, aby uniknąć ran i otarć,
- dbanie o czystość i dezynfekcję elementów mających kontakt z drogami oddechowymi,
- obserwację objawów pogorszenia: duszność, sinica, dezorientacja, silne zmęczenie, ból w klatce piersiowej, nagły kaszel, gorączka,
- monitorowanie saturacji i tętna (jeżeli jest pulsoksymetr),
- zapis podstawowych informacji (godziny, poziomy saturacji, dawka tlenu) w zeszycie lub aplikacji.
Te czynności można zorganizować tak, by część wykonywać przed i po pracy, a część – przekazać innej osobie obecnej przy pacjencie w ciągu dnia. Przy dobrej komunikacji z zespołem medycznym rutyny stają się prostsze i bardziej przewidywalne.
Granice odpowiedzialności opiekuna domowego
Różnica między odpowiedzialnością medyczną a domową jest kluczowa dla zdrowia psychicznego opiekuna. Zwykle po stronie opiekuna leżą:
- wykonywanie prostych zaleceń: włącz/wyłącz, ustaw przepływ, wymień wodę w nawilżaczu,
- obserwacja i przekazywanie informacji zespołowi medycznemu,
- reagowanie zgodnie z ustalonym schematem w sytuacjach alarmowych (np. telefon do konkretnej osoby lub na pogotowie).
Po stronie personelu medycznego leży natomiast:
- dobór parametrów tlenoterapii (dawka, czas, sposób podania),
- modyfikacja terapii, decydowanie o hospitalizacji, leczeniu dodatkowymi lekami,
- kwalifikacja do tlenoterapii, wymiana lub serwis sprzętu medycznego,
- wyjaśnianie, kiedy objawy są jeszcze bezpieczne, a kiedy to stan zagrożenia życia.
Opiekun domowy nie musi i nie powinien samodzielnie zmieniać dawek tlenu w oderwaniu od zaleceń ani podejmować decyzji stricte medycznych. Jeśli masz poczucie, że ciągle „musisz decydować za lekarza”, to sygnał, że warto doprecyzować zasady współpracy z zespołem medycznym.
Przykłady sytuacji zawodowych opiekunów
Dla porównania dwie typowe sytuacje (uproszczone, ale realistyczne):
Osoba pracująca na etacie 8–16 – w biurze, z dojazdem 40 minut w jedną stronę. Rano wykonuje główne czynności pielęgnacyjne i kontrolę sprzętu, przygotowuje zapas wody, kaniul, podkładów. W ciągu dnia przy pacjencie jest inny członek rodziny lub sąsiadka, która przyszła na kilka godzin. Wieczorem opiekun wraca, przejmuje nadzór, spisuje informacje z dnia i kontaktuje się z pielęgniarką, jeśli zaszły zmiany. Przy dobrej organizacji taka osoba może utrzymać pełen etat.
Osoba pracująca zmianowo (np. 12-godzinne dyżury) – opiekun ma długie okresy nieobecności, ale też dłuższe dni wolne. W dni dyżurów konieczne jest zaangażowanie kogoś innego (rodzina, opiekun środowiskowy). W dni wolne opiekun bierze na siebie więcej obowiązków, wyrównuje „bilans” obecności psychicznej i fizycznej przy pacjencie. Tu szczególnie ważne jest ustalenie z pracodawcą, które zmiany są bardziej możliwe, a których lepiej unikać (np. dwie noce pod rząd).

Rozpoznanie własnej sytuacji życiowej i zawodowej
Realna analiza czasu: ile zajmuje opieka, a ile praca
Łączenie tlenoterapii domowej z pracą zawodową zaczyna się od uczciwego policzenia godzin. Większość opiekunów intuicyjnie czuje, że „jest tego dużo”, ale nie ma sprecyzowanego, ile to naprawdę zajmuje. Bez tego trudno negocjować z pracodawcą czy rodziną, planować grafiki i prosić o konkretne wsparcie.
Pomaga proste ćwiczenie na 2–3 dni (a najlepiej tydzień): przez cały dzień notować orientacyjnie, co robisz i ile to trwa. Nie musi być co do minuty. Wystarczy podział na bloki 15–30-minutowe:
- czynności przy pacjencie (higiena, jedzenie, pomoc w toalecie, pozycjonowanie),
- obsługa tlenoterapii (kontrole, wymiany, telefony do serwisu, do pielęgniarki),
- obowiązki domowe (sprzątanie, pranie, gotowanie),
- czas pracy i dojazdów,
- chwile „dla siebie” (jeśli w ogóle są).
Po kilku dniach wychodzi prosty obraz: np. 4 godziny czystej opieki dziennie, 2 godziny obowiązków domowych, 8 godzin pracy + 2 dojazdów. To łącznie 16 godzin. Widać jak na dłoni, ile zostaje na sen i odpoczynek. Jeżeli wynik wychodzi niebezpiecznie blisko 24 godzin, wiadomo, że obecny model jest nie do utrzymania bez wsparcia.
Ograniczenia zdrowotne i emocjonalne opiekuna
Opiekun często stawia siebie na końcu kolejki: „Najpierw chory, potem praca, rachunki, a ja… kiedyś”. Problem w tym, że organizm ma swoje granice. Przez kilka tygodni można „zapiąć się na ostatni guzik”, ale przy miesiącach lub latach takiego trybu ciało zaczyna protestować.
Sygnały ostrzegawcze, że jest już za dużo:
- regularne problemy ze snem (najpierw trudności z zasypianiem, później wybudzanie, koszmary),
- ciągłe napięcie mięśni, bóle głowy, bóle pleców, żołądka,
- zanik chęci do kontaktów z innymi, poczucie „niech wszyscy dadzą mi spokój”,
- rozdrażnienie, wybuchy złości, płacz bez wyraźnego powodu,
- trudność w koncentracji w pracy, rosnąca liczba pomyłek, spóźnień,
- myśli w stylu: „Nie mam już siły”, „Najchętniej bym uciekł/uciekła”.
Jak rozmawiać ze sobą samym o granicach
Przy długotrwałej opiece pojawia się pokusa, by „zacisnąć zęby” i funkcjonować dalej bez zmian. Tymczasem jednym z najtrudniejszych, ale najbardziej uwalniających kroków jest wewnętrzna zgoda na to, że samodzielnie nie udźwigniesz wszystkiego w każdych okolicznościach. To nie jest porażka, tylko fakt biologiczny.
Pomaga proste ćwiczenie „minimalnego standardu”: spisz na kartce trzy obszary – zdrowie, praca, opieka – i przy każdym odpowiedz sobie, co jest absolutnym minimum, którego nie przekroczysz. Przykładowo:
- Zdrowie: śpię co najmniej 6 godzin na dobę przez większość dni tygodnia.
- Praca: nie biorę nadgodzin przez najbliższe miesiące.
- Opieka: nie zostawiam bliskiego bez osoby dorosłej w domu dłużej niż 2 godziny.
To są twoje granice ochronne. Urealniają plany i rozmowy z rodziną czy pracodawcą. Jeżeli widzisz, że bez naruszenia tych granic nie da się kontynuować aktualnego układu – to sygnał, że potrzebne są zmiany organizacyjne, a nie że „musisz się bardziej postarać”.
Finanse i formalności, które wpływają na decyzje zawodowe
Decyzje o redukcji etatu, zmianie pracy czy przejściu na zasiłek opiekuńczy są często obciążone lękiem: „Nie damy rady finansowo”. Zanim podejmiesz radykalne kroki, dobrze jest zebrać twarde dane i sprawdzić dostępne formy wsparcia.
Pomóc może krótka „diagnoza finansowa”:
- Spis stałych kosztów miesięcznych (czynsz, media, leki, dojazdy, żywność, raty).
- Ocena, które koszty są elastyczne (np. można je czasowo ograniczyć lub rozłożyć w czasie).
- Lista potencjalnych źródeł dochodu: twoja praca, praca innych domowników, świadczenia, dodatki, 500+, zasiłki pielęgnacyjne, renty.
- Informacja, jakie formy pomocy oferuje gmina lub MOPS (np. opieka wytchnieniowa, dofinansowanie do opiekuna, usługi opiekuńcze).
Często dopiero po takiej analizie okazuje się, że np. nie trzeba od razu całkowicie rezygnować z pracy – wystarczy zmniejszenie etatu o 1/4 i część brakującej kwoty da się uzupełnić ze świadczeń lub wsparcia instytucjonalnego. Daje to więcej spokoju przy podejmowaniu decyzji.
Plan dnia i tygodnia – jak poukładać obowiązki
Poranny i wieczorny „szkielet dnia”
Przy łączeniu pracy z opieką często lepiej sprawdza się przewidywalny, powtarzalny schemat niż próba codziennego „gaszenia pożarów”. Chodzi o zbudowanie szkieletu dnia – stałych punktów, wokół których układasz resztę.
Poranny blok może obejmować, w zależności od stanu bliskiego:
- kontrolę sprzętu tlenowego (działanie, ustawienia, zapas tlenu),
- poranną toaletę, ułożenie w wygodnej pozycji, zapewnienie dzwonka lub telefonu pod ręką,
- przygotowanie posiłków i napojów na kilka godzin, w tym takich, które łatwo podać osobie zastępującej cię w ciągu dnia,
- przygotowanie krótkiej kartki z instrukcjami dla osoby, która będzie w domu (telefony alarmowe, typowe objawy, na które ma zwracać uwagę).
Wieczorny blok to zwykle:
- ponowna kontrola sprzętu (w tym przygotowanie zapasowych elementów na noc),
- sprawdzenie skóry, masek, kaniul, ewentualna pielęgnacja podrażnień,
- krótkie podsumowanie dnia: zapis saturacji, objawów, zmian leków, nastroju chorego,
- ustalenie planu na kolejny dzień (kto kiedy przychodzi, kto odbierze recepty, kto zadzwoni do przychodni).
Gdy te dwa bloki są w miarę stałe, cała reszta – praca, zakupy, formalności – ma się do czego „przyczepić”. Mniej rzeczy umyka, a mózg nie musi za każdym razem wymyślać wszystkiego od nowa.
Plan tygodnia zamiast życia z dnia na dzień
W przewlekłej opiece pomaga spojrzenie nie tylko na pojedyncze doby, ale na całe tygodnie. Zwłaszcza przy pracy zmianowej albo regularnych wizytach kontrolnych u lekarzy.
Prosty szablon tygodnia może zawierać:
- dni i godziny twojej pracy (z zaznaczeniem, kiedy absolutnie nie możesz odebrać telefonu),
- dni, w których przychodzi pielęgniarka środowiskowa, fizjoterapeuta, lekarz, serwis sprzętu,
- stałe zadania większego kalibru: zakupy, pranie, załatwianie spraw urzędowych, wyjazdy do poradni,
- momenty na odpoczynek, choćby krótkie: spacer, drzemka, kawa z kimś, rozmowa telefoniczna niezwiązana z opieką.
Możesz użyć dużego kalendarza ściennego w kuchni lub wspólnego kalendarza w telefonie, do którego mają dostęp pozostali domownicy. Wtedy łatwiej komuś przejąć część zadań, bo widać czarno na białym, gdzie jest najciaśniej.
Mikroprzerwy i „kieszonki” czasu
W sytuacji ciągłego napięcia trudno myśleć o długim urlopie czy weekendzie bez obowiązków. Czasem realne są tylko krótkie „kieszonki” czasu – 10–20 minut w ciągu dnia. One naprawdę robią różnicę, jeśli staną się stałym elementem planu.
Przykłady takich mikroprzerw:
- 5 minut ćwiczeń rozciągających rano przed wyjściem do pracy i wieczorem po kąpieli chorego,
- krótki spacer wokół bloku, gdy ktoś z rodziny właśnie przyjechał i przejmuje dyżur,
- 10 minut z audiobookiem w samochodzie przed wejściem do pracy, zamiast nerwowego przeglądania telefonu,
- chwila ciszy z herbatą, gdy bliski śpi po południu, zamiast odruchowego sięgania po kolejne obowiązki.
To nie luksus, tylko element profilaktyki wypalenia. Organizm, który choć na moment wychodzi z trybu „alarmowego”, lepiej znosi przeciążenia.
Plan awaryjny na „trudne dni”
Nawet najlepiej ułożony harmonogram potrafi rozsypać się w kilka godzin: nagłe pogorszenie stanu chorego, awaria sprzętu, twoja choroba, pilne zadanie w pracy. Zamiast zakładać, że zawsze „jakoś się uda”, bezpieczniej jest mieć zarys planu B.
Plan awaryjny może obejmować:
- listę osób „do szybkiego telefonu” – z zaznaczeniem, po kogo dzwonisz jako pierwszego, drugiego, trzeciego,
- informacje na kartce przy telefonie: objawy, przy których bez wahania wzywasz pogotowie, numery do lekarza prowadzącego i serwisu sprzętu,
- ustaloną z przełożonym procedurę na sytuacje nagłe (np. możliwość wyjścia na 1–2 godziny z pracy w kryzysie, odpracowanie w innym terminie),
- podręczną torbę „na szpital” spakowaną zawczasu – dla chorego i dla ciebie, aby nie tracić czasu na nerwowe pakowanie.
Gdy wydarzy się coś trudnego, zamiast zaczynać od pytania „co teraz?”, sięgasz po gotowy schemat. To zmniejsza panikę i liczbę chaotycznych decyzji.

Współpraca z rodziną, sąsiadami i siecią wsparcia lokalnego
Rozmowa z rodziną bez poczucia winy
Wielu opiekunów ma w głowie myśl: „Nie chcę nikomu zawracać głowy, jakoś dam radę”. Problem pojawia się, gdy „jakoś” trwa miesiącami. Bliscy często nie pomagają nie dlatego, że nie chcą, ale dlatego, że nie wiedzą, co dokładnie mogliby wziąć na siebie.
Pomaga konkret, nie ogólne prośby. Zamiast: „Przydałaby mi się pomoc”, postaw sprawę jasno:
- „Czy możesz w każdy wtorek od 17 do 19 być u mamy, żebym mogła spokojnie zrobić zakupy i odpocząć?”
- „Czy możesz raz w tygodniu wziąć pranie i przywieźć je wyprane i złożone?”
- „Czy możesz przejąć umawianie wizyt lekarskich, bo w pracy nie mam jak dzwonić w godzinach rejestracji?”
Jeżeli bliski odmówi, spróbuj dopytać: „Czego potrzebowałbyś, żeby to dla ciebie było możliwe?” – czasem przeszkodą jest lęk („Nie znam się na sprzęcie”), czasem brak wiedzy, a nie zła wola. Wtedy można zaplanować wspólne szkolenie u pielęgniarki albo krótkie „przeszkolenie domowe”.
Umowy rodzinne zamiast niejasnych oczekiwań
Najwięcej napięć rodzi się tam, gdzie każdy uważa, że „robi więcej niż inni”, a nikt nie ma całościowego obrazu. Pomóc może prosta „umowa rodzinna” – niekoniecznie w formie formalnego dokumentu, ale jasno spisanych zasad.
Taka umowa może obejmować:
- podział zadań (kto zajmuje się czym: opieką bezpośrednią, finansami, logistyką, kontaktem z lekarzami),
- harmonogram odwiedzin i dyżurów – z zaznaczeniem, że można się zamieniać po wcześniejszym uzgodnieniu,
- zasady komunikacji (np. jedna osoba kontaktowa, która przekazuje najważniejsze informacje reszcie, żeby uniknąć chaosu i plotek),
- ustalenie, jak reagujemy w konfliktach – np. odkładamy trudny temat na spokojniejszy moment, nie rozmawiamy o poważnych decyzjach w biegu lub w silnych emocjach.
Takie spisanie jest szczególnie pomocne, gdy rodzeństwo mieszka w różnych miastach. Osoba na miejscu często czuje się osamotniona i przeciążona – umowa pomaga urealnić oczekiwania wobec każdego.
Jak włączać sąsiadów bez przekraczania granic
Sąsiedzi potrafią być ogromnym wsparciem – zwłaszcza gdy mieszkasz daleko od rodziny. Jednocześnie wiele osób boi się prosić ich o pomoc, żeby nie wyjść na „uciążliwego lokatora”. Można znaleźć złoty środek.
Bezpieczny zakres wsparcia sąsiedzkiego to zwykle:
- krótkie „zajrzenie” do chorego w ciągu dnia i telefon do ciebie z informacją, czy wszystko w porządku,
- odebranie paczki, recepty, zostawienie zakupów pod drzwiami,
- bycie „osobą do dzwonka” – ktoś, do kogo chory może zadzwonić lub zapukać w sytuacji, gdy potrzebuje drobnej pomocy (np. poda wodę, poprawi poduszkę).
Ważne, by sąsiad wiedział jasno, czego nie oczekujesz: np. nie wymagasz od niego obsługi sprzętu medycznego, podejmowania decyzji o dawce tlenu czy samodzielnego transportu chorego do szpitala. To zdejmie z niego lęk i zmniejszy twoje poczucie, że „obciążasz go odpowiedzialnością ponad siły”.
Lokalne formy wsparcia: gdzie szukać pomocy
Poza rodziną i sąsiadami istnieje jeszcze cały system wsparcia instytucjonalnego. Nie zawsze jest idealny, czasem działa wolno, ale często daje realną ulgę.
Warto sprawdzić m.in.:
- Ośrodek pomocy społecznej / MOPS – usługi opiekuńcze w domu chorego, opieka wytchnieniowa (kilka godzin tygodniowo, czasem dni), pomoc w dowozie posiłków, asystent osobisty, wypożyczalnia sprzętu.
- Poradnie chorób płuc, hospicja domowe, poradnie wentylacji domowej – niektóre oferują dodatkowe wizyty edukacyjne, wsparcie psychologa, fizjoterapię oddechową, szkolenia dla opiekunów z obsługi sprzętu.
- Organizacje pozarządowe i fundacje – grupy wsparcia dla opiekunów, wolontariusze, którzy mogą przyjść na kilka godzin, pomoc materialna.
- Parafie, wspólnoty lokalne – czasem organizują wolontariat sąsiedzki, pomoc w zakupach, posiłki dla seniorów.
Jeśli brakuje ci czasu i energii na samodzielne szukanie informacji, poproś kogoś z rodziny lub znajomych: „Czy możesz przez tydzień popytać i poszukać dostępnych form wsparcia w naszej okolicy?”. Dla ciebie to odciążenie, dla nich konkretne, jednorazowe zadanie.
Rozmowa z pracodawcą i szukanie elastycznych rozwiązań
Przygotowanie do rozmowy w pracy
Wielu opiekunów obawia się, że ujawnienie sytuacji domowej sprawi, że będą postrzegani jako mniej dyspozycyjni czy zaangażowani. Taki lęk jest zrozumiały. Z drugiej strony, bez rozmowy o faktach trudno liczyć na jakąkolwiek elastyczność.
Przed spotkaniem z przełożonym przygotuj trzy rzeczy:
- krótki opis sytuacji – bez szczegółów medycznych, raczej w stylu: „Opiekuję się rodzicem w tlenoterapii domowej, co wymaga mojej większej obecności w określonych godzinach”.
- propozycję konkretnych rozwiązań – np. zmiana godzin pracy, praca zdalna w określone dni, ograniczenie nadgodzin, zamiana części obowiązków na mniej wyjazdowe.
- argumenty, jak dzięki tym zmianom nadal możesz dobrze wykonywać swoją pracę – np. „Jeśli będę zaczynać pracę od 8:30, zdążę rano zabezpieczyć opiekę i będę spokojniejszy, a przez to bardziej skupiony.”
Jak rozmawiać, żeby naprawdę usłyszeć drugą stronę
Rozmowa z przełożonym bywa stresująca szczególnie wtedy, gdy sam czujesz się „na krawędzi”. Łatwo wtedy o ton obronny: albo zbyt uległy („zgodzę się na wszystko, byle nie robić kłopotu”), albo agresywny („i tak nikt nie rozumie mojej sytuacji”). Da się to trochę oswoić, przygotowując sobie prostą „ramę” rozmowy.
Może ci pomóc taki schemat:
- Start: jedno zdanie, dlaczego prosisz o rozmowę – np. „Chciałbym porozmawiać o tym, jak pogodzić moją obecną sytuację domową z obowiązkami w pracy”.
- Fakty: krótki opis sytuacji, bez narzekania i bez koloryzowania – np. „Od kilku miesięcy opiekuję się tatą w tlenoterapii domowej. Najbardziej obciążające są dla mnie poranki i późne popołudnia, kiedy trzeba go przygotować, zmienić sprzęt, dopilnować leków”.
- Konkretny wniosek: „Chciałbym poszukać z panem/panią rozwiązań, które pozwolą mi nadal dobrze pracować, a jednocześnie utrzymać opiekę w domu”.
Jeśli w trakcie rozmowy emocje biorą górę, zamiast się za to karcić, nazwij to spokojnie: „To dla mnie trudny temat, zależy mi, żebyśmy znaleźli rozwiązanie – mogę na chwilę się zastanowić?”. Krótkie zatrzymanie bywa lepsze niż powiedzenie czegoś, czego później żałujesz.
Możliwe formy elastyczności – przykładowe rozwiązania
Przełożony często chce pomóc, ale nie zna twoich realnych potrzeb. Dobrze mieć w głowie kilka wariantów, choćby po to, żeby wspólnie je przejrzeć i wybrać, co jest do zastosowania.
Co można zaproponować:
- Ruchome godziny pracy – np. późniejsze zaczynanie w dni zabiegowe chorego, wcześniejsze wychodzenie w wybrane dni i odpracowanie w inne.
- Częściowa praca zdalna – nawet jeden–dwa dni w tygodniu potrafią odciążyć logistycznie: odpada dojazd, łatwiej zareagować na nagłą potrzebę w domu.
- Zamiana zakresu zadań – mniej delegacji, mniej nagłych „wrzutek”, więcej zadań, które można robić asynchronicznie i planowo.
- Ograniczenie nadgodzin – jasno powiedziane: „Przez najbliższe miesiące nie jestem w stanie brać dodatkowych dyżurów/projektów wyjazdowych”.
- Praca w niepełnym wymiarze – czasem tymczasowe zejście np. na 7/8 etatu ratuje zdrowie; można od razu umówić się na ponowne spotkanie po kilku miesiącach i ocenę sytuacji.
Nie każda firma ma te wszystkie możliwości, ale zwykle da się znaleźć coś „pomiędzy” – np. łączenie minimalnej pracy zdalnej z elastycznymi godzinami. Zamiast stawiać pracodawcę pod ścianą („albo wszystko, albo nic”), łatwiej rozmawia się o kilku stopniach pośrednich.
Obawy pracodawcy – jak na nie reagować
Przełożony może myśleć podobnie jak ty: „Czy to nie rozsypie całego działu?”, „Czy inni pracownicy nie poczują się pokrzywdzeni?”. Zamiast się na to obrażać, lepiej przygotować spokojne odpowiedzi.
Możesz odnieść się do typowych wątpliwości:
- „Czy dasz radę dowozić wyniki?” – „Zależy mi, żeby nadal robić swoją pracę dobrze. Jeśli ustalimy konkretne zasady, np. brak telefonów ode mnie w godzinach X, a w zamian pełne skupienie w godzinach Y, jestem przekonany, że jakość nie spadnie”.
- „Co, jeśli sytuacja w domu się pogorszy?” – „Umówmy się od razu, że jeśli nastąpi wyraźne pogorszenie, zgłoszę to od razu i usiądziemy jeszcze raz do planu. Teraz widzę, że przy tych rozwiązaniach dam radę.”
- „Czy inni też nie będą tego oczekiwać?” – „Każda sytuacja jest inna. U mnie to opieka nad osobą przewlekle chorą, wymagającą stałego nadzoru. Rozumiem, że firma musi patrzeć na całość, dlatego szukam opcji, które są dla pana/pani wykonalne.”
Gdy pokażesz, że myślisz również o interesie firmy, twoje prośby przestają brzmieć jak żądania, a stają się propozycją współpracy.
Rozwiązania formalne: urlopy, zasiłki, uprawnienia pracownicze
Poza ustaleniami „po ludzku” istnieją konkretne narzędzia prawne. Nie wszystko trzeba wykorzystywać od razu, ale dobrze znać swoje możliwości, by nie zostać w sytuacji, gdy jedynym wyjściem wydaje się rezygnacja z pracy.
Wśród rozwiązań, które często wchodzą w grę, są m.in.:
- urlop wypoczynkowy – przydatny, gdy spodziewasz się krótkotrwałego zwiększenia opieki (np. po hospitalizacji chorego),
- urlop na żądanie – awaryjnie, w nagłych kryzysach; dobrze zawczasu ustalić z przełożonym, jak często realnie możesz z niego korzystać,
- zwolnienie lekarskie z tytułu opieki nad chorym członkiem rodziny – wymaga zaświadczenia od lekarza, ale bywa nieocenione przy ostrych zaostrzeniach choroby,
- praca w obniżonym wymiarze etatu – czasem połączona z dodatkowymi uprawnieniami, jeśli sprawujesz opiekę nad osobą z orzeczeniem o niepełnosprawności,
- elastyczna organizacja pracy – w polskim prawie istnieją już przepisy dające pracownikowi z obowiązkami opiekuńczymi prawo do wnioskowania o bardziej elastyczne formy zatrudnienia (szczegóły zawsze warto zweryfikować w aktualnych przepisach lub z działem kadr).
Gdy nie wiesz, jakie dokładnie masz prawa, dobrze skontaktować się z działem HR lub kadrami. Możesz też poprosić zaufaną osobę, żeby pomogła ci przejrzeć regulaminy i przepisy – samodzielne grzebanie w nich po nocach, przy zmęczeniu, rzadko sprzyja spokojowi.
Jak zadbać o swoje granice wobec pracy
W sytuacji opieki domowej łatwo wpaść w pułapkę: „Skoro już dostałem elastyczność, nie mogę odmówić żadnego zadania, bo wyjdę na niewdzięcznego”. To prosta droga do przeciążenia – wtedy ani w pracy, ani w domu nie dajesz z siebie tego, na co cię stać.
Pomaga kilka prostych zasad:
- Nie podejmuj decyzji „na gorąco” – gdy słyszysz prośbę o dodatkowy projekt, odpowiedz: „Mogę dać znać po południu, muszę sprawdzić, jak to się zepnie z innymi obowiązkami”.
- Ustal „czerwone linie” – np. brak możliwości zostawania dłużej w pracy w konkretne dni (bo wtedy nie ma nikogo przy chorym). Mów o tym otwarcie.
- Nie rekompensuj wszystkiego swoim kosztem – to, że masz elastyczne godziny, nie oznacza, że musisz być „pod telefonem” przez całą dobę. Wspólnie ustalcie, w jakich godzinach jesteś dostępny, a kiedy nie.
- Regularnie sprawdzaj, czy umówione rozwiązania jeszcze działają – sytuacja chorego się zmienia, twoje siły też. Raz na kilka tygodni zadaj sobie pytanie: „Czy ten układ nadal jest dla mnie do udźwignięcia?”.
Jeśli czujesz, że stopniowo gubisz granice, sygnałem alarmowym są myśli w stylu: „Nie mam prawa być zmęczony”, „Muszę być zawsze dostępny”. To ważny moment, żeby poszukać wsparcia – u bliskich, w grupie opiekunów, czasem u psychologa.
Gdy elastyczność w obecnej pracy jest nierealna
Zdarza się, że mimo starań po obu stronach, charakter pracy zupełnie nie przystaje do twojej sytuacji. Na przykład, gdy pracujesz w systemie zmianowym, w ochronie zdrowia, w produkcji lub w miejscu, gdzie praca zdalna jest po prostu niemożliwa. To bolesny moment, bo rodzi pytania o zmianę pracy czy branży.
Jeśli widzisz, że kolejne rozmowy kończą się ścianą, warto spokojnie przeanalizować kilka kwestii:
- Horyzont czasowy – czy zwiększona opieka jest przewidywana jako stan przejściowy (np. kilka miesięcy po zaostrzeniu choroby), czy raczej długoterminowy?
- Realny koszt zdrowotny – jak się czujesz fizycznie i psychicznie? Czy sen, odżywianie, podstawowe badania są jeszcze „w zasięgu”, czy funkcjonujesz cały czas na rezerwie?
- Bezpieczeństwo finansowe – jaka jest twoja poduszka finansowa, jakie wsparcie możesz dostać od rodziny, jakie świadczenia przysługują choremu?
- Alternatywy zawodowe – czy istnieją firmy lub zawody, w których łatwiej o elastyczność lub pracę częściowo z domu?
Nie chodzi o to, by pod wpływem desperacji z dnia na dzień rzucać wypowiedzenie. Raczej o to, żeby świadomie rozważyć scenariusz zmiany – może stopniowo, z określonym planem: np. szukanie mniej obciążającej pracy, kursy online, aktualizacja CV, rozmowy z osobami, które już łączą opiekę z innym typem zatrudnienia.
Wsparcie psychologiczne i grupy dla opiekunów
Łączenie pracy z opieką w tlenoterapii domowej to nie tylko wyzwanie logistyczne, ale też emocjonalne. Smutek, złość, poczucie winy, bezradność – to naturalne reakcje, nie dowód, że „sobie nie radzisz”. Problem pojawia się wtedy, gdy zostajesz z tym zupełnie sam.
Ulgę może przynieść kilka form wsparcia:
- indywidualna rozmowa z psychologiem – szczególnie, gdy pojawia się przewlekły lęk, bezsenność, myśli rezygnacyjne, poczucie, że wszystko nie ma sensu,
- grupy wsparcia dla opiekunów – online lub stacjonarne; dają poczucie, że inni mierzą się z podobnymi dylematami, dzielą się trikami dnia codziennego,
- krótkie konsultacje telefoniczne – niektóre organizacje i hospicja domowe oferują możliwość umówienia się na kilka rozmów interwencyjnych,
- edukacja psychoedukacyjna – webinary, broszury, poradniki o tym, jak zapobiegać wypaleniu opiekuna, jak reagować na kryzysy emocjonalne u chorego i u siebie.
Jedna z opiekunek, która przez rok łączyła etat z opieką nad mężem w tlenoterapii, powiedziała po pierwszym spotkaniu grupy wsparcia: „Pierwszy raz od dawna usłyszałam, że to normalne, że czasem mam dość. I że to nie znaczy, że kocham mniej”. Sama świadomość, że twoje reakcje są ludzkie i zrozumiałe, już bywa odciążająca.
Jak wprowadzać zmiany małymi krokami
Przy takim natężeniu obowiązków łatwo poczuć się przytłoczonym listą rzeczy „do zrobienia inaczej”. Tymczasem często wystarczy wybrać dwa–trzy obszary, w których wprowadzisz drobne zmiany, i dać sobie czas, żeby zobaczyć efekt.
Przykładowe małe kroki mogą wyglądać tak:
- w tym tygodniu umawiasz pierwszą konkretną rozmowę z członkiem rodziny o stałym, powtarzalnym wsparciu,
- w pracy prosisz przełożonego o krótkie spotkanie „organizacyjne” i przedstawiasz jeden, najważniejszy dla ciebie postulat (np. zmiana godziny rozpoczęcia pracy),
- ustalasz jedną, codzienną mikroprzerwę „nie do ruszenia” – np. 10 minut ciszy wieczorem, gdy chory już śpi,
- spisujesz prostą kartkę z planem awaryjnym i wieszasz ją przy telefonie, zamiast trzymać wszystko „w głowie”.
Kiedy zobaczysz, że drobna zmiana naprawdę przynosi ulgę, łatwiej o kolejne decyzje. Zamiast rewolucji – spokojne przesuwanie granic w stronę układu, w którym twoja praca zawodowa i opieka nad bliskim nie rywalizują ze sobą tak dramatycznie o każdy skrawek twojej uwagi i sił.
Najczęściej zadawane pytania (FAQ)
Jak pogodzić pracę na pełen etat z opieką nad bliskim w tlenoterapii domowej?
Podstawą jest realistyczny plan dnia i podział obowiązków. Dobrze działa układ: rano przed pracą robisz przegląd sprzętu (koncentrator, butle, przewody, saturacja), wieczorem – drugi, dokładniejszy „przegląd techniczny” i przygotowanie zapasu na kolejną dobę. W ciągu dnia ktoś inny (rodzina, sąsiad, asystent) dogląda chorego lub chociaż jest „pod telefonem”.
Pomaga spisanie na kartce lub w telefonie: kto, co i kiedy robi – np. „córka – poranna toaleta i śniadanie”, „syn – kontrola butli o 13:00”, „sąsiadka – zagląda o 16:00”. Jeśli pracujesz zmianowo, ustal grafik z przełożonym, pokazując konkretnie, w jakich godzinach musisz być dostępny dla bliskiego. Im bardziej wszystko jest spisane i przewidywalne, tym mniejszy chaos i poczucie, że „wszystko jest na mojej głowie”.
Czy mogę zostawić osobę w tlenoterapii samą w domu na kilka godzin?
To zależy od stanu chorego, a nie tylko od samej tlenoterapii. Osoba ruchoma, kontaktowa, która rozumie zalecenia, potrafi zadzwonić po pomoc i zareagować na alarm sprzętu, zwykle może zostać sama na kilka godzin, pod warunkiem że ma telefon pod ręką i ktoś blisko (rodzina, sąsiad) może szybko do niej dotrzeć.
Jeśli chory jest leżący, zdezorientowany, ma ryzyko nagłego pogorszenia oddechu lub krążenia, zostawienie go samego na dłużej jest ryzykowne. Wtedy potrzebna jest fizyczna obecność drugiej osoby lub zorganizowanie profesjonalnej opieki chociaż na część dnia. Dobrą praktyką jest omówienie tego wprost z lekarzem prowadzącym: „Na ile godzin dziennie pacjent może być bez opiekuna w domu?” – to daje jasną granicę, która odciąża psychicznie.
Jak przygotować dom i sprzęt, żebym mógł spokojnie wyjść do pracy?
Sprawdź kilka kluczowych elementów przed wyjściem: działanie koncentratora (dźwięk, lampki, przepływ), poziom tlenu w butlach, stabilne gniazdko i listwę przeciwprzepięciową, brak „byle jakich” przedłużaczy. Upewnij się, że przewody tlenowe nie są poplątane, nie grożą potknięciem i nie są przyciśnięte meblami.
Ustal też prostą procedurę „co zrobić, gdy…”, np. dla domownika lub sąsiada: co jeśli zabraknie prądu, co jeśli koncentrator wyda alarm, kiedy dzwonić po karetkę. Krótka instrukcja na kartce przy łóżku i telefon z zapisanymi numerami (rodzina, lekarz, 112/999) potrafi bardzo zmniejszyć lęk, że „w razie czego nikt nie będzie wiedział, co robić”.
Jakie prawa pracownicze mogą mi pomóc, gdy opiekuję się bliskim w domu?
W wielu przypadkach można skorzystać m.in. z: zasiłku opiekuńczego (krótkoterminowo, gdy stan chorego nagle się pogarsza), urlopu na żądanie, indywidualnego rozkładu czasu pracy, pracy zdalnej lub częściowego etatu – jeśli rodzaj pracy i pracodawca na to pozwala. Czasem da się ustalić stałe godziny pracy porannej lub popołudniowej, żeby dopasować je do godzin, w których chory najbardziej potrzebuje wsparcia.
Warto porozmawiać z działem kadr lub przełożonym w konkretny sposób: nie ogólnie „mam chorego w domu”, ale np. „trzy razy dziennie muszę być przy nim po 30 minut, mogę odpracowywać część godzin zdalnie po południu”. Im bardziej przedstawiasz gotowe rozwiązania, tym łatwiej o porozumienie.
Co mogę przekazać innym, żeby odciążyli mnie w opiece przy tlenoterapii?
Nie wszystko musi robić jedna osoba. Często najwięcej energii zużywa nie sam sprzęt, ale wszystko „dookoła”: zakupy, sprzątanie, gotowanie, załatwianie spraw urzędowych, dowóz recept. Bliscy, którzy boją się obsługi koncentratora, mogą wziąć na siebie właśnie te zadania.
Jeśli ktoś jest gotowy pomóc przy samym chorym, możesz go nauczyć prostych, powtarzalnych czynności: poprawienia kaniuli lub maski, nawilżenia skóry pod przewodami, podania leków zgodnie z opisem, zapisania saturacji w zeszycie. Dobrze działa „instrukcja w pigułce”: krótka lista kroków i sytuacji alarmowych, którą ta osoba ma przy sobie. Wtedy ty możesz spokojniej wyjść do pracy, wiedząc, że nie wszystko zależy od ciebie.
Jak radzić sobie ze stresem i lękiem, gdy jestem w pracy, a bliski zostaje w domu?
Lęk zwykle maleje, gdy masz poczucie, że „system działa”: sprzęt jest sprawdzony, procedury opisane, ktoś jest pod telefonem, a ty wiesz, co się dzieje, bo np. co kilka godzin dostajesz krótką wiadomość: „wszystko ok, saturacja 94%”. Pomaga też oddzielenie: w pracy skupiam się na zadaniach, po pracy wracam do roli opiekuna – inaczej mózg jest cały dzień w trybie „alarm”.
Jeśli napięcie jest bardzo duże, możesz skorzystać z krótkich konsultacji z psychologiem (często dostępnych przy poradniach chorób płuc, hospicjach domowych lub online). To nie jest oznaka słabości, tylko zadbanie o własną „wydolność psychiczną”. Wypalony, przemęczony opiekun szybciej popełnia błędy i sam zaczyna chorować, a przecież chodzi o to, żebyś był w tej roli „na dłuższy dystans”, a nie tylko do pierwszego załamania.
Za co ja naprawdę odpowiadam jako opiekun domowy, a co jest po stronie lekarza i pielęgniarki?
Twoim zadaniem jest przede wszystkim codzienna obsługa i obserwacja: włączanie/wyłączanie sprzętu, pilnowanie ustawionego przepływu, dbanie o czystość elementów mających kontakt z drogami oddechowymi, zauważanie niepokojących objawów i reagowanie według ustalonego wcześniej schematu. Do tego dochodzi przekazywanie informacji personelowi medycznemu – np. prowadzenie prostego zeszytu z zapisem saturacji, tętna i dawki tlenu.
Po stronie lekarza i pielęgniarki zostaje: dobór dawki tlenu, decyzje o zmianie leczenia, ocena nagłego pogorszenia stanu zdrowia, interpretacja wyników badań. Nie masz wpływu na wszystko, co się dzieje z chorobą, nawet jeśli bardzo się starasz. Jasne postawienie granicy: „to mogę zrobić, to już wymaga lekarza” zmniejsza poczucie winy i przeciążenie, które wielu opiekunów nosi w sobie latami.
Źródła informacji
- Home Oxygen Therapy for Adults with Chronic Lung Disease: An Official ATS Clinical Practice Guideline. American Thoracic Society (2020) – Wskazania, bezpieczeństwo i organizacja tlenoterapii domowej u dorosłych.
- Long-Term Oxygen Treatment in Chronic Obstructive Pulmonary Disease: Recommendations for Future Research. European Respiratory Society (2019) – Zalecenia dotyczące długoterminowej tlenoterapii, aspekty praktyczne w domu.
- Guidelines for Home Oxygen in Adults. British Thoracic Society (2015) – Szczegółowe wytyczne kliniczne i organizacyjne dla tlenoterapii domowej.
- Opieka nad chorym przewlekle w domu. PZWL Wydawnictwo Lekarskie (2018) – Polskie opracowanie o zadaniach opiekuna rodzinnego i organizacji opieki.
- Wsparcie psychologiczne opiekunów osób przewlekle chorych. Instytut Psychiatrii i Neurologii (2017) – Obciążenie emocjonalne, wypalenie opiekunów i strategie radzenia sobie.
- Kodeks pracy Rzeczypospolitej Polskiej. Ministerstwo Rodziny, Pracy i Polityki Społecznej – Podstawy praw pracowniczych, uprawnienia opiekunów, elastyczne formy pracy.
- Opieka długoterminowa domowa – poradnik dla rodzin. Narodowy Fundusz Zdrowia (2021) – Zasady organizacji opieki domowej, współpraca z personelem medycznym.
- Bezpieczeństwo stosowania tlenu w warunkach domowych. Polskie Towarzystwo Chorób Płuc (2016) – Zasady bezpieczeństwa sprzętu, ryzyko pożaru, organizacja przestrzeni w domu.
- Caregiver Burden and Mental Health in Informal Caregivers of Patients with Chronic Respiratory Failure. Journal of Psychosomatic Research (2014) – Badania nad obciążeniem psychicznym opiekunów pacjentów w tlenoterapii.