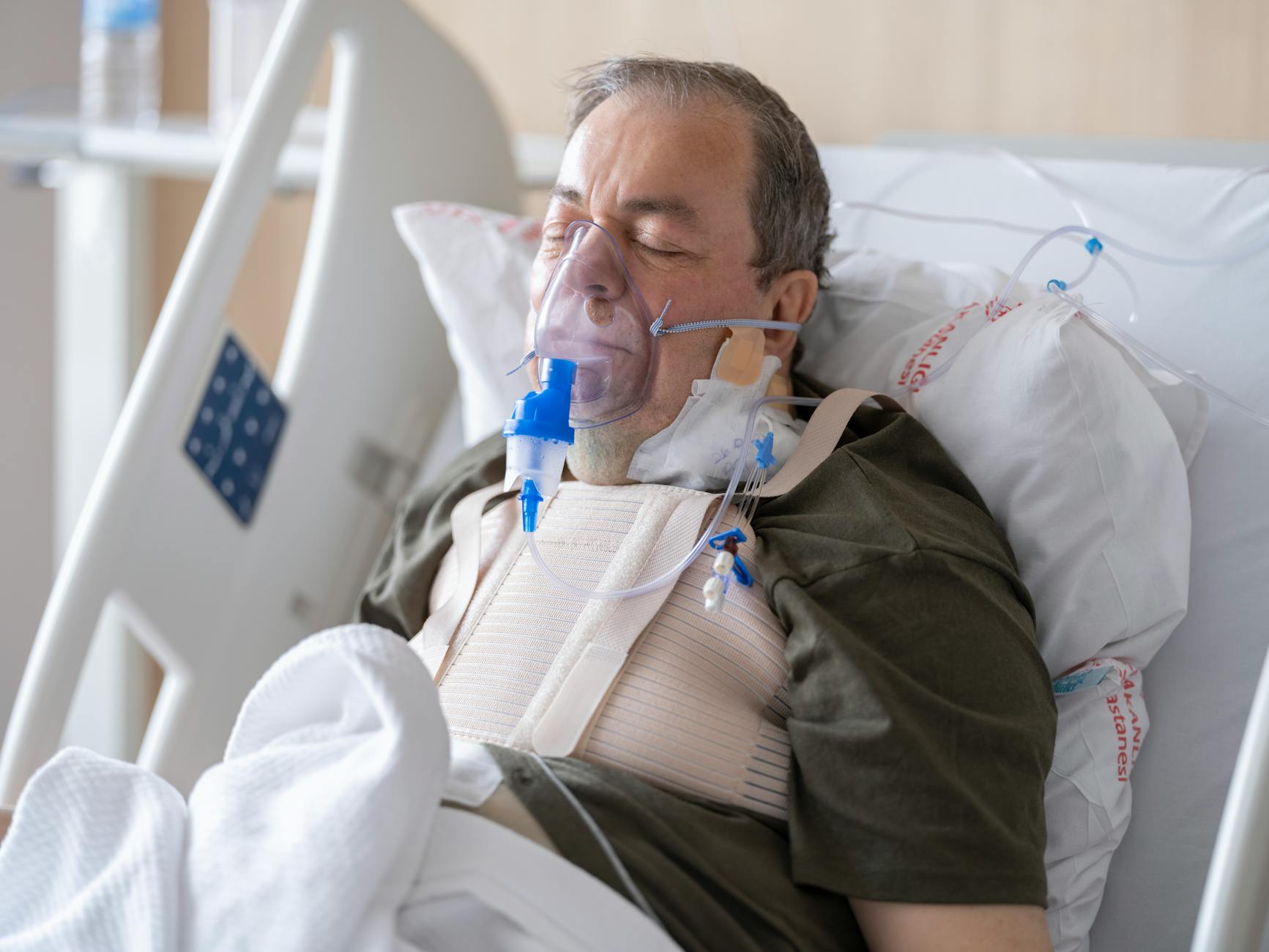
Dlaczego skóra i śluzówki cierpią podczas tlenoterapii
Wpływ suchego, skoncentrowanego tlenu na skórę i błony śluzowe
Podczas domowej tlenoterapii pacjent ma kontakt z gazem o wysokim stężeniu tlenu, który zazwyczaj jest suchy i dostarczany pod określonym przepływem. Takie warunki sprzyjają szybszemu wysuszaniu skóry i śluzówek, szczególnie w okolicy nosa, ust i policzków. Sucha skóra staje się cieńsza, bardziej podatna na mikropęknięcia, otarcia oraz stany zapalne.
Śluzówka nosa fizjologicznie jest wilgotna i pokryta śluzem, który chroni przed drobnoustrojami i drobnymi zanieczyszczeniami. Stały przepływ tlenu wymywa naturalną warstwę śluzu, przez co nos robi się suchy, szczypie, pojawia się krwawienie z nosa lub strupki. Podobnie reagują wargi i kąciki ust – przy otwartych ustach i oddychaniu z koncentratorem łatwo dochodzi do pęknięć.
Im wyższy przepływ tlenu, tym szybsze i intensywniejsze wysuszenie. Przy małych przepływach (np. 1–2 l/min) skutki bywają mniej nasilone, ale u osób z wrażliwą skórą problemy mogą pojawić się już bardzo wcześnie. Przy wyższych przepływach, szczególnie jeśli tlen nie jest nawilżany, podrażnienia rozwijają się w ciągu kilku dni.
Krótkotrwała tlenoterapia a przewlekłe stosowanie tlenu (LTOT)
Tlenoterapia krótkotrwała, np. w szpitalu przez kilka godzin po zabiegu, zazwyczaj nie powoduje poważnych uszkodzeń skóry, chociaż także wtedy mogą występować przejściowe zaczerwienienia czy uczucie suchości. Organizm ma jednak czas, aby się zregenerować, gdy sprzęt zostanie odłączony.
W przypadku długotrwałej tlenoterapii domowej (LTOT), stosowanej wiele godzin dziennie lub całodobowo, sytuacja wygląda inaczej. Skóra i śluzówki nie mają przerw na regenerację, a ucisk od wąsów tlenowych czy maski działa stale. Każde drobne otarcie, które przy sporadycznym kontakcie zagoiłoby się w ciągu dnia, przy przewlekłym ucisku może przejść w przewlekłą ranę lub odleżynę.
Różnica między tymi dwiema sytuacjami jest podobna jak między kilkugodzinnym noszeniem nowych butów a życiem w nich codziennie po kilkanaście godzin. Ten sam punkt ucisku, który jednorazowo powoduje jedynie zaczerwienienie, przy stałym obciążeniu doprowadza do pęcherzy, pęknięć i owrzodzeń.
Mechaniczne drażnienie: wąsy tlenowe, maski, rurki
Sprzęt do tlenoterapii styka się z konkretnymi obszarami skóry: nozdrza, skrzydełka nosa, grzbiet nosa, policzki, okolice uszu, skóra za uszami, czasem broda. Każdy punkt styku to potencjalne miejsce otarcia, szczególnie jeśli:
- paski są zbyt mocno dociągnięte,
- rurki sztywne lub twarde,
- sprzęt przesuwa się po skórze przy każdym ruchu głowy,
- pacjent poci się, a skóra jest wilgotna i bardziej podatna na uszkodzenie.
Wąsy tlenowe (kaniula donosowa) dają punktowy ucisk na nozdrza oraz delikatnie na policzki i skórę za uszami, gdzie przechodzą paski. Maski tlenowe obejmują większą powierzchnię: grzbiet nosa, policzki, część skóry wokół ust. Przy dłuższym stosowaniu pojawiają się typowe „odleżyny” w miejscach, gdzie maska najbardziej naciska, zwykle na grzbiecie nosa.
Do tego dochodzi tarcie. Każdy mikro-ruch maski czy kaniuli względem skóry powoduje ścieranie naskórka. Gdy skóra jest już sucha i cienka, wystarczy niewielki ruch, by doprowadzić do pęknięcia, mikro-urazu, a dalej – stanu zapalnego lub zakażenia bakteryjnego.
Czynniki, które zwiększają ryzyko podrażnień i stanów zapalnych
Nie każdy pacjent reaguje tak samo. U jednej osoby ten sam sprzęt i przepływ tlenu powoduje tylko lekkie zaczerwienienie, u innej – w krótkim czasie rozwijają się bolesne rany. Można wyróżnić kilka kluczowych czynników ryzyka:
- wiek – skóra osób starszych jest cieńsza, ma mniej kolagenu i słabsze ukrwienie; regeneruje się znacznie wolniej,
- cukrzyca – upośledzone gojenie ran, większa podatność na zakażenia bakteryjne i grzybicze,
- sterydy (doustne lub wziewne) – przewlekłe stosowanie ścieńcza skórę, zwiększa jej kruchość,
- leki przeciwkrzepliwe – drobne uszkodzenia łatwiej krwawią i trudniej się goją,
- odwodnienie – przy niedostatecznej podaży płynów suchość skóry nasila się,
- choroby skóry (AZS, łuszczyca, łojotokowe zapalenie skóry) – bariera naskórkowa jest już osłabiona.
Jeśli u pacjenta występuje kilka z tych czynników, profilaktyka podrażnień skóry i śluzówek podczas tlenoterapii powinna być bardziej intensywna i zaplanowana, a kontrola lekarska częstsza. Wtedy drobne zaniedbanie, jak zbyt mocno zaciśnięty pasek maski, może mieć dużo poważniejsze konsekwencje.
Ocena wyjściowego stanu skóry i śluzówek przed rozpoczęciem tlenoterapii
„Przegląd skóry” w typowych miejscach podrażnień
Przed rozpoczęciem domowej tlenoterapii dobrze jest wykonać prosty, ale dokładny „przegląd skóry” w newralgicznych miejscach. Można to potraktować jak check-listę, którą regularnie się powtarza:
- nos – grzbiet nosa, skrzydełka, okolice nozdrzy,
- policzki – szczególnie miejsca, gdzie będą leżeć paski maski lub rurki kaniuli,
- okolice uszu – skóra nad małżowiną, za uchem, miejsce, gdzie pasek się opiera,
- okolice ust – wargi, kąciki ust, skóra pod dolną wargą,
- podbródek i okolica żuchwy – u osób używających masek obejmujących całą dolną część twarzy.
Podczas takiej oceny warto zwrócić uwagę na: zaczerwienienie, łuszczenie, pęknięcia, strupki, obecność drobnych ranek, nadmierną suchość lub przeciwnie – zmiany sączące, wskazujące na stan zapalny. Każdy zauważony problem przed rozpoczęciem tlenoterapii wymaga dokładniejszej obserwacji i często wcześniejszego leczenia, aby nie stał się „słabym punktem” pod maską czy kaniulą.
Ocena śluzówek: nos, usta, jama ustna
Skóra to jedno, ale tlenoterapia szczególnie obciąża śluzówki nosa i jamy ustnej. Warto ocenić:
- wnętrze nosa – czy jest wilgotne czy przesuszone, czy widać strupki, czy łatwo pojawia się krwawienie przy delikatnym dotyku (np. patyczkiem kosmetycznym nasączonym solą fizjologiczną),
- wargi – czy są spierzchnięte, popękane, czy skóra schodzi płatami,
- kąciki ust – obecność pęknięć, nadżerek, bolesnych „zajadów”,
- jama ustna – kolor i nawilżenie śluzówki policzków, języka, podniebienia, obecność białych nalotów (mogą wskazywać na grzybicę, np. przy długotrwałej antybiotykoterapii lub sterydach).
Suchość śluzówek nosa i jamy ustnej przed wdrożeniem tlenoterapii oznacza, że pierwsze dolegliwości mogą nasilić się bardzo szybko. W takiej sytuacji trzeba od początku zadbać o nawilżanie: sól fizjologiczną w sprayu do nosa, nawilżające preparaty do ust, odpowiednią ilość płynów doustnie (o ile nie ma przeciwwskazań).
Kiedy skonsultować się z lekarzem lub dermatologiem przed długotrwałą terapią
Przy sporadycznym podłączaniu tlenu w warunkach szpitalnych większość problemów skórnych rozwiązuje się samoistnie. Przy planowanej długotrwałej domowej tlenoterapii sytuacja jest inna. Warto poprosić o dodatkową konsultację, jeśli:
- na twarzy są przewlekłe rany, które goją się tygodniami lub nawracają w tym samym miejscu,
- występuje łuszczyca, atopowe zapalenie skóry (AZS), liszaj płaski w okolicy nosa, policzków lub uszu,
- skóra jest bardzo cienka, pergaminowa, łatwo siniaczy się i pęka, szczególnie przy długotrwałej terapii sterydami,
- pacjent przyjmuje leki immunosupresyjne, które utrudniają gojenie ran.
Lekarz lub dermatolog może wtedy zaproponować:
- indywidualnie dobrane preparaty natłuszczające i regenerujące,
- zmianę schematu leków, jeśli to możliwe (np. redukcję dawki sterydów),
- modyfikację sposobu prowadzenia tlenoterapii, np. użycie innego typu maski lub dodatkowych elementów ochronnych (np. paski z pianki, opatrunki hydrokoloidowe).
Różne typy skóry – inne preparaty i inna częstotliwość pielęgnacji
Skóra cienka, sucha, dojrzała wymaga innej pielęgnacji niż skóra grubsza, łojotokowa. Przy tlenoterapii te różnice stają się wyraźniejsze:
- Skóra sucha i cienka – szybko się łuszczy, pojawiają się pęknięcia i zaczerwienienie. Potrzebuje bogatych, tłustych kremów lub maści z emolientami, stosowanych częściej, ale w rozsądnej ilości, aby nie tworzyć bardzo śliskiej warstwy pod maską (ryzyko zsuwania, tarcia). Dobrze sprawdzają się preparaty z ceramidami, lipidami, pantenolem.
- Skóra grubsza, łojotokowa – łatwo się przetłuszcza, może mieć skłonność do trądziku. W jej przypadku lepsze są lżejsze kremy nawilżająco-natłuszczające, unika się bardzo okluzjnych maści, które mogą nasilać zaskórniki i stany zapalne. Częstotliwość smarowania może być rzadsza, ale kluczowa jest regularność.
Dobrze jest obserwować, jak skóra reaguje na dany preparat w połączeniu ze sprzętem tlenowym. Jeśli po kilku dniach widać, że skóra pod maską jest bardziej zaczerwieniona, świeci się lub pojawiają się wykwity, należy zmienić typ kosmetyku – np. z bardzo tłustej maści na lekki krem barierowy.
Wybór sprzętu a ryzyko podrażnień – porównanie rozwiązań
Wąsy tlenowe a maska tlenowa – różnice w komforcie skóry
Dobór rodzaju sprzętu (wąsy tlenowe czy maska tlenowa) ma bezpośredni wpływ na stan skóry i śluzówek. Każde rozwiązanie ma inne plusy i minusy pod względem podrażnień.
| Rozwiązanie | Najczęstsze problemy skórne | Kiedy korzystniejsze |
|---|---|---|
| Wąsy tlenowe (kaniula donosowa) | Suchość i pieczenie śluzówki nosa, otarcia w nozdrzach, zaczerwienienie policzków, odciski za uszami | Przy długotrwałym stosowaniu w ciągu dnia, gdy pacjent chce jeść, mówić, pić bez zdejmowania sprzętu |
| Maska tlenowa | Odleżyny na grzbiecie nosa, otarcia na policzkach, pot i odparzenia pod maską | Przy krótszych sesjach, wyższych przepływach lub gdy nos jest bardzo wrażliwy |
Wąsy tlenowe mają mniejszą powierzchnię styku ze skórą, co zwykle oznacza mniejszy problem odparzeń. Jednak rurki wchodzą bezpośrednio do nozdrzy, co powoduje suchość śluzówki i mikro-urazy wewnątrz nosa. Dodatkowo pasek przechodzący za uszami może uciskać i powodować otarcia, zwłaszcza u osób leżących na boku.
Maska tlenowa rozkłada ucisk na większej powierzchni, ale obejmuje grzbiet nosa i policzki – bardzo narażone na odleżyny. Dłuższe noszenie maski powoduje gromadzenie się potu, co sprzyja odparzeniom i podrażnieniom skóry. Zwykle śluzówka nosa jest mniej wysuszona niż przy kaniuli, ale kosztem codziennego komfortu (mówienie, picie).
Rodzaje kaniul i masek – które są łagodniejsze dla skóry
Sprzęt tlenowy od różnych producentów potrafi znacząco się różnić, mimo że na pierwszy rzut oka wygląda podobnie. Te detale przekładają się na komfort skóry i śluzówek.
- Kaniule standardowe (twardszy plastik) – rurki są bardziej sztywne, końcówki do nosa często mają ostrzejsze krawędzie. Przy wysokich przepływach i długim czasie noszenia szybciej powodują otarcia w nozdrzach i na skrzydełkach nosa.
- Kaniule miękkie („soft”, „comfort”) – wykonane z bardziej elastycznego, miękkiego tworzywa. Lepiej dopasowują się do kształtu nosa, mniej „wiercą się” przy ruchu twarzy, co obniża ryzyko ranek i krwawień z nosa.
- Maski tlenowe z miękką krawędzią – mają miększy, elastyczny brzeg (czasem z „poduszką” powietrzną), który dopasowuje się do twarzy. Zmniejsza to nacisk punktowy na grzbiet nosa i policzki.
- Maski proste, twarde – tańsze, ale krawędź jest sztywna, trudniej ją „ułożyć” na twarzy bez ucisku. Częściej powodują odleżyny, zwłaszcza u osób wychudzonych i starszych.
Przy delikatnej skórze i planowanej wielogodzinnej tlenoterapii lepszym wyborem są kaniule i maski z serii „soft”. Różnica w komforcie może być wyraźna już po kilku godzinach – mniej zaczerwienienia, mniej odcisków za uszami, mniej pęknięć w nozdrzach.
Dodatkowe elementy ochronne: osłonki, podkładki, opatrunki
Sam rodzaj sprzętu to jedno, ale sporo można zyskać, dodając proste elementy ochronne w miejscach największego nacisku. Sprawdzają się szczególnie u osób leżących, z bardzo cienką skórą lub przewlekłymi odleżynami.
- Miękkie podkładki pod rurki (pianka, flanela, żel) – zakładane na rurki w okolicy policzków lub za uszami. Rozkładają nacisk i zmniejszają tarcie. Dobre przy długotrwałej kaniuli u pacjentów leżących na boku.
- Osłonki na uszy – małe „mankiety” z miękkiego materiału, przez które przechodzi pasek kaniuli lub maski. Chronią przed powstawaniem bolesnych otarć za uchem.
- Opatrunki hydrokoloidowe lub piankowe – cienkie „plasterki” naklejane na grzbiet nosa lub policzek pod maskę. Dobrze sprawdzają się u osób z już istniejącym zaczerwienieniem lub przy konieczności silnego dociśnięcia maski.
U jednych pacjentów lepiej działają gotowe rozwiązania (osłonki fabryczne), u innych zupełnie wystarczy domowy sposób – np. miękko zrolowana gaza pod pasek za uchem. Kluczowe, by materiał był miękki, oddychający i nie ślizgał się zbyt mocno po skórze.
Dopasowanie rozmiaru sprzętu – zbyt ciasno vs zbyt luźno
Ten sam model maski lub kaniuli może działać dobrze lub fatalnie, w zależności od rozmiaru i sposobu założenia. Zbyt mocne dociągnięcie paska „dla pewności” jest częstym źródłem problemów.
- Za ciasno: głębokie odciski na grzbiecie nosa i policzkach, ból przy dotyku, białe miejsca w centrum ucisku (niedokrwienie), które później łatwo przekształcają się w ranę. U dzieci i osób z osteoporozą może dojść nawet do uszkodzenia chrząstki nosa.
- Za luźno: maska „tańczy” na twarzy, trze przy każdym ruchu, powstają rozległe obszary podrażnienia zamiast jednego punktu ucisku. Kaniula wysuwa się z nozdrzy, co prowokuje częste poprawianie palcami i dodatkowe mikro-urazy oraz ryzyko infekcji.
Praktyczna wskazówka: pasek maski powinien trzymać ją stabilnie, ale dać się lekko unieść o kilka milimetrów nad policzkiem bez wyraźnego oporu. Przy kaniuli nosowej rurki nie mogą „rozpychać” nozdrzy – jeśli tak się dzieje, warto poprosić o mniejszy rozmiar lub inny model.
Nawilżanie tlenu i otoczenia – co naprawdę pomaga, a co szkodzi
Nawilżacz przy koncentratorze – kiedy ma sens
Suchość śluzówek przy tlenoterapii zwiększa się wraz z przepływem tlenu i czasem jego podawania. Do łagodzenia tych objawów stosuje się butelkę nawilżającą (bubbler) przy koncentratorze lub butli tlenowej.
Nawilżacz podłączony do koncentratora:
- zmniejsza uczucie „palenia” w nosie, śluzówka jest mniej wysuszona,
- szczególnie pomaga przy przepływach > 3–4 l/min i u osób z już suchą śluzówką,
- jest mniej potrzebny przy krótkich sesjach tlenoterapii o niskim przepływie (np. 1–2 l/min na 1–2 godziny na dobę).
Jeśli tlen jest podawany przez kilka godzin dziennie i pojawia się suchość, pękanie czy krwawienia z nosa, nawilżacz zazwyczaj realnie poprawia komfort. Przy krótkich i rzadkich podłączeniach korzyść bywa znikoma, natomiast dochodzi obowiązek częstego czyszczenia, co nie każdy pacjent jest w stanie robić prawidłowo.
Jakiego płynu używać w nawilżaczu i jak go czyścić
Do butelki nawilżającej zwykle zaleca się:
- wodę destylowaną lub przegotowaną i ostudzoną – minimalizuje to osadzanie się kamienia i ryzyko namnażania bakterii,
- wymianę wody co najmniej raz dziennie, a w warunkach domowych u osób bardzo podatnych na infekcje – jeszcze częściej.
Czyszczenie nawilżacza jest równie ważne jak samo nawilżanie. Typowy schemat domowy:
- Codziennie: wylanie resztek wody, opłukanie butelki czystą wodą, nalanie świeżej.
- Co 2–3 dni: mycie butelki w ciepłej wodzie z delikatnym detergentem (np. płyn do mycia naczyń), bardzo dokładne przepłukanie, zostawienie do wyschnięcia, ponowne napełnienie.
- Co 1–2 tygodnie: dezynfekcja zgodnie z zaleceniami producenta (np. roztwór na bazie chloru lub specjalny preparat medyczny) i ponowne dokładne płukanie.
Brudny nawilżacz to źródło bakterii i grzybów, które mogą łatwo dostać się do dróg oddechowych. Jeśli pacjent lub opiekun nie są w stanie utrzymać odpowiedniej higieny, czasem lepszym wyborem jest rezygnacja z nawilżacza i skupienie się na nawilżaniu śluzówek nosa innymi metodami.
Czego NIE dodawać do nawilżacza tlenu
Do butelki nawilżacza nie należy wlewać nic poza wodą destylowaną/przegotowaną. Szczególnie trzeba unikać:
- olejków eterycznych – mogą podrażniać śluzówkę, wywoływać skurcz oskrzeli, reakcje alergiczne; poza tym są łatwopalne, co jest szczególnie niebezpieczne przy tlenie,
- soli fizjologicznej – podawana w ten sposób nie daje istotnych korzyści, a przyspiesza osadzanie się kamienia i zanieczyszczeń w butelce i przewodach,
- środków dezynfekujących – opary mogą silnie drażnić drogi oddechowe, powodować kaszel, duszność, a przy dłuższym stosowaniu nawet uszkodzenie nabłonka.
Jeśli potrzebne jest leczenie inhalacyjne (np. z solą hipertoniczną, lekami rozszerzającymi oskrzela), wykorzystuje się oddzielny nebulizator, a nie nawilżacz podłączony na stałe do koncentratora.
Nawilżanie powietrza w pomieszczeniu vs nawilżanie śluzówek
Oprócz wody w butelce przy koncentratorze istotne jest także ogólne nawilżenie powietrza w pokoju. Istnieją dwa główne podejścia i nie działają one identycznie.
- Nawilżacz powietrza (elektryczny) – podnosi wilgotność w całym pomieszczeniu, co zmniejsza ogólną suchość skóry i śluzówek. Jest szczególnie przydatny w sezonie grzewczym, gdy powietrze bywa bardzo suche. Wymaga jednak regularnego czyszczenia i stosowania odpowiedniej wody, aby nie stał się rezerwuarem drobnoustrojów.
- Proste metody (miska z wodą, mokry ręcznik na kaloryferze) – minimalnie zwiększają wilgotność w pobliżu, ale efekt jest znacznie słabszy i trudniej go kontrolować. Mogą być rozwiązaniem „awaryjnym”, lecz nie zastąpią dobrego nawilżacza w przypadku bardzo suchego powietrza i przewlekłej tlenoterapii.
Nawilżacz w pokoju nie zastępuje nawilżania śluzówki bezpośrednio (spraye z solą fizjologiczną, żele do nosa), ale może je wyraźnie uzupełniać. Różnica między mieszkaniem ogrzewanym grzejnikami bez nawilżacza a takim z utrzymywaną wilgotnością w granicach 40–50% jest dla śluzówek nosa często bardzo odczuwalna.
Spraye i żele do nosa – kiedy bardziej pomagają niż nawilżacz przy koncentratorze
Przy niewielkim przepływie tlenu lub trudnościach z utrzymaniem higieny nawilżacza często wygodniejsze są preparaty miejscowe do nosa:
- izotoniczne spraye z solą fizjologiczną – do częstego stosowania w ciągu dnia, delikatnie nawilżają i oczyszczają śluzówkę,
- żele lub maści nawilżające do nosa (bez dodatku leków) – tworzą cienką warstwę ochronną, zmniejszają tarcie kaniuli o śluzówkę; często zawierają pantenol, glicerynę, hialuronian sodu.
Przy częstym użyciu lepiej wybierać preparaty bez konserwantów i środków obkurczających naczynia (ksylometazolina, oksymetazolina). Krople i spraye obkurczające są przeznaczone do krótkotrwałego leczenia kataru, a przy dłuższym stosowaniu nasilają suchość i prowadzą do przewlekłego obrzęku śluzówki.
Codzienna pielęgnacja skóry twarzy przy tlenoterapii – krok po kroku
Poranna rutyna: oczyszczenie, bariera ochronna, właściwe założenie sprzętu
Poranek to dobry moment na przygotowanie skóry do wielu godzin kontaktu ze sprzętem tlenowym. Schemat można dostosować do rodzaju skóry, ale kilka elementów pozostaje wspólnych.
-
Łagodne oczyszczanie skóry
Twarz najlepiej umyć letnią wodą z łagodnym środkiem myjącym:- przy skórze suchej – syndet lub emulsja bez mydła,
- przy skórze tłustej – delikatny żel, ale bez agresywnych detergentów i alkoholu.
Należy unikać energicznego pocierania ręcznikiem – lepiej delikatnie osuszyć twarz przykładając miękki ręcznik.
-
Nałożenie kremu barierowego
Na oczyszczoną, suchą skórę nakłada się cienką warstwę kremu ochronnego, szczególnie w miejscach kontaktu ze sprzętem:- grzbiet nosa i skrzydełka,
- policzki tam, gdzie przebiega rurka lub brzeg maski,
- okolice za uszami pod paskiem.
Przy skórze suchej sprawdza się krem z ceramidami, lipidami, masłem shea lub pantenolem. Przy skórze tłustej – lekki krem barierowy „non-comedogenic”, bez ciężkich olejów mineralnych.
-
Przygotowanie śluzówki nosa i ust
Przed założeniem kaniuli:- psiknąć do nosa izotoniczną solą, odczekać chwilę i delikatnie wydmuchać,
- jeśli śluzówka jest bardzo sucha – nałożyć cienką warstwę żelu nawilżającego do nozdrzy.
Na wargi można nałożyć pomadkę ochronną lub maść natłuszczającą, zwłaszcza gdy maska dotyka okolicy ust lub gdy pacjent oddycha ustami.
-
Dokładne, ale delikatne założenie sprzętu
Kaniulę lub maskę zakłada się dopiero po wchłonięciu kremu (kilka minut). Rurki i paski powinny leżeć równo, bez skrętów i załamań. Jeśli używane są podkładki ochronne czy osłonki na uszy, zakłada się je od razu, a nie dopiero przy pierwszych oznakach bólu.
Kontrola skóry w ciągu dnia i krótkie „przerwy regeneracyjne”
Przy dłuższej tlenoterapii najwięcej szkody robi nie samo ciśnienie maski czy rurki, ale ciągły, nieprzerwany ucisk przez wiele godzin. Dlatego przy każdym odsunięciu sprzętu dobrze jest dać skórze kilka minut wytchnienia.
-
Krótka ocena newralgicznych miejsc
Przy każdej przerwie na posiłek, higienę czy zmianę pozycji warto obejrzeć kilka punktów:- grzbiet nosa i jego boki,
- okolice małżowin usznych (miejsce oparcia pasków),
- policzki w linii przebiegu rurek,
- skórę pod brodą/przy żuchwie, jeśli maska ma dolny pasek.
Niepokojące są: zaczerwienienie nieblednące po kilku minutach, pęknięcia, drobne ranki, pęcherzyki, „mokre” otarcia.
-
Krótka „pauza” bez sprzętu (jeśli stan na to pozwala)
U części pacjentów można na 5–10 minut zmniejszyć przepływ lub odłączyć sprzęt (tylko po wcześniejszym ustaleniu z lekarzem). W tym czasie:- delikatnie przetrzeć skórę jałowym gazikiem lub miękką chustą z wodą,
- zastosować cienką warstwę kremu barierowego, jeśli skóra jest sucha lub zaczerwieniona.
Jeśli poziom saturacji szybko spada, przerwy powinny być bardzo krótkie i najlepiej prowadzone pod kontrolą bliskiej osoby.
-
Mikrokorekty ułożenia sprzętu
Często wystarczy minimalna zmiana:- przesunięcie paska maski o kilka milimetrów wyżej lub niżej,
- zmiana punktu podparcia rurki za uchem (np. przez przestawienie osłonki),
- nieco luźniejsze zapięcie paska, tak by maska wciąż dobrze przylegała, ale nie „wcinała się” w skórę.
Jeśli po takich korektach wciąż pojawia się ból lub ślady ucisku, trzeba rozważyć inną konstrukcję maski albo dodatkowe zabezpieczenia (podkładki piankowe, żelowe).
U pacjentów spędzających większość dnia w pozycji leżącej lub półsiedzącej opiekun powinien przynajmniej dwa razy dziennie świadomie obejrzeć skórę, a nie tylko „zerknąć przy okazji”. Wiele poważnych odleżyn w okolicy nosa zaczynało się od niewielkiej, kilkumilimetrowej czerwonej plamki, która początkowo nie bolała.
Wieczorna pielęgnacja: regeneracja po całym dniu
Wieczór to moment na naprawę tego, co skóra „przeżyła” w ciągu dnia, oraz przygotowanie jej do nocnej tlenoterapii, która bywa jeszcze bardziej obciążająca (brak kontroli ułożenia maski we śnie).
-
Delikatne, ale dokładne oczyszczenie
Twarz najlepiej umyć:- łagodnym preparatem myjącym, aby usunąć pot, resztki kremów i sebum,
- letnią wodą – gorąca dodatkowo rozszerza naczynia i nasila podrażnienia.
Jeśli w ciągu dnia używano grubych warstw kremu barierowego, można zastosować łagodną emulsję do demakijażu lub olejek myjący (także u mężczyzn), a następnie spłukać wodą. Zbyt agresywne mydła zasadowe pogłębiają suchość i pieczenie.
-
Ocena i punktowa pielęgnacja podrażnień
Po umyciu łatwiej zobaczyć, gdzie skóra wymaga szczególnej uwagi. Dwa główne scenariusze:- Skóra tylko zaczerwieniona, bez ran – sprawdzają się kremy łagodzące z pantenolem, alantoiną, ceramidami, czasem niewielkim dodatkiem cynku (ale nie zbyt grubą warstwą, by nie przesuszać).
- Skóra pęknięta, z rankami – wskazane są preparaty gojące (np. z miedzią i cynkiem, pantenolem), często w formie gęstszej maści. W okolicach nosa trzeba uważać, by preparat nie blokował oddychania i nie był zbyt tłusty przy bezpośrednim kontakcie z kaniulą.
Głębsze pęknięcia czy sączące się rany wymagają oceny lekarskiej, szczególnie u osób z cukrzycą lub zaburzeniami krzepnięcia.
-
Stosowanie bogatszego kremu na noc
Na obszary przesuszone, które nie są bezpośrednio uciskane przez maskę czy rurki, można nałożyć nieco bogatszy krem regenerujący. Noc to dobry moment na:- ceramidy, cholesterol, kwasy tłuszczowe – odbudowa bariery,
- niacynamid w niewielkim stężeniu – łagodzenie zaczerwienienia,
- składniki nawilżające (gliceryna, hialuronian sodu, mocznik w niskim stężeniu).
Lepiej unikać nocą silnych retinoidów i kwasów złuszczających, bo w połączeniu z uciskiem maski łatwiej o nadmierne podrażnienie.
-
Przygotowanie do nocnej tlenoterapii
Tu często pojawia się dylemat: więcej kremu = lepsza ochrona czy mniej, żeby maska nie ślizgała się? Praktyczny kompromis:- cienka, dobrze wchłonięta warstwa kremu barierowego w miejscach kontaktu maski z twarzą,
- nieco grubsza warstwa regenerująca na obszarach nieprzykrytych sprzętem,
- na nozdrza i wargi – żel/maść nawilżająca, ale bez przesadnego natłuszczania (by nie zatykać kaniuli).
U osób szczególnie wrażliwych warto przetestować podkładki piankowe pod maskę właśnie na noc – często to wtedy tworzą się pierwsze odleżyny.
Jak reagować na pierwsze sygnały uszkodzenia skóry i śluzówek
Pierwsze objawy rzadko są dramatyczne – to raczej „drobiazgi”, które zignorowane w kilka dni potrafią przerodzić się w poważny problem. Dobrze rozróżniać dwa typy sytuacji: takie, które można spokojnie prowadzić samodzielnie, oraz te wymagające zmiany sprzętu czy konsultacji.
-
Łagodne zaczerwienienie i uczucie „szorstkości” skóry
Zwykle wystarcza:- lepiej dopasować paski (ani za luźne, ani za ciasne),
- zwiększyć ochronę kremem barierowym,
- wprowadzić regularne, krótkie przerwy na przewietrzenie skóry.
Jeśli po 2–3 dniach takich modyfikacji zaczerwienienie nie zmniejsza się, trzeba szukać dalszej przyczyny (np. nieodpowiedni rodzaj maski).
-
Piekące pęknięcia w kącikach nosa lub za uszami
W typowym scenariuszu pomagają:- odciążenie miejsca (przesunięcie rurek, zastosowanie osłonek),
- maść gojąca z pantenolem, cynkiem lub miedzią, cienko nakładana 2–3 razy dziennie,
- na noc – jeśli to możliwe – użycie innego typu mocowania (np. opaska na głowę zamiast paska za uchem).
Jeśli pęknięcia zaczynają ropieć, są bardzo bolesne lub rozchodzą się, konieczne jest badanie lekarskie, czasem wdrożenie antybiotyku miejscowego.
-
Krwawienia z nosa przy tlenie
Najpierw lepiej sprawdzić:- czy przepływ nie jest zbyt wysoki w stosunku do zaleceń,
- czy kaniula nie jest zbyt głęboko wsunięta lub nie ma ostrych krawędzi (stare, stwardniałe tworzywo).
Zwykle pomaga:
- częstsze stosowanie izotonicznej soli w sprayu,
- żel nawilżający z hialuronianem sodu lub pantenolem,
- ewentualne włączenie nawilżacza tlenu, jeśli do tej pory nie był używany.
Przy nawracających krwawieniach wskazana jest konsultacja laryngologiczna – do oceny, czy nie doszło do nadżerek wymagających miejscowego leczenia.
Jak łączyć pielęgnację skóry z innymi elementami terapii
Pacjenci przewlekle leczeni tlenem często stosują równolegle inne formy terapii: CPAP/BiPAP, inhalacje leków, czasem maski chirurgiczne czy FFP2 poza domem. To wszystko dokładane warstwy obciążenia dla skóry i śluzówek.
-
Tlenoterapia + CPAP/BiPAP
W takim połączeniu maska bywa używana właściwie całą dobę – tylko w różnych konfiguracjach. W praktyce oznacza to:- większą potrzebę rotowania typów masek (np. naprzemienne stosowanie maski donosowej i ustno-nosowej, jeśli lekarz to dopuszcza),
- konieczność dłuższej przerwy skórnej chociaż raz na dobę, nawet 20–30 minut, jeśli stan oddechowy to umożliwia,
- dokładniejsze czyszczenie i dezynfekcję części mających kontakt z twarzą (mała ilość potu i sebum w zakamarkach maski szybko wywołuje podrażnienia).
-
Inhalacje leków a podrażnienia
Niektóre preparaty nebulizowane (np. leki z dodatkiem konserwantów, roztwory hipertoniczne) mogą same w sobie nasilać suchość lub pieczenie śluzówek. Żeby ograniczyć to zjawisko:- po inhalacji dobrze jest przepłukać usta i nos wodą lub izotoniczną solą,
- jeśli po lekach pojawia się suchość lub chrypka – zastosować łagodny spray nawilżający do gardła (bez alkoholu),
- unikać bezpośredniego nakładania tłustych maści do nosa tuż przed inhalacją, bo mogą utrudniać równomierne osadzanie leku.
-
Maski ochronne poza domem
Dla osób na tlenoterapii, które muszą używać jednocześnie maski chirurgicznej lub FFP2, najkorzystniej jest:- wybierać maski o możliwie miękkich brzegach i regulowanym druciku na nos,
- unikać dociskania maski tak mocno, by powielała punkty ucisku maski tlenowej lub kaniuli,
- po powrocie do domu jak najszybciej zdjąć maskę ochronną, oczyścić i nawilżyć skórę nosa i policzków.
Różnice w pielęgnacji przy różnych typach skóry
Ta sama maska inaczej zachowuje się na skórze cienkiej, suchej, a inaczej na tłustej i skłonnej do trądziku. Dobierając pielęgnację, warto uwzględnić trzy podstawowe profile.
Skóra sucha i wrażliwa
- Priorytet: odbudowa i ochrona bariery.
- Mycie: syndety, emulsje bez mydła, bez alkoholu i silnych substancji zapachowych.
- Kremy: gęstsze, z lipidami, ceramidami, skwalanem, masłem shea; na noc możliwa maść na wybrane, bardzo suche miejsca (poza mapą przylegania maski).
- Ryzyko: szybsze powstawanie pęknięć, nadżerek, większe pieczenie przy każdym ucisku – potrzebne częstsze kontrole skóry.
Skóra tłusta, mieszana, skłonna do trądziku
- Priorytet: równowaga między ochroną a unikaniem „zapchania”.
- Mycie: delikatne żele z łagodnymi detergentami, bez SLS/SLES; wieczorem można dodać płyn micelarny, dokładnie spłukany.
- Kremy: lekkie emulsje barierowe „non-comedogenic”, najlepiej w formule „fluid” lub „gel-cream”.
- Ryzyko: zaskórniki i wypryski w miejscach ucisku maski (tzw. „maskne”) – czasem konieczna prosta terapia przeciwtrądzikowa dobrana przez dermatologa.
Skóra dojrzała, cienka (często u osób starszych)
- Priorytet: minimalizacja odleżyn i siniaków.
- Mycie: bardzo delikatne, bez intensywnego pocierania, z krótkim kontaktem preparatu myjącego.
- Kremy: odżywcze, z lipidami i składnikami wzmacniającymi naczynka (np. witamina K, rutyna, eskulina), ale w cienkiej warstwie pod maską.
Najczęściej zadawane pytania (FAQ)
Dlaczego podczas tlenoterapii tak mocno wysusza mi się nos i pojawiają się strupki?
Suchy, skoncentrowany tlen „wymywa” naturalny śluz z jamy nosowej. Śluzówka traci swoją warstwę ochronną, staje się cienka, podrażniona, a drobne naczynka łatwo pękają. Efektem są uczucie szczypania, suchość, strupki i nawracające krwawienia z nosa, szczególnie przy wyższych przepływach tlenu i braku nawilżania.
Przy krótkim, kilkugodzinnym podłączeniu zwykle kończy się na przejściowym dyskomforcie. Przy długotrwałej tlenoterapii domowej (wiele godzin dziennie) śluzówka nie ma czasu na regenerację i dolegliwości szybko się utrwalają. W takiej sytuacji pomocne są m.in. roztwory soli fizjologicznej w sprayu, nawilżacze do koncentratora (jeśli są zalecone) oraz kontrola przepływu tlenu zgodnie z zaleceniem lekarza.
Jak zapobiec odleżynom na nosie i za uszami od wąsów tlenowych lub maski?
Najważniejsze są dwa elementy: odpowiednie dopasowanie sprzętu i ochrona skóry w miejscach ucisku. Pasek maski czy rurki kaniuli nie może „wrzynać się” w skórę – powinien stabilnie trzymać, ale bez wyraźnego ściskania. Zbyt mocno zaciśnięty pasek szybciej doprowadzi do otarć i nadżerek na grzbiecie nosa oraz za uszami.
Dodatkowo można zastosować:
- specjalne miękkie osłonki na rurki (gąbeczki, żelowe ochraniacze) w okolicy nosa i uszu,
- cienką warstwę kremu natłuszczającego lub ochronnego w miejscach największego tarcia,
- codzienny „przegląd skóry” – jeśli pojawia się zaczerwienienie, ból, pęknięcia, lepiej od razu skonsultować się z personelem medycznym niż czekać, aż zrobi się rana.
U części pacjentów korzystniejsze bywa przejście z maski na kaniulę (lub odwrotnie), jeśli jeden typ sprzętu stale drażni te same miejsca.
Jakie kremy i maści są bezpieczne do stosowania na twarz podczas tlenoterapii?
Na co dzień najlepiej sprawdzają się łagodne kremy lub maści natłuszczające bez substancji zapachowych i drażniących: z ceramidami, pantenolem, gliceryną, masłem shea. Dobrze, jeśli tworzą delikatną warstwę ochronną, ale nie są zbyt tłuste tuż przy nozdrzach, aby nie zatykały kaniuli i nie były zaciągane do dróg oddechowych.
W pobliżu źródła tlenu (przy kaniuli, masce, zaworach) unika się preparatów z łatwopalnymi składnikami (np. niektóre maści z wazeliną czy parafiną mogą być przeciwwskazane – tu decyzja należy do lekarza lub pielęgniarki prowadzącej). Jeśli skóra jest bardzo cienka, pergaminowa lub pacjent przyjmuje sterydy, dobór preparatu warto omówić z dermatologiem, bo czasem potrzebne są leki miejscowe, a nie zwykły kosmetyk.
Czy nawilżacz do koncentratora tlenu rozwiąże problem suchej skóry i śluzówek?
Nawilżacz pomaga głównie śluzówkom nosa i gardła, zmniejsza uczucie „palącego” suchego powietrza i może ograniczyć powstawanie strupków. Nie działa jednak jak „lek na wszystko” – nie zlikwiduje mechanicznego ucisku rurki na skrzydełka nosa ani tarcia maski o policzki.
W praktyce najlepiej łączyć trzy rzeczy: prawidłowo założony i dopasowany sprzęt, nawilżanie tlenu (jeśli lekarz je przewiduje przy danym przepływie) oraz systematyczną pielęgnację skóry i ust. U jednej osoby samo podłączenie nawilżacza daje dużą ulgę, u innej – przy wrażliwej skórze i cukrzycy – trzeba dodatkowo włączyć bardziej intensywną ochronę dermatologiczną.
Jak często powinienem kontrolować skórę twarzy i śluzówki, jeśli korzystam z tlenu w domu całodobowo?
Przy długotrwałej tlenoterapii domowej dobrym standardem jest codzienny, krótki „przegląd” skóry i śluzówek, najlepiej o stałej porze. Wystarczy kilka minut przed lustrem lub z pomocą bliskiej osoby: ocena grzbietu nosa, skrzydełek nosa, policzków, skóry za uszami, ust i kącików ust.
Jeśli zauważysz:
- nowe pęknięcia, sączenie, strupki, które nie znikają w ciągu kilku dni,
- nasilający się ból w miejscach styku maski lub kaniuli,
- krwawienia z nosa lub białe naloty w jamie ustnej,
trzeba zgłosić to lekarzowi lub pielęgniarce. Różnica między osobą używającą tlenu kilka godzin tygodniowo a pacjentem podłączonym 16–24 godziny na dobę jest podobna jak między „weekendowym” a „zawodowym” użytkowaniem butów – drobne zaniedbania u tego drugiego szybciej kończą się poważnym problemem.
Kiedy przed rozpoczęciem domowej tlenoterapii powinienem iść do dermatologa?
Dodatkowa konsultacja dermatologiczna ma sens, gdy już na starcie są „kłopotliwe” miejsca: przewlekłe rany na twarzy, nawracające pęknięcia w kącikach ust, nasilone atopowe zapalenie skóry, łuszczyca w okolicy nosa lub małżowin usznych. Szczególną czujność zaleca się także osobom na długotrwałej terapii sterydami lub lekami immunosupresyjnymi – u nich każda drobna rana goi się wolniej i częściej się zakaża.
Dermatolog może zaproponować:
- silniej działające preparaty regenerujące lub przeciwzapalne dostosowane do typu skóry,
- plan leczenia istniejących zmian, zanim zostaną „zamknięte” pod maską czy rurką,
- wspólne z lekarzem prowadzącym rozważenie modyfikacji leków, jeśli bardzo zaburzają gojenie.
Takie przygotowanie często zmniejsza ryzyko, że drobny problem skórny zamieni się w przewlekłą, bolesną ranę podczas tlenoterapii.