Dlaczego nocny tryb pracy koncentratora jest tak ważny dla jakości snu
Inne potrzeby organizmu w nocy niż w ciągu dnia
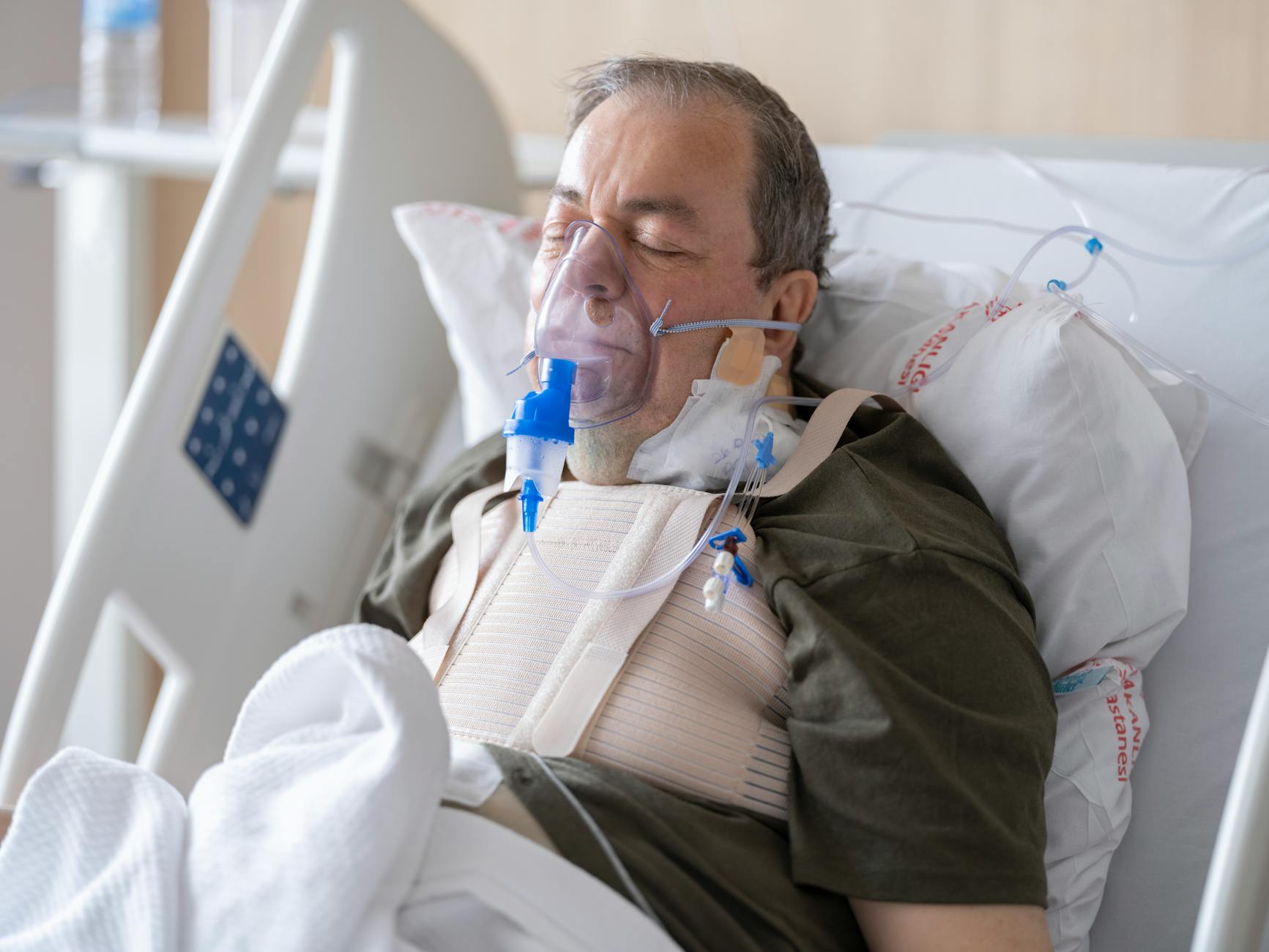
Organizm pracuje zupełnie inaczej podczas snu niż w ciągu dnia. Zmienna jest częstość oddechów, ich głębokość, a także zapotrzebowanie tkanek na tlen. W fazie głębokiego snu oddech zwykle się spowalnia, by w fazie REM stać się nieregularny, płytszy, z krótkimi pauzami. Dla osoby zdrowej nie stanowi to problemu, ale u pacjentów z POChP, włóknieniem płuc, bezdechem sennym czy niewydolnością serca każda taka zmiana może obniżyć poziom tlenu we krwi.
Koncentrator tlenu do spania musi radzić sobie z wahaniami oddechu, a jednocześnie nie wybudzać użytkownika hałasem, nagłymi alarmami czy wibracjami obudowy. Tryb nocny w koncentratorze często oznacza delikatniejsze zmiany przepływu, ograniczenie pracy wentylatorów, przyciemnienie wyświetlacza oraz cichsze sygnały ostrzegawcze – tak, by tlenoterapia była skuteczna, ale nie przerywała snu.
Skutki niedotlenienia w nocy dla organizmu
Epizody niedotlenienia podczas snu można długo lekceważyć, bo nie zawsze są wyraźnie odczuwalne w nocy. Objawy pojawiają się rano i w ciągu dnia: bóle głowy po przebudzeniu, suchość w ustach, uczucie „przybitej” głowy, senność, problemy z koncentracją, kołatanie serca, zaostrzenie objawów POChP lub niewydolności krążenia. U części osób narastają również zaburzenia nastroju, drażliwość, a nawet stany lękowe.
Przewlekłe niedotlenienie nocne przyspiesza rozwój nadciśnienia płucnego, pogarsza funkcję prawej komory serca i może nasilać nadciśnienie tętnicze. Dlatego koncentrator tlenu do spania nie jest tylko „wygodnym dodatkiem”, lecz elementem terapii, który ma realny wpływ na rokowanie. Parametry urządzenia, szczególnie stabilność przepływu i zdolność utrzymania zadanego stężenia tlenu przy zmiennej pracy oddechowej, przekładają się bezpośrednio na bezpieczeństwo snu.
Hałas, drgania i światło – wrogowie spokojnego zasypiania
Każdy koncentrator generuje pewien poziom hałasu – pracują sprężarka, zawory i wentylatory chłodzące. W dzień łatwo to zignorować, ale w nocy nawet umiarkowany szum może utrudniać zasypianie lub powodować częste mikrowybudzenia. Równie istotne są wibracje obudowy, które potrafią przenosić się na podłogę, meble czy ścianę, wzmacniając poczucie „buczenia” w sypialni.
Światło z wyświetlacza, diody LED, migające sygnalizacje alarmów – wszystko to, jeśli jest zbyt intensywne, zaburza wydzielanie melatoniny i utrwala problem z zasypianiem. Tryb nocny w koncentratorze z funkcją pracy nocnej powinien obejmować przyciemnienie lub wygaszenie ekranu, redukcję jasności diod oraz łagodniejsze alarmy świetlne.
Dla kogo funkcja pracy nocnej ma największe znaczenie
Tryb nocny to nie gadżet marketingowy, tylko realna potrzeba w kilku konkretnych sytuacjach:
- Pacjenci z POChP i innymi przewlekłymi chorobami płuc – mają tendencję do spłycania oddechu w pozycji leżącej; cichy, stabilny koncentrator ogranicza nocne spadki saturacji.
- Osoby z bezdechem sennym – zwłaszcza te, które oprócz CPAP używają dodatkowo koncentratora lub tlenoterapii wysokoprzepływowej; nagłe alarmy i głośna praca urządzenia mogą skutecznie zniszczyć każdą noc.
- Seniorzy i osoby z demencją – głośne sygnały i ostre światła mogą powodować dezorientację i lęk; tryb nocny z łagodniejszymi alarmami jest wtedy bardzo pomocny.
- Opiekunowie śpiący w tym samym pokoju – cichy koncentrator tlenu do spania to mniejsza liczba przerw w ich własnym śnie, co ma ogromne znaczenie przy długotrwałej opiece domowej.

Jak działa koncentrator tlenu z funkcją pracy nocnej – podstawy dla użytkownika
Przypomnienie zasady działania koncentratora tlenu
Koncentrator tlenu zasysa powietrze z otoczenia i rozdziela je tak, aby na wyjściu podań pacjentowi mieszaninę z podwyższoną zawartością tlenu. Kluczowe elementy to:
- Filtr wstępny i filtry dokładne – zatrzymują kurz, pył i większe zanieczyszczenia.
- K sprężarka – spręża powietrze do odpowiedniego ciśnienia.
- Sita molekularne – złoże zeolitowe wiąże azot, przepuszczając głównie tlen.
- Zawory przełączające – cyklicznie zmieniają kierunek przepływu, aby „regenerować” sita.
- Wyjście tlenowe – podłączane do kaniuli, maski lub przewodu tlenu, często z opcją nawilżacza.
Cały proces odbywa się automatycznie, ale generuje pewien poziom hałasu i ciepła. Funkcja pracy nocnej ma za zadanie tak sterować tym procesem, aby zachować terapeutyczną dawkę tlenu przy jak najmniejszym obciążeniu dźwiękowym i świetlnym.
Na czym polega tryb nocny w praktyce
Producenci różnie nazywają i realizują tryb nocny w koncentratorze. Najczęściej oznacza on:
- Zmniejszenie obrotów wentylatorów chłodzących – mniej hałasu, kosztem wyższej temperatury obudowy (ale nadal w bezpiecznym zakresie).
- Wygaszenie lub przyciemnienie wyświetlacza – ekran nie razi w oczy, diody świecą łagodniej.
- Redukcję głośności alarmów – sygnały pozostają słyszalne, ale nie są tak „agresywne”.
- Delikatniejsze przełączanie zaworów – w niektórych modelach minimalizuje to „stuknięcia” co kilka sekund.
Niektóre koncentratory idą krok dalej: monitorują rytm oddechu i w trybie nocnym dostosowują moment podawania tlenu, by lepiej odpowiadać na spłycony oddech. Bardziej zaawansowane urządzenia przenośne potrafią w nocy łagodniej reagować na krótkie bezdechy, tak aby nie generować zbyt wielu fałszywych alarmów.
Różnice między koncentratorem stacjonarnym a przenośnym w nocy
Koncentrator stacjonarny zwykle oferuje ciągły przepływ tlenu w szerokim zakresie (np. 1–5 l/min), co jest standardem przy tlenoterapii nocnej zaleconej przez lekarza. Ma większą sprężarkę, lepsze chłodzenie i z reguły stabilniejsze parametry przy długim, nieprzerwanym działaniu. Minusem bywa wyższy poziom hałasu i większe gabaryty, co wymusza przemyślane ustawienie w sypialni.
Przenośne koncentratory tlenu często pracują w trybie pulsacyjnym (na żądanie). Są lżejsze, cichsze przy niskich ustawieniach i pozwalają wyjść z domu bez butli tlenowej. Jednak w nocy pulsacyjny tryb może być mniej pewny przy bardzo płytkim, wolnym oddechu – urządzenie czasem „nie wykrywa” każdego wdechu, co grozi niedostatecznym dotlenieniem. Do planowej tlenoterapii nocnej lekarze zwykle rekomendują stacjonarne koncentratory z przepływem ciągłym.
Osobny tryb nocny a manualne ustawienia nocne
Na rynku można spotkać dwie główne grupy urządzeń:
- Modele z dedykowanym „trybem nocnym” – jeden przycisk zmienia zestaw parametrów: jasność ekranu, głośność alarmów, często również profil pracy sprężarki i wentylatora. Użytkownik nie musi kombinować z kilkoma menu.
- Koncentratory bez etykiety „night mode” – ale z możliwością ręcznego ustawienia niższej jasności, przełączenia głośności alarmów czy włączenia „trybu cichego”. Wymagają bardziej świadomego korzystania z instrukcji, ale efekt może być podobny.
W praktyce wygodniejszy jest model z jednym, czytelnym przełącznikiem trybu nocnego – szczególnie dla osób starszych. Jednak dla świadomych użytkowników, którzy raz ustawiają odpowiednie parametry i ich nie zmieniają, równie dobrze sprawdzają się urządzenia bez „marketingowego” trybu nocnego, o ile pozwalają na redukcję światła i dźwięku.
Głośność i drgania – kluczowy parametr przy tlenoterapii nocnej
Jak czytać dane o głośności (dB) w specyfikacji
Producenci podają głośność koncentratora w decybelach (dB), zwykle jako jedno liczbowo określone natężenie hałasu mierzone w określonych warunkach (np. w odległości 1 m od urządzenia, przy określonym przepływie). Im niższa wartość, tym cichszy koncentrator. W praktyce warto rozumieć, że skala dB jest logarytmiczna:
- różnica 3 dB to mniej więcej zmiana odczuwanego hałasu o około 20–25%,
- różnica 10 dB oznacza subiektywnie około dwukrotnie głośniejszy dźwięk.
Głośność koncentratora tlenu dB na poziomie 40–45 dB porównuje się często do cichej biblioteki lub spokojnej rozmowy. Urządzenia generujące powyżej 50 dB w nocy mogą być uciążliwe w małej sypialni, szczególnie jeśli stoją blisko głowy użytkownika.
Typowe poziomy hałasu i próg komfortu w sypialni
Większość koncentratorów stacjonarnych pracuje w zakresie ok. 40–55 dB. Modele oznaczane jako „ultra ciche” mieszczą się zwykle w dolnej części tej skali, często deklarowane jest np. „około 40 dB przy przepływie 2 l/min”. Warto jednak pamiętać, że wzrost przepływu (np. z 2 do 5 l/min) zazwyczaj podnosi hałas, nawet jeśli w karcie produktu podano jedną wartość.
Za relatywnie komfortowy poziom hałasu w sypialni uznaje się do 40 dB. Część osób dobrze znosi 42–45 dB, zwłaszcza jeśli dźwięk jest jednostajny, bez wyraźnych „stuknięć” czy pisków wentylatora. Powyżej 50 dB rośnie ryzyko, że hałas będzie przeszkadzał w zaśnięciu, a nocne wyłączenia koncentratora „na chwilę, żeby odpocząć” stają się niebezpiecznym nawykiem.
Modele „ultra ciche” kontra standardowe – kiedy się opłacają
Koncentratory reklamowane jako „ultra ciche” zazwyczaj są droższe, ale stosują lepsze wyciszenie obudowy, zmodernizowane sprężarki i bardziej zaawansowane sterowanie pracą wentylatorów. W praktyce różnica między 45 a 40 dB może mieć duże znaczenie dla osoby wrażliwej na dźwięk, śpiącej lekko lub mającej już problemy z bezsennością.
Modele standardowe (ok. 48–52 dB) są często w pełni akceptowalne, jeśli:
- można je ustawić w sąsiednim pomieszczeniu,
- łóżko nie stoi bezpośrednio przy ścianie, za którą działa koncentrator,
- użytkownik nie reaguje nadmiernie na jednostajny szum.
Wybór cichszego urządzenia ma największy sens, gdy koncentrator musi stać w tej samej, niewielkiej sypialni i nie ma możliwości odsunięcia go na większą odległość od łóżka.
Znaczenie wibracji obudowy i rezonansu z meblami
Poziom dB mierzy głównie dźwięk w powietrzu, a nie wibracje przenoszone przez podłoże. Tymczasem duża część irytującego „buczenia” koncentratora wynika właśnie z drgań obudowy i elementów wewnętrznych, które potrafią rezonować z podłogą, stolikiem czy ścianą. W nocy ten niski, ciągły pomruk bywa bardziej dokuczliwy niż sam szum powietrza.
Im sztywniejsza i lżejsza podstawa pod koncentratorem (gołe panele, cienki stolik), tym łatwiej o rezonans. Uciążliwość rośnie, gdy urządzenie stoi w rogu pokoju lub bezpośrednio przy ścianie, która przenosi drgania do innych pomieszczeń.
Praktyczne triki na ograniczenie hałasu i drgań
Nawet przy standardowo głośnym urządzeniu można sporo poprawić dzięki prostym zabiegom. Kilka sprawdzonych rozwiązań:
- Mata antywibracyjna – gruba gumowa lub piankowa podkładka pod obudową zmniejsza przenoszenie drgań na podłogę. Czasem wystarczy fragment pianki akustycznej lub kawałek grubej wykładziny.
- Odsunięcie od łóżka – każdy dodatkowy metr odległości między koncentratorem a głową pacjenta wyraźnie redukuje odczuwalny hałas. Dłuższy przewód tlenowy (dobrany rozsądnie) jest często korzystnym kompromisem.
- Unikanie rogów i wnęk – ustawienie urządzenia przy ścianie, ale nie w rogu pokoju, zwykle zmniejsza rezonans.
- Stabilne podłoże – ciężka, stabilna szafka lepsza niż lekki stolik. Koncentrator nie powinien „wędrować” podczas pracy.

Przepływ tlenu: ciągły czy pulsacyjny – co lepiej sprawdza się w nocy
Różnice techniczne między przepływem ciągłym a pulsacyjnym
Jak organizm reaguje na różne typy podaży tlenu w nocy
Przy przepływie ciągłym tlen płynie nieprzerwanie, niezależnie od fazy oddechu. Daje to stabilne stężenie tlenu w drogach oddechowych, co sprzyja równemu wysyceniu krwi, nawet jeśli oddech chwilowo spłyca się lub zwalnia. U wielu pacjentów to właśnie w nocy pojawiają się najgłębsze spadki saturacji – ciągły strumień działa jak „poduszka bezpieczeństwa”.
Przepływ pulsacyjny uruchamia się dopiero po wykryciu wdechu. Sprzęt analizuje zmianę ciśnienia lub przepływu powietrza w kaniuli i na tej podstawie „wie”, kiedy podać porcję tlenu. W dzień, przy głębszym, bardziej regularnym oddychaniu, działa to skutecznie i oszczędza zarówno tlen, jak i energię akumulatora w modelach przenośnych. W nocy, przy bardzo płytkim i wolnym oddechu, ryzyko „niewychwyconych” oddechów wyraźnie rośnie, zwłaszcza przy zatkanym nosie lub śnie z otwartymi ustami.
Organizm „nie widzi” rodzaju przepływu – reaguje na końcowy efekt, czyli poziom tlenu we wdychanym powietrzu. Kluczowe pytanie brzmi więc nie: pulsacyjny czy ciągły?, ale: czy saturacja we krwi pozostaje stabilna w nocy przy danej metodzie? Tego nie oceni się na oko, a jedynie na podstawie pomiarów (np. nocnego zapisu z pulsoksymetru).
Kiedy przepływ ciągły ma przewagę w nocy
Przy planowej tlenoterapii nocnej, zalecanej na stałe, lekarze najczęściej skłaniają się ku przepływowi ciągłemu. Jest on szczególnie korzystny, gdy:
- oddech podczas snu staje się bardzo płytki i nieregularny,
- występują epizody bezdechów lub spłycenia oddechu (np. w obturacyjnym bezdechu sennym, przewlekłych chorobach płuc),
- pacjent śpi z otwartymi ustami, co utrudnia skuteczne wykrycie przepływu przez nos,
- stosowane są maski lub interfejsy, które częściowo „tłumią” sygnał oddechowy (np. przy równoczesnym użyciu CPAP/BiPAP).
Przepływ ciągły jest też mniej wrażliwy na drobne przesunięcia kaniuli czy maski w nocy. Gdy rurka lekko się obróci albo nos się częściowo zatka, tlen wciąż napływa, więc spadki saturacji są zwykle płytsze i krótsze.
W jakich sytuacjach tryb pulsacyjny może być dopuszczalny w nocy
Niektórzy pacjenci używają w nocy przenośnych koncentratorów w trybie pulsacyjnym – najczęściej ze względów praktycznych (brak miejsca na stacjonarne urządzenie, częste wyjazdy). Można o tym myśleć w kategoriach kompromisu, a nie pełnego odpowiednika klasycznej tlenoterapii nocnej.
Tryb pulsacyjny bywa akceptowalny, jeżeli:
- zapotrzebowanie na tlen jest umiarkowane, a saturacja w dzień przy niskim przepływie jest dobra,
- pulsoksymetria nocna (najlepiej kilkukrotna) potwierdziła brak głębokich, powtarzających się desaturacji,
- pacjent oddycha głównie przez nos i nie ma nasilonych bezdechów sennych,
- koncentrator ma czuły i szybki system detekcji wdechu oraz możliwość regulacji „czułości”.
U części osób sprawdza się rozwiązanie mieszane: stacjonarny koncentrator z przepływem ciągłym w domu do snu, a przenośny z trybem pulsacyjnym tylko w ciągu dnia, poza domem.
Znaczenie prawidłowego ustawienia przepływu na noc
Ten sam pacjent może potrzebować innego ustawienia przepływu w dzień i w nocy. Nocą, gdy wentylacja jest gorsza, lekarz często zleca nieco wyższy przepływ przy tym samym koncentratorze. Przy przepływie ciągłym to zwykle prosta zmiana (np. z 1 l/min w dzień do 2 l/min w nocy), przy pulsacyjnym – odpowiednik „wyższego poziomu dawki” (np. z 2 na 3).
Ustawień nie powinno się zmieniać samodzielnie, bez konsultacji. Zbyt niski przepływ grozi niedotlenieniem, a zbyt wysoki może prowadzić do suchości błon śluzowych, bólów głowy, a u niektórych chorych z przewlekłą niewydolnością oddechową – do zaburzeń równowagi gazowej. Bezpieczeństwo zapewniają pomiary: okresowe badania gazometryczne lub przynajmniej kontrola saturacji w nocy.
Łączenie koncentratora z CPAP/BiPAP a tryb pracy w nocy
U osób z obturacyjnym bezdechem sennym lub innymi zaburzeniami oddychania podczas snu często stosuje się urządzenia CPAP/BiPAP. Gdy dołącza się do nich tlen z koncentratora, konfiguracja przepływu nabiera dodatkowego znaczenia.
Najczęściej tlen podaje się:
- w trybie ciągłego przepływu,
- w miejscu wpięcia przewodu tlenowego w układ oddechowy CPAP/BiPAP (zwykle specjalny port lub trójnik).
Przepływ pulsacyjny w takim układzie bywa zawodny – ciśnienie dodatnie oraz zmieniona dynamika przepływu powietrza utrudniają koncentratorowi rozpoznanie prawdziwego wdechu pacjenta. Efekt to nieregularne lub opóźnione dawki tlenu, co może wywoływać głębsze spadki saturacji niż przy samym CPAP bez tlenu.

Akcesoria do tlenoterapii nocnej: maski, kaniule, przewody, nawilżacze
Kaniula donosowa czy maska – co lepsze do snu
Najpopularniejszym interfejsem przy tlenoterapii domowej pozostaje kaniula donosowa. Jest lekka, stosunkowo wygodna i pozwala na swobodne mówienie czy picie. Nocą jej główną zaletą jest mała inwazyjność – wiele osób po kilku nocach adaptacji niemal przestaje ją odczuwać.
Maski tlenowe (nosowe lub ustno-nosowe) zapewniają bardziej „bezpośrednie” podawanie tlenu, ale są cięższe i mogą uciskać twarz. Sprawdzają się w sytuacjach, gdy:
- pacjent nie toleruje kaniuli (podrażnienia, odleżyny na przegrodzie nosa),
- ma wyraźną tendencję do oddychania przez usta,
- potrzebny jest wyższy przepływ, a tlen z kaniuli „ucieka” zbyt łatwo do otoczenia.
Dla jakości snu ważniejsza od „teoretycznej” przewagi jednego rozwiązania jest realna tolerancja. Czasem lepiej wybrać mniej efektywną, ale akceptowaną kaniulę niż maskę, którą pacjent co noc zdejmuje po godzinie z powodu dyskomfortu.
Dobór rozmiaru i materiału akcesoriów
Wężyk kaniuli czy maski nie powinien ani wrzynać się w skórę, ani zsuwać podczas snu. Zbyt mała kaniula podrażnia wejście do nosa, powoduje mikrokrwawienia i pieczenie, zbyt duża – łatwiej wypada i nie utrzymuje stabilnej pozycji.
Warto przyjrzeć się różnicom między:
- miękką, silikonową kaniulą – zwykle delikatniejszą dla skóry, lepiej „pracującą” przy ruchach głowy,
- twardszą wersją PVC – często tańszą i trwalszą, lecz bardziej podatną na ucisk i „odciski”.
U osób starszych, z cienką, wrażliwą skórą na małżowinach usznych i policzkach, inwestycja w miększy materiał oraz dodatkowe osłonki piankowe lub neoprenowe na przewody przynosi dużą ulgę. Zmniejsza się liczba wybudzeń z powodu bólu czy uczucia ucisku.
Długość przewodów tlenowych a komfort snu
Dłuższy przewód pozwala odsunąć koncentrator od łóżka i zredukować hałas. Z drugiej strony, im dłuższa linia, tym większy spadek ciśnienia i potencjalnie mniejsze stężenie tlenu przy końcówce. Producenci zwykle podają maksymalną rekomendowaną długość (np. 15–20 m), po przekroczeniu której parametry nie są gwarantowane.
Przy planowaniu nocnego stanowiska warto uwzględnić:
- faktyczną odległość między urządzeniem a łóżkiem (z zakrętami przewodu),
- liczbę łączeń i złączek – każde z nich to dodatkowe miejsce potencjalnego nieszczelności,
- bezpieczeństwo – przewód nie powinien tworzyć „pętli”, o które łatwo zahaczyć w ciemności.
Rozsądnym kompromisem bywa ustawienie koncentratora w sąsiednim pokoju, ale możliwie blisko ściany przy łóżku, z jednym, ciągłym przewodem bez zbędnych rozgałęzień.
Nawilżacze tlenu – kiedy pomagają, a kiedy przeszkadzają
Przy wyższych przepływach i długotrwałej terapii błony śluzowe nosa i gardła łatwo wysychają. Efektem jest pieczenie, uczucie „zatkania”, drobne krwawienia, a w konsekwencji gorsza tolerancja terapii. Nawilżacz tlenowy, podłączany między wyjściem koncentratora a przewodem tlenowym, może znacząco poprawić komfort.
Jednocześnie nawilżacz to kolejne źródło potencjalnych problemów nocą:
- zwiększa hałas (bulgotanie, rezonans przy przepływie),
- wymaga regularnej higieny – inaczej staje się siedliskiem drobnoustrojów,
- może przeciekać lub zasygnalizować błąd przy nieprawidłowym poziomie wody.
Do snu często korzystniej jest zastosować dodatkowe nawilżanie pokoju (nawilżacz powietrza) lub maść/żel nawilżający do nosa, a nawilżacz tlenowy zostawić tylko dla pacjentów z realnym, potwierdzonym problemem suchości mimo innych metod. Gdy jest konieczny, trzeba bezwzględnie stosować jałową wodę zgodnie z zaleceniami oraz dbać o regularną wymianę i czyszczenie.
Ułożenie przewodów i akcesoriów, by nie wybudzały ze snu
Nawet najlepiej dobrany koncentrator może irytować, jeśli przewody plączą się wokół szyi lub ciągną przy każdym obróceniu się na bok. Kilka drobnych rozwiązań robi dużą różnicę:
- prowadzenie głównego przewodu za zagłówkiem łóżka, a nie „od frontu”,
- luźna pętla przewodu nad głową, tak aby ruch głowy nie napinał kaniuli,
- zaczepienie przewodu o element łóżka (np. za pomocą miękkiej opaski), aby nie „uciekał” na podłogę.
U osób bardzo ruchliwych w nocy lepiej sprawdza się krótsza kaniula połączona z dłuższym przewodem głównym, który spoczywa przy ścianie, a nie bezpośrednio na łóżku. Mniej wtedy ryzyka, że pacjent obróceniem się „ściągnie” sobie kaniulę z nosa.
Filtry, chłodzenie, alarmy – „drugoplanowe” parametry wpływające na spokojny sen
Filtry powietrza a mikroklimat w sypialni
Koncentrator zasysa powietrze z pomieszczenia, przetwarza je i oddaje tlen – reszta mieszanki wraca z powrotem do pokoju. Jakość filtrów wstępnych i wewnętrznych ma więc podwójne znaczenie: chroni wnętrze urządzenia i wpływa na to, czym oddycha pacjent.
Modele z bardziej rozbudowanym systemem filtracji ograniczają ilość kurzu i drobin dostających się do urządzenia, ale też w pewnym stopniu poprawiają świeżość wydmuchiwanego powietrza. W praktyce różnice nie zastąpią klasycznego oczyszczacza powietrza, ale u alergików czy astmatyków mogą być wyczuwalne.
Czyszczenie filtrów a hałas i kultura pracy nocą
Zaniedbane filtry zwiększają opory przepływu powietrza, co zmusza sprężarkę i wentylatory do cięższej pracy. Skutek bywa zauważalny:
- wzrost hałasu (głośniejszy szum, „jęczenie” sprężarki),
- wyższa temperatura obudowy i intensywniejsza praca chłodzenia,
- częstsze alarmy o przegrzaniu lub ograniczonym przepływie.
Regularne wyjmowanie i mycie/wymiana filtrów zewnętrznych (zgodnie z instrukcją) bywa jednym z najprostszych sposobów na przywrócenie cichszej pracy urządzenia. Przy pacjencie korzystającym głównie nocą ma to bezpośrednie przełożenie na liczbę wybudzeń.
System chłodzenia – jak wpływa na dźwięk i niezawodność
Chłodzenie w koncentratorze może być zorganizowane prosto (jeden wentylator o stałej prędkości) lub bardziej zaawansowanie (kilka wentylatorów, sterowanie obrotami zależnie od temperatury). W tańszych konstrukcjach często słychać wyraźne „rozkręcanie się” wentylatora po kilkunastu minutach pracy, co bywa szczególnie irytujące w nocy.
Urządzenia z lepszym sterowaniem termicznym:
- płynniej regulują obroty wentylatorów, bez nagłych skoków hałasu,
- utrzymują wewnętrzną temperaturę w węższym zakresie, co sprzyja długowieczności podzespołów,
- często oferują cichszy „profil pracy” w trybie nocnym (obniżone obroty do pewnego progu temperatury).
W praktyce przekłada się to na mniej zaskakujących zmian głośności w środku nocy. Zamiast nagłego „ryku” wentylatora pojawia się raczej łagodny wzrost szumu, który wielu śpiących nawet nie rejestruje.
Czułość i rodzaj alarmów – dyskrecja kontra bezpieczeństwo
System alarmów w koncentratorze ma chronić pacjenta, ale nocą zbyt nerwowo zaprojektowane sygnały potrafią skutecznie zrujnować sen całej rodziny. Konstrukcje spotykane na rynku różnią się pod trzema względami:
- zakresem monitorowanych zdarzeń (spadek stężenia tlenu, zbyt niski/wysoki przepływ, przegrzanie, odłączenie zasilania, niedrożność przewodu),
- sposobem sygnalizacji (sam dźwięk, dźwięk + diody, komunikat tekstowy na ekranie),
- możliwością regulacji (głośność, opóźnienie, wyciszenie, tryb nocny).
Modele nastawione na wysokie bezpieczeństwo „odzywają się” przy każdym, nawet krótkotrwałym spadku przepływu, np. gdy pacjent przyśnie na przewodzie lub przypadkiem przydepcze go wstając. Bardziej dopracowane konstrukcje analizują czas trwania i skalę problemu, dzięki czemu unikają fałszywych alarmów przy przejściowych, sekundowych zaburzeniach.
Z punktu widzenia spokojnego snu przewagę mają urządzenia, które:
- pozwalają choć częściowo regulować głośność alarmów lub przełączyć je w łagodniejszy tryb nocny,
- potrafią najpierw „ostrzec” dyskretniej (np. jedna krótka sekwencja), a dopiero potem przejść w tryb ciągłego dźwięku,
- wyświetlają jasny opis zdarzenia na ekranie, zamiast ogólnego kodu błędu.
U pacjentów z lekką niewydolnością oddechową, dobrze wysyconych, zainstalowanie „nadwrażliwego” koncentratora w małym mieszkaniu może oznaczać pobudkę wszystkich domowników kilka razy w tygodniu z powodu drobnej nieszczelności przewodu. Z kolei u osób z ciężkimi spadkami saturacji bezwzględnym priorytetem pozostaje czuły i głośny alarm – nawet kosztem komfortu akustycznego.
Sygnalizacja wizualna – diody, ekran, podświetlenie
Drugim elementem systemu ostrzegania jest sygnalizacja świetlna. Minimalistyczne koncentratory mają zwykle jedną lub dwie diody (praca prawidłowa, alarm), a bardziej rozbudowane – pełny wyświetlacz z informacjami o przepływie, stężeniu tlenu czy kodach błędów.
W nocy różnicę robi nie tylko sama obecność ekranu, lecz także sposób jego podświetlenia. Spotyka się dwa skrajne podejścia:
- jasny, stale podświetlony wyświetlacz – łatwy do odczytania, ale potrafi rozświetlić pół sypialni,
- ekran gasnący po kilku sekundach – przyjazny dla snu, za to mniej wygodny podczas nocnego sprawdzania parametrów.
Urządzenia najlepiej dostosowane do pracy nocnej oferują tryb z automatycznym wygaszaniem podświetlenia i jedynie delikatną diodę stanu pracy. W razie alarmu ekran może rozbłysnąć pełną jasnością, co dodatkowo zwraca uwagę. Przy pacjentach wrażliwych na światło lub śpiących w całkowitej ciemności przydatna okazuje się także możliwość ustawienia niższego poziomu jasności albo przysłonięcie diod dyskretną osłonką (byle nie ograniczać wentylacji obudowy).
Automatyka nocna – funkcje, które odciążają użytkownika
Niektóre koncentratory mają dedykowany tryb nocny, inne jedynie zestaw ustawień, z których można „zbudować” spokojniejszy profil pracy. Porównując urządzenia, pojawiają się m.in. takie rozwiązania:
- ciche załączanie – łagodny rozruch sprężarki i wentylatorów, bez gwałtownego startu na pełnych obrotach,
- adaptacyjna regulacja przepływu – urządzenie stopniowo podbija przepływ do zadanej wartości, co zmniejsza wrażenie „uderzenia powietrza” na początku terapii,
- limit głośności alarmów w określonych godzinach – niekiedy konfigurowalny w menu serwisowym.
W praktyce kluczowa jest równowaga: pacjent powinien czuć się bezpiecznie, ale nie mieć wrażenia, że śpi przy małej centrali alarmowej. Dla części użytkowników dobrym kompromisem jest ustawienie „pełnej” czułości alarmów tylko w pierwszej połowie nocy, kiedy ktoś z domowników zwykle jeszcze nie śpi, a później przełączenie urządzenia w nieco łagodniejszy profil.
Stabilność zasilania – co może obudzić oprócz hałasu
Nieprzewidziany zanik zasilania sieciowego potrafi jednym ruchem „wyłączyć” nie tylko koncentrator, ale i komfort psychiczny chorego. Sposób, w jaki urządzenie reaguje na takie sytuacje, różni się znacząco.
W uproszczeniu można wyróżnić trzy grupy rozwiązań:
- koncentratory bez żadnego podtrzymania – przy zaniku prądu po prostu się wyłączają i sygnalizują alarm dźwiękowy dopóki mają resztkowe zasilanie elektroniczne,
- modele z wbudowanym, krótkotrwałym akumulatorem – utrzymują pracę przez kilkanaście–kilkadziesiąt minut, co pozwala spokojnie przebudzić pacjenta i przełączyć go na zapasowe źródło tlenu,
- zestawy współpracujące z zewnętrznym UPS – koncentrator ma klasyczną wtyczkę, ale pracuje poprzez dobrany zasilacz awaryjny.
Z punktu widzenia nocnego komfortu znaczenie mają dwa niuanse: jak głośno urządzenie sygnalizuje zanik zasilania i czy po powrocie prądu uruchamia się automatycznie z zachowaniem poprzednich ustawień, czy wymaga ręcznego włączenia. Dla osoby mieszkającej samotnie to druga kwestia bywa krytyczna – pacjent może nie mieć siły, by w środku nocy podejść do urządzenia i przywrócić terapię.
Wibracje przenoszone przez podłoże – cichy koncentrator, głośna podłoga
Nawet jeśli producent deklaruje niski poziom hałasu w decybelach, sposób posadowienia koncentratora może kompletnie zmienić odczuwalny komfort. Dwa identyczne urządzenia będą inaczej odebrane w zależności od tego, czy stoją:
- na twardej, „dzwoniącej” podłodze (panele, cienka deska, goły beton),
- na miękkim dywanie lub macie,
- na lekkiej szafce, która przenosi drgania jak pudło rezonansowe.
Sprężarka i wentylatory generują wibracje o stosunkowo stałej częstotliwości. Jeśli trafią one na element, który łatwo wpada w rezonans (np. cienki blat, metalowa rama), całość może zyskać nieprzyjemny „buczący” ton. Z kolei ten sam koncentrator ustawiony na masywnym, stabilnym podłożu i miękkich stopkach będzie subiektywnie znacznie cichszy.
Przy problemach z buczeniem pomagają:
- specjalne maty antywibracyjne (gumowe, piankowe),
- przesunięcie urządzenia z pustej szafki na podłogę przy ścianie nośnej,
- unikanie „wciśnięcia” koncentratora w ciasne wnęki, gdzie dźwięk się odbija.
Różnicę często słychać od razu – po podłożeniu nawet prostej gumowej maty dźwięk zmienia się z twardego „stukotu” w łagodniejszy szum tła, który łatwiej zaakceptować w nocy.
Rozmieszczenie sprzętów w sypialni a odczuwalny hałas
Przy planowaniu stanowiska do tlenoterapii nocnej zwykle rozważa się tylko odległość od łóżka. Tymczasem równie istotny bywa kierunek, w którym „patrzy” wylot powietrza, oraz to, gdzie znajdują się duże, płaskie powierzchnie (ściany, szafy, okna).
Dwa podstawowe błędy to:
- ustawienie koncentratora w rogu pokoju, gdzie dźwięk odbija się od dwóch ścian i wraca wprost do łóżka,
- skierowanie tylnej części urządzenia (z wywietrznikami) bezpośrednio na ścianę w niewielkiej odległości, co wzmacnia szum niczym głośnik w obudowie.
Zwykle lepszy efekt daje ulokowanie koncentratora przy dłuższej ścianie, w odległości kilkunastu–kilkudziesięciu centymetrów od niej, z wylotem powietrza skierowanym „w bok” względem łóżka, a nie prosto na pacjenta. W większych mieszkaniach częstą praktyką jest postawienie urządzenia za cienką ścianą – np. w przedpokoju – i przeprowadzenie przewodu tlenowego przez uchyloną drzwi lub otwór w ścianie. Hałas znacznie spada, a parametry tlenowe pozostają prawidłowe, jeśli nie przekroczono maksymalnej zalecanej długości przewodów.
Koncentrator dla jednej osoby czy „rodzinny kompromis”
Parametry istotne z perspektywy śpiącego pacjenta czasem kolidują z oczekiwaniami reszty domowników. Dobrym przykładem jest poziom hałasu: sam chory bywa skłonny zaakceptować głośniejszy, ale tańszy model, podczas gdy partner śpiący obok odczuwa każdą zmianę obrotów wentylatora.
Można wyróżnić dwa typowe scenariusze:
- pacjent śpi samotnie w osobnym pokoju – priorytetem bywa prostota obsługi, niezawodność oraz wyraźne alarmy, nawet kosztem nieco wyższego hałasu,
- wspólna sypialnia – większy nacisk kładzie się na kulturę pracy nocą: cichy tryb, łagodne alarmy, możliwość odstawienia urządzenia dalej i poprowadzenia dłuższego przewodu.
Przy zakupie warto zastanowić się, kto realnie będzie najczęściej odczuwał obecność koncentratora. U części par bardziej opłaca się dołożyć do cichszego modelu niż później przerabiać mieszkanie lub przenosić kogoś do innego pokoju, aby wszyscy mogli się wyspać.
Dopasowanie ustawień przepływu do faz snu i pozycji ciała
Nawet dobrze dobrany koncentrator może dawać różne efekty w zależności od ułożenia ciała oraz fazy snu. U większości osób:
- pozycja na plecach sprzyja zapadaniu się tkanek gardła i bezdechom,
- spoczynek na boku poprawia drożność dróg oddechowych i stabilizuje saturację.
Niektóre osoby zauważają, że przy tej samej nastawie przepływu mają mniej spadków saturacji, gdy śpią na boku, niż gdy pod koniec nocy nieświadomie obracają się na plecy. Reakcją bywa pokusa „na zapas” podniesienia tlenu, co jednak nie rozwiązuje problemu bezdechów obturacyjnych, a czasem wręcz pogarsza jakość snu (uczucie zimnego powietrza, wysuszenie śluzówek).
Rozsądniejsze jest połączenie kilku elementów:
- ustalenie z lekarzem minimalnego, bezpiecznego przepływu dla całej nocy,
- praca nad pozycją snu (poduszki pozycjonujące, unikanie wysokiego podgłówka),
- jeśli to zasadne – włączenie lub optymalizacja terapii CPAP/BiPAP, a koncentratora używać do „dosztukowania” tlenu, nie do leczenia bezdechów.
W praktyce lepiej utrzymywać stabilny, niższy przepływ i poprawić warunki snu (pozycja, interfejs, wilgotność) niż ciągle manipulować nastawami, próbując „dogonić” wahania saturacji wyłącznie tlenem.
Serwis i przeglądy okresowe – mniej niespodzianek w środku nocy
Koncentrator pracujący głównie nocą działa zwykle wiele godzin bez przerwy, często w wyższej temperaturze i przy ograniczonym przewiewie (zasłonięte zasłony, zamknięte okno, schowane za łóżkiem). To obciąża sprężarkę, zawory i system chłodzenia. Dwa identyczne urządzenia, z których jedno ma regularnie wykonywane przeglądy, a drugie „po prostu działa, dopóki się nie zepsuje”, po kilku latach potrafią różnić się głośnością i stabilnością pracy o pełną klasę komfortu.
Regularny serwis (zgodnie z zaleceniami producenta) obejmuje zwykle:
- kontrolę realnego stężenia tlenu na wyjściu przy różnych przepływach,
- sprawdzenie ciśnienia i wydajności sprężarki,
- ocenę stanu filtrów wewnętrznych i wymianę elementów eksploatacyjnych,
- czyszczenie układów chłodzenia z kurzu, który zwiększa temperaturę pracy i hałas wentylatorów.
Dla pacjenta przekłada się to nie tylko na parametry medyczne, lecz także na mniejszą liczbę niespodziewanych alarmów i awarii w środku nocy. Osoby, które przez lata korzystają z tego samego urządzenia bez serwisu, często dopiero przy wymianie lub naprawie uświadamiają sobie, jak głośno i „nerwowo” pracował ich poprzedni koncentrator.
Indywidualna wrażliwość na dźwięk i przyzwyczajenie do szumu
Na koniec pojawia się aspekt czysto subiektywny – dwie osoby w tych samych warunkach akustycznych mogą zupełnie inaczej opisywać odczucie hałasu. Jedna określi szum koncentratora jako „ledwo słyszalny”, druga będzie mieć wrażenie spania przy pracującym wentylatorze komputerowym.
Można wyróżnić dwa częste wzorce:
Najczęściej zadawane pytania (FAQ)
Jaki koncentrator tlenu jest najlepszy do spania – stacjonarny czy przenośny?
Do planowej tlenoterapii nocnej zwykle lepszy jest koncentrator stacjonarny. Zapewnia ciągły przepływ tlenu (np. 1–5 l/min), stabilne parametry przez wiele godzin i jest mniej wrażliwy na spłycony, nieregularny oddech podczas snu.
Przenośne koncentratory pracują najczęściej w trybie pulsacyjnym – tlen podawany jest „na żądanie”, po wykryciu wdechu. To dobre rozwiązanie na dzień i wyjścia z domu, ale przy bardzo płytkim oddechu w nocy urządzenie może nie wychwycić każdego wdechu. Dlatego do snu częściej rekomenduje się model stacjonarny, a przenośny traktuje jako uzupełnienie na dzień.
Co daje tryb nocny w koncentratorze tlenu i czy naprawdę jest potrzebny?
Tryb nocny zmienia sposób pracy koncentratora tak, aby utrzymać skuteczną tlenoterapię przy minimalnym hałasie, wibracjach i jasności ekranu. Zazwyczaj oznacza to przyciemnienie wyświetlacza, zmniejszenie jasności diod, obniżenie głośności alarmów i łagodniejsze działanie sprężarki oraz wentylatorów.
Dla części pacjentów to kwestia komfortu, ale przy długotrwałej tlenoterapii nocnej ma też znaczenie terapeutyczne – mniej wybudzeń to mniej epizodów niedotlenienia. U osób z POChP, bezdechem sennym czy niewydolnością serca tryb nocny zdecydowanie nie jest gadżetem, tylko realnym wsparciem w utrzymaniu ciągłości snu i stabilnej saturacji.
Jak głośny może być koncentrator tlenu w sypialni (ile dB do spania)?
W danych technicznych zwykle podawany jest poziom hałasu mierzony w odległości 1 m od urządzenia. Do sypialni rozsądnie szukać modeli w granicach ok. 35–45 dB przy zadanym przepływie – to poziom porównywalny z cichą lodówką czy spokojną rozmową z większej odległości.
Różnica kilku decybeli w praktyce bywa odczuwalna, szczególnie w nocy. Oprócz samej liczby ważny jest też charakter dźwięku: jedni lepiej tolerują jednostajny szum, inni gorzej znoszą „stuknięcia” zaworów co kilka sekund. Czasem wystarczy przestawić urządzenie dalej od łóżka lub na miękką podkładkę, aby znacząco zmniejszyć uciążliwość hałasu i drgań.
Czy na koncentratorze przenośnym w trybie pulsacyjnym można bezpiecznie spać?
To zależy od modelu, ustawień i przede wszystkim od zaleceń lekarza. Tryb pulsacyjny wymaga wyraźnego, wyczuwalnego wdechu, aby urządzenie podało dawkę tlenu. Podczas snu oddech często zwalnia i się spłyca, co w niektórych przypadkach prowadzi do „gubienia” wdechów przez koncentrator i ryzyka niedotlenienia.
U osób z łagodniejszymi problemami oddechowymi i dobrze zachowanym rytmem oddechu lekarz czasem akceptuje nocny tryb pulsacyjny. Jednak przy POChP, bezdechu sennym, niewydolności serca czy istotnych spadkach saturacji w nocy zdecydowanie częściej zaleca się stacjonarny koncentrator z przepływem ciągłym, a przenośny zostawia do użycia w dzień.
Dla kogo funkcja pracy nocnej w koncentratorze tlenu ma największe znaczenie?
Najwięcej zyskują osoby, u których nocne zaburzenia oddychania są wyraźne lub przewlekłe. To przede wszystkim pacjenci z POChP, włóknieniem płuc, bezdechem sennym (szczególnie łączącym CPAP i tlenoterapię) oraz niewydolnością krążenia, u których w nocy częściej dochodzi do spadków saturacji.
Tryb nocny jest też bardzo pomocny u seniorów i osób z demencją – ostre światła i głośne alarmy mogą nasilać dezorientację czy lęk – oraz u opiekunów śpiących w tym samym pokoju. Cichszy, „łagodniejszy” koncentrator oznacza w praktyce mniej wybudzeń dla całej rodziny.
Na co zwrócić uwagę przy ustawianiu koncentratora tlenu do spania w pokoju?
Najprościej zacząć od ustawienia urządzenia dalej od łóżka, ale nadal w zasięgu standardowej kaniuli lub przewodu tlenowego. Wiele problemów z hałasem i drganiami wynika z przenoszenia wibracji na podłogę, stelaż łóżka czy ścianę – pomaga postawienie koncentratora na stabilnej, nieco miękkiej powierzchni (np. mata antywibracyjna).
Warto też:
- tak ustawić wyświetlacz, by nie świecił bezpośrednio w oczy,
- włączyć dedykowany tryb nocny lub ręcznie przygasić ekran i wyciszyć alarmy (o ile instrukcja na to pozwala),
- zapewnić swobodny dostęp powietrza do wlotów – zbyt blisko ściany urządzenie może się przegrzewać i pracować głośniej.
Dobrze skonfigurowany i ustawiony koncentrator potrafi być w sypialni znacznie mniej uciążliwy niż wynikałoby to z samej specyfikacji.