Dlaczego prawidłowa obsługa koncentratora tlenu ma tak duże znaczenie?
Tlen w domu – lek, za który odpowiada pacjent i opiekun
Koncentrator tlenu w domu zmienia układ odpowiedzialności. W szpitalu przepływ tlenu, czas terapii i dobór akcesoriów nadzoruje personel medyczny, a pacjent znajduje się pod stałą obserwacją. W domu o bezpieczeństwie tlenoterapii decydują głównie pacjent i jego bliscy. To oni ustawiają przepływ, wymieniają kaniule, kontrolują alarmy i reagują na pogorszenie stanu zdrowia.
Dla wielu osób koncentrator wygląda jak „lepszy wiatraczek” – coś, co po prostu podaje bardziej „mocne powietrze”. Tymczasem tlen jest pełnoprawnym lekiem, z dawką, wskazaniami i możliwymi działaniami niepożądanymi. Błędy w użytkowaniu mogą nie dawać natychmiastowych dramatycznych objawów, ale w dłuższej perspektywie prowadzą do szybszego pogorszenia wydolności, częstszych hospitalizacji, a nawet zagrożenia życia.
Skutki niedotlenienia i nadmiaru tlenu – dwa końce tego samego kija
Niedobór tlenu to nie tylko duszność. U części chorych objawy są podstępne: narastające zmęczenie, senność w ciągu dnia, bóle głowy rano, gorsza koncentracja, drażliwość. Schorzenia takie jak POChP, włóknienie płuc czy niewydolność serca stopniowo ograniczają możliwość przenoszenia tlenu z płuc do krwi. Bez prawidłowo ustawionej i stosowanej tlenoterapii dochodzi do trwałego uszkodzenia narządów – serca, mózgu, nerek.
Nadmiar tlenu również nie jest obojętny. U osób z zaawansowaną POChP zbyt wysoki przepływ tlenu może osłabić napęd oddechowy i doprowadzić do narastania dwutlenku węgla we krwi (hiperkapnii). Objawia się to ospałością, splątaniem, bólem głowy, a w skrajnych sytuacjach – zaburzeniami świadomości. Dodatkowo suchy, zimny tlen w dużych przepływach nasila suchość śluzówek i kaszel.
Kiedy pacjent wychodzi z koncentratorem do domu?
Koncentrator tlenu bywa wypisywany do domu po zakończeniu hospitalizacji albo po wizycie w poradni specjalistycznej. Najczęstsze wskazania to:
- zaawansowana przewlekła obturacyjna choroba płuc (POChP),
- przewlekłe śródmiąższowe choroby płuc (m.in. włóknienie płuc),
- przewlekła niewydolność serca z niską saturacją tlenu,
- przebyte powikłania po ciężkim zapaleniu płuc, w tym po covidzie,
- inne rzadsze choroby, np. niektóre wady serca czy choroby nerwowo-mięśniowe.
Za każdym z tych rozpoznań stoi inne ryzyko związane z tlenoterapią. U jednych pacjentów kluczowe jest niedopuszczenie do przewlekłego niedotlenienia, u innych – unikanie zbyt wysokich przepływów, które mogą zaburzyć naturalny mechanizm regulacji oddychania. Tym ważniejsze staje się dokładne trzymanie się zleceń lekarskich.
Konsekwencje błędów – od suchości w nosie po ryzyko pożaru
Najbardziej znane zagrożenia to pożar i oparzenia (papierosy, zapalniczki, kuchenka gazowa w pobliżu źródła tlenu). W codziennej praktyce równie częste – choć mniej spektakularne – są inne skutki błędów:
- przewlekłe niedotlenienie z powodu zbyt niskiego przepływu lub zbyt krótkiego czasu korzystania z koncentratora,
- podrażnienie i pękanie śluzówek nosa przy braku nawilżania i nieprawidłowej higienie,
- nawracające infekcje z powodu brudnych kaniul, masek i pojemników na wodę,
- spadek skuteczności terapii z powodu zaginanych przewodów, nieszczelnych połączeń czy źle dobranej długości przewodów,
- wzrost frustracji i rezygnacja z terapii – gdy urządzenie jest zbyt głośne, źle ustawione lub niewłaściwie wkomponowane w codzienne życie domowe.
Kontrast jest prosty: pacjent, który prowadzi uporządkowaną tlenoterapię zgodnie z zaleceniami, częściej utrzymuje lepszą wydolność, rzadziej trafia do szpitala i łatwiej funkcjonuje na co dzień. Chaotyczne użytkowanie, opieranie się na domysłach („kręcę, jak się gorzej czuję”) i brak dbałości o akcesoria skutkuje zupełnie odwrotnym scenariuszem.

Jak działa koncentrator tlenu i jego podstawowe elementy
Prosty mechanizm – pobór, filtracja, stężenie tlenu
Koncentrator tlenu nie jest butlą ze sprężonym gazem. To urządzenie, które pobiera powietrze z otoczenia, filtruje je i zwiększa w nim stężenie tlenu. Standardowo powietrze zawiera około 21% tlenu. Koncentrator, za pomocą specjalnych sit molekularnych, zatrzymuje azot i inne składniki, a do pacjenta trafia mieszanina o znacznie wyższym stężeniu tlenu (zwykle ponad 90%, zależnie od modelu i przepływu).
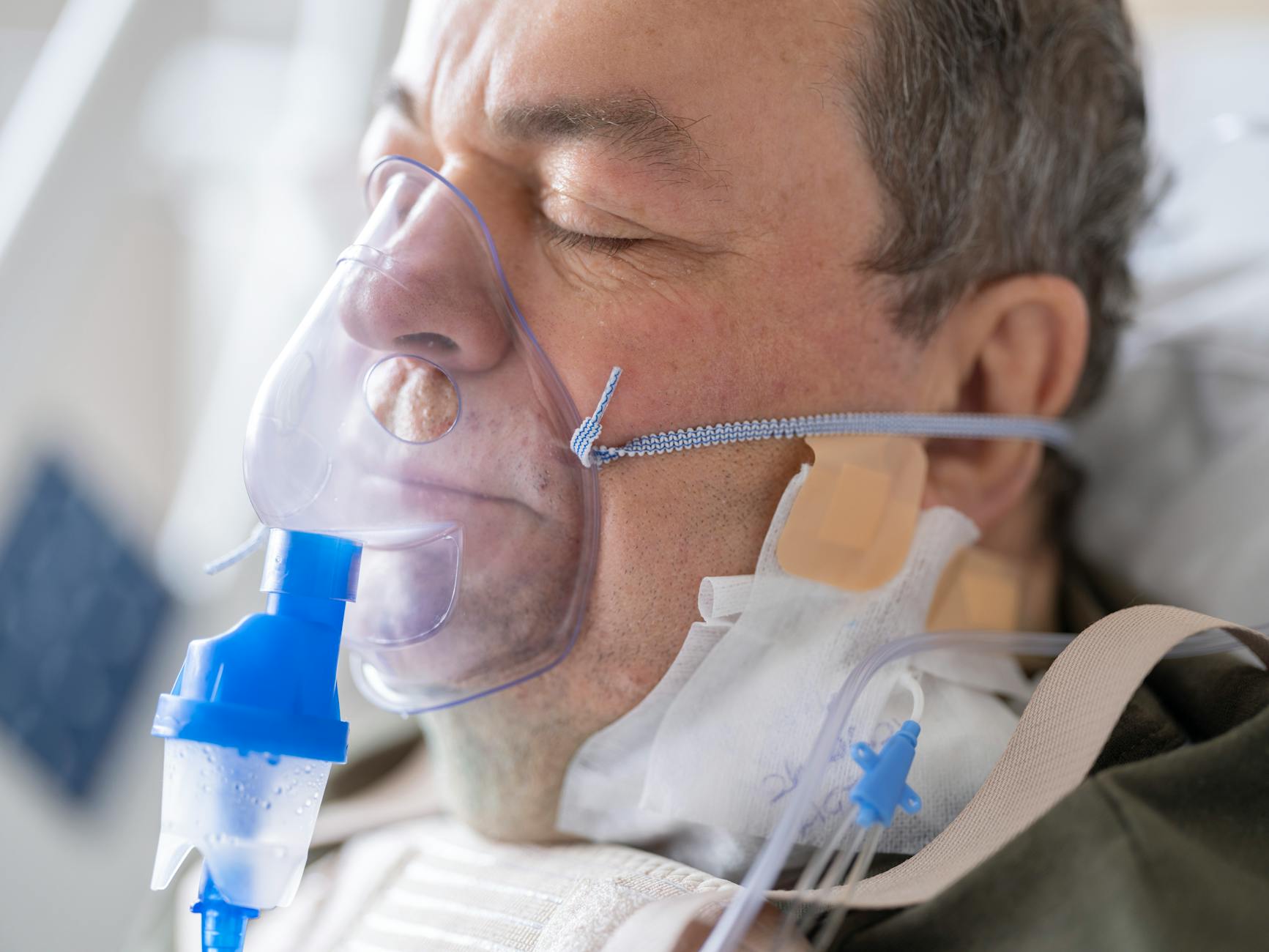
Urządzenie pracuje w sposób ciągły – gdy jest włączone, cały czas tłoczy gaz o zadanym przepływie (np. 2 l/min). Ten przepływ ustawiany jest na panelu za pomocą pokrętła lub przycisków, a kontrolowany przez przepływomierz z pływakiem (małą kuleczką unoszącą się na skali). Pacjent otrzymuje tlen przez przewód tlenowy zakończony kaniulą donosową lub maską.
Najważniejsze elementy urządzenia domowego
Choć konstrukcja różnych modeli może się nieco różnić, kilka elementów powtarza się zawsze:
- panel sterowania – włącznik/wyłącznik, czasem przyciski do regulacji przepływu, lampki kontrolne i alarmy,
- przepływomierz – skala w litrach na minutę z pływakiem, pokazująca aktualne ustawienie przepływu tlenu,
- wlot powietrza z filtrem – przez ten otwór urządzenie zasysa powietrze z otoczenia; filtr wychwytuje większe zanieczyszczenia i kurz,
- wyjście na przewód tlenowy – miejsce, do którego podłącza się przewód prowadzący do kaniuli lub maski,
- nawilżacz (bottle, butelka z wodą) – nie zawsze obecny; w wielu modelach można podłączyć butelkę, przez którą przepływa tlen i ulega nawilżeniu.
Do tego dochodzą wewnętrzne filtry i sitka, do których dostęp ma zwykle tylko serwis. Użytkownik domowy zajmuje się przede wszystkim filtrem zewnętrznym, przepływomierzem, nawilżaczem i akcesoriami tlenowymi.
Koncentrator stacjonarny a przenośny – różne możliwości
Domowe koncentratory stacjonarne są przeznaczone do pracy przez wiele godzin na dobę. Zwykle oferują przepływy do 5 l/min (niektóre do 8–10 l/min), są stosunkowo ciężkie, ale stabilne, a ich praca wiąże się z pewnym stałym poziomem hałasu. Prąd z gniazdka jest dla nich podstawowym źródłem zasilania.
Koncentratory przenośne (mobilne) są lżejsze, cichsze i zasilane bateriami. Najczęściej podają tlen w trybie pulsacyjnym (porcje tlenu zsynchronizowane z wdechem), a nie w trybie ciągłym. Mają też niższe maksymalne przepływy i ograniczony czas pracy na akumulatorze. Dlatego u wielu pacjentów funkcjonują jako uzupełnienie – do wyjścia z domu – a podstawą terapii pozostaje koncentrator stacjonarny.
Rola akcesoriów: przewody, kaniule, maski, przedłużacze
Sam koncentrator nie dotyka bezpośrednio pacjenta. Do tego potrzebne są akcesoria:
- przewody tlenowe – elastyczne rurki prowadzące tlen od wyjścia z koncentratora do twarzy pacjenta; występują w różnych długościach,
- kaniule donosowe – cienkie rurki z dwoma krótkimi końcówkami wprowadzanymi do przedsionków nosa; podstawowe narzędzie długoterminowej domowej tlenoterapii,
- maski tlenowe – zakładane na nos i usta, stosowane przy wyższych przepływach lub gdy kaniula jest źle tolerowana,
- przedłużacze tlenowe – dodatkowe odcinki przewodów, które pozwalają pacjentowi poruszać się dalej od urządzenia.
Każdy z tych elementów może być źródłem błędów: nieodpowiednia długość lub złe ułożenie przewodu obniża przepływ i stwarza ryzyko potknięć; zużyta kaniula drażni skórę i śluzówki; nieprawidłowo założona maska powoduje uciekanie tlenu bokiem.
Ograniczenia, których nie widać bez instrukcji
Instrukcja konkretnego modelu zawiera informacje kluczowe z punktu widzenia bezpieczeństwa, a często pomijane podczas pierwszego kontaktu ze sprzętem. Zawiera między innymi:
- dokładną wydajność urządzenia przy różnych przepływach (np. jak spada stężenie tlenu przy 5 l/min),
- maksymalną rekomendowaną długość przewodów tlenowych oraz dopuszczalny typ przedłużaczy,
- harmonogram czyszczenia i wymiany poszczególnych filtrów zewnętrznych,
- opis sygnałów alarmowych (kolor lampek, rodzaj dźwięku) i podstawowe sposoby reakcji,
- warunki pracy: temperatura otoczenia, wilgotność, minimalna odległość od ścian.
Bez tej wiedzy użytkownik bazuje na intuicji. Pytanie kontrolne jest proste: czy domownicy wiedzą, ile metrów może mieć przewód, zanim przepływ zacznie znacząco spadać? Jeśli odpowiedź brzmi „nie”, łatwo o decyzje, które ograniczą skuteczność całej terapii.
Przyjęcie koncentratora do domu – organizacja miejsca i pierwsze ustawienia
Gdzie postawić koncentrator – stabilność, dystans, brak kurzu
Miejsce ustawienia urządzenia wpływa na jego sprawność, hałas w mieszkaniu i bezpieczeństwo. Koncentrator powinien stać na:
- stabilnym, płaskim podłożu (podłoga, solidny niski stolik),
- w pozycji pionowej, zgodnie z zaleceniami producenta,
- w odległości co najmniej kilkunastu centymetrów od ścian i mebli, aby nie zasłaniać wlotów powietrza,
- z dala od źródeł ciepła (kaloryfer, piecyk) i bezpośredniego nasłonecznienia.
Przy wlocie powietrza nie powinno być zasłon, narzut, miękkich zabawek ani sterty kurzu. Zasłonięty wlot oznacza większe obciążenie sprężarki, gorszą filtrację i ryzyko przegrzewania się sprzętu. Koncentrator nie powinien również stać w ciasnym kącie, za fotelem czy w zamkniętej szafce – to prosta droga do przegrzania i alarmów.
Bezpieczeństwo przewodów i zasilania
Urządzenie wymaga stałego dostępu do gniazdka elektrycznego. Błędy na tym etapie to między innymi:
- podłączanie koncentratora przez kilka przedłużaczy „choinkowych”, które łatwo wyrwać lub przegrzać,
- zawieszanie przewodu zasilającego w powietrzu, co sprzyja potknięciom,
- prowadzenie przewodów tlenowych w poprzek głównych ciągów komunikacyjnych w mieszkaniu bez żadnego zabezpieczenia.
Rozwiązania są proste: osobne, dobrze osadzone gniazdko (bez dodatkowych, obciążonych listew zasilających), prowadzenie przewodów tlenowych wzdłuż ścian i mebli, stosowanie prostych klipsów lub taśm, aby unikać luźnych pętli na podłodze. W mieszkaniach, gdzie krąży kilka osób, szczególnie przydatne jest „wyrysowanie” trasy przewodu i konsekwentne jej utrzymywanie.
Pierwsze uruchomienie i test alarmów
Przed pierwszym włączeniem warto wykonać kilka podstawowych czynności:
- przeczytać kartkę z zaleceniami lekarza i instrukcję obsługi – choćby najważniejsze rozdziały,
- sprawdzić, czy filtr zewnętrzny jest założony i czysty,
- podłączyć butelkę nawilżacza, jeśli jest przewidziana, i napełnić ją odpowiednią wodą do zaznaczonego poziomu (woda przegotowana i ostudzona lub zgodnie z zaleceniem serwisu),
- uruchomić urządzenie i pozwolić mu popracować kilka minut bez podłączonego pacjenta – to czas, kiedy sprzęt „dochodzi do siebie” i stabilizuje stężenie tlenu.
Kolejny krok to test dźwięków alarmowych. W wielu modelach po zasłonięciu wlotu powietrza lub odłączeniu przewodu tlenowego uruchamia się sygnał alarmowy. Krótka próba pozwala domownikom nauczyć się, jak brzmi alarm i jak świecą się kontrolki. Gdy po kilku tygodniach o 3 nad ranem rozlegnie się ten dźwięk, nie będzie paniki, tylko konkretna reakcja.
Typowe błędy przy starcie terapii
Początek domowej tlenoterapii to moment, w którym najczęściej pojawiają się powtarzalne problemy:
Początek terapii tlenowej w domu to często mieszanka stresu, nowych informacji i pośpiechu. W takiej atmosferze najłatwiej o schematyczne pomyłki:
- ustawienie „na oko” przepływu – pacjent lub rodzina przekręcają pokrętło, „żeby był silniejszy tlen”, zamiast trzymać się wartości z zalecenia lekarskiego,
- brak sprawdzenia pływaka – przepływomierz ustawiony między kreskami, a nie dokładnie na nich, co przy małych przepływach (np. 1 l/min) robi realną różnicę,
- uruchamianie koncentratora tylko „jak jest duszno” – przy przewlekłej niewydolności oddechowej lekarz zwykle zleca stałą liczbę godzin tlenoterapii, a nie doraźne korzystanie jak z inhalatora,
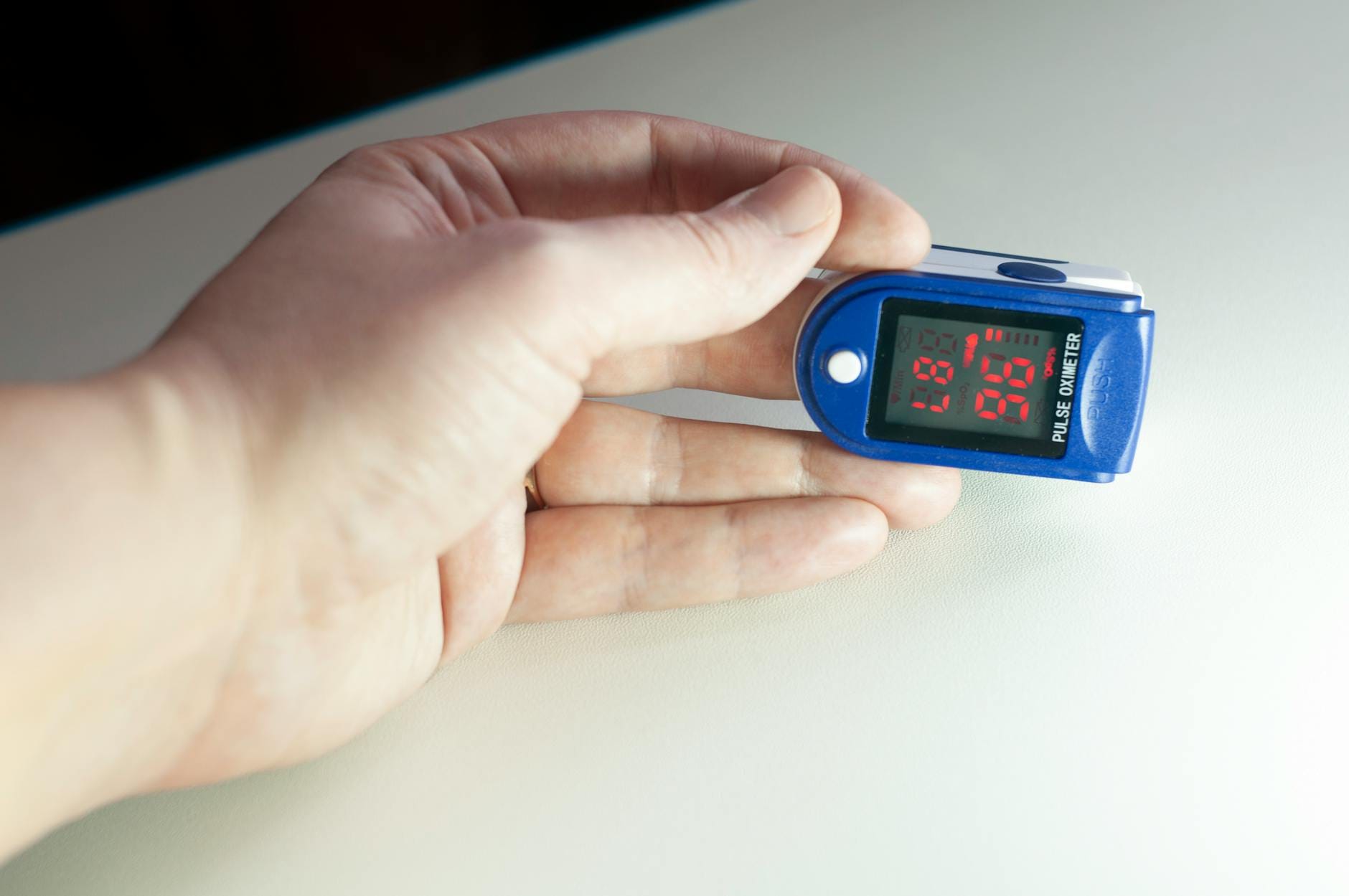
- pomijanie kontroli saturacji – pulsoksymetr leży w szufladzie, a domownicy nie wiedzą, jakie wartości uznaje się dla danej osoby za akceptowalne,
- brak planu awaryjnego – nikt nie wie, co zrobić, gdy zabraknie prądu albo urządzenie zgłosi błąd, a serwis nie odbiera od razu telefonu.
Proste pytanie porządkujące: czy każdy, kto opiekuje się pacjentem, umiałby samodzielnie włączyć koncentrator, ustawić właściwy przepływ i rozpoznać przynajmniej jeden alarm? Jeśli odpowiedź brzmi „nie”, warto przeprowadzić krótkie „szkolenie domowe” jeszcze zanim wydarzy się coś nagłego.
Ustawianie przepływu tlenu – gdzie najczęściej dochodzi do pomyłek
Mylenie zaleceń lekarza z „samopoczuciem”
Zlecony przez lekarza przepływ (np. 2 l/min przez 16 godzin na dobę) jest skutkiem oceny badań: gazometrii, saturacji, ogólnego stanu chorego. To nie jest wartość orientacyjna, którą zmienia się według bieżącego nastroju. Typowe scenariusze rodzące błędy to:
- „Dzisiaj czuję się gorzej, dam więcej tlenu” – samodzielne podbijanie przepływu do 4–5 l/min bez konsultacji. U pacjentów z przewlekłą niewydolnością oddechową i retencją CO2 może to paradoksalnie pogorszyć oddychanie,
- „Dzisiaj jest lepiej, to trochę zmniejszymy” – obniżanie przepływu „na próbę”, co prowadzi do długotrwałego niedotlenienia, którego pacjent może nie odczuć od razu,
- „Na noc wyłączymy, żeby odpocząć od hałasu” – odstawianie tlenu w godzinach, w których organizm najbardziej go potrzebuje (sen, poobiednia drzemka).
Jeżeli pojawia się wrażenie, że przy zlecanym przepływie pacjent nadal jest duszny, pojawia się ból głowy, senność lub odwrotnie – nadmierne pobudzenie, to sygnał, by skontaktować się z lekarzem, a nie samodzielnie zmieniać ustawienia.
Nieprawidłowe odczytywanie przepływomierza
Przepływomierz z pływakiem wymaga jednej, ale kluczowej zasady: ustawienie odczytu na środku kuleczki, a nie na jej dolnej czy górnej krawędzi. Najczęstsze pomyłki to:
- patrzenie na skalę pod kątem (z góry albo z dołu) i zaniżanie lub zawyżanie wskazania,
- pozostawianie pływaka „pomiędzy kreskami”, bo „to prawie 2 l/min”,
- brak korekty, gdy przy zmianie przepływu kula początkowo „skacze”, a po chwili stabilizuje się w innym miejscu.
Dobrą praktyką jest ustawianie przepływu przy spokojnie pracującym urządzeniu, z twarzą na wysokości przepływomierza i krótką chwilą obserwacji, aż pływak się uspokoi. Jeśli kilka osób w rodzinie obsługuje sprzęt, warto upewnić się, że wszyscy w ten sam sposób interpretują wskazanie.
Zmiany przepływu bez kontroli saturacji
Pulsoksymetr jest prostym narzędziem weryfikującym, czy tlenoterapia działa zgodnie z planem. Błąd pojawia się wtedy, gdy:
- tlenu jest „więcej, bo tak bezpieczniej”, bez sprawdzenia, jak rośnie saturacja i jak czuje się pacjent,
- spadki saturacji (np. przy wysiłku, spacerze do łazienki) są ignorowane lub maskowane doraźnym „podkręcaniem” przepływu,
- nikt nie notuje wyników – trudno wtedy lekarzowi ocenić, czy trzeba zmienić dawkę tlenu, czy poszukać innej przyczyny pogorszenia.
Dla przejrzystości można wprowadzić prosty zeszyt: data, godzina, ustawiony przepływ, saturacja w spoczynku i po krótkim wysiłku (np. przejściu kilku kroków), objawy. To nie jest biurokracja dla zasady, ale konkretne dane, które pomagają uniknąć zarówno zbyt niskich, jak i zbyt wysokich ustawień.
Zapominanie o czasie, nie tylko o liczbie litrów
Tlenoterapię długoterminową często określa się w godzinach na dobę. Pacjent ma korzystać z koncentratora nie tylko wtedy, gdy jest mu ciężko, ale także profilaktycznie – np. 15–18 godzin dziennie. Typowe zaniedbanie dotyczy właśnie czasu:
- urządzenie jest włączone tylko w ciągu dnia, a wieczorem – „żeby był spokój” – wyłączane,
- plan dnia nie uwzględnia przerw na odpoczynek z tlenem po wysiłku (np. po kąpieli, dłuższym marszu po mieszkaniu),
- brak prostego sposobu kontroli, ile realnie godzin koncentrator pracuje (większość modeli ma licznik czasu).
Pytanie kontrolne: ile godzin wczoraj koncentrator był faktycznie włączony? Jeżeli domownicy nie są w stanie podać choćby przybliżonej liczby, łatwo o systematyczne „podkradanie” czasu tlenoterapii, którego nikt nie zauważa z dnia na dzień.
Kaniule, maski i przewody tlenowe – dobór, wymiana, higiena
Dobór kaniuli donosowej – rozmiar i komfort
Kaniula donosowa jest podstawowym „łączeniem” pacjenta z koncentratorem. Niewłaściwie dobrana od razu rodzi problemy: otarcia, ból, słabą tolerancję terapii. Kluczowe elementy to:
- rozmiar końcówek donosowych – zbyt duże rozpychają przedsionki nosa i powodują ból, zbyt małe łatwo się wysuwają i „uciekają” w bok,
- długość kaniuli – standardowe modele mają ok. 2 m; przy dłuższych odcinkach stosuje się przedłużacze, a nie „domowe sztukowanie” kolejnych kaniul,
- rodzaj materiału – miększe tworzywa są łagodniejsze dla skóry, ale niektóre osoby źle znoszą kontakt z konkretnym typem plastiku.
Jeśli pacjent skarży się na ból w okolicy nosa, zaczerwienienie lub pieczenie, warto sprawdzić nie tylko ustawienia przepływu, lecz także samą kaniulę: jej rozmiar, sztywność, sposób założenia wokół uszu i pod brodą.
Najczęstsze błędy przy zakładaniu kaniuli
Błędnie założona kaniula obniża skuteczność terapii i jest po prostu niewygodna. W praktyce powtarzają się te same problemy:
- końcówki skierowane w dół – strumień tlenu trafia w dolną część przedsionka nosa, a nie w głąb jamy nosowej,
- zbyt mocne zaciśnięcie pod brodą – tworzy się „pętla”, która uciska skórę policzków i uszu,
- przewód przeprowadzony z przodu szyi – łatwiej o przypadkowe zahaczenie i ściągnięcie kaniuli,
- brak jakiegokolwiek zabezpieczenia przy okularach – u osób noszących okulary przewód zsuwa się i ociera skórę za uszami.
Pomaga prosty schemat: końcówki do góry, delikatne ułożenie w nosie, przewód na policzkach, za uszami, a następnie luźne zapięcie pod brodą lub z tyłu głowy. W razie częstych podrażnień skóry sprawdza się użycie miękkich osłonek za uszami (np. z gąbki) lub zmiana sposobu prowadzenia przewodu.
Maski tlenowe – kiedy są pomocą, a kiedy przeszkodą
Maska tlenowa przydaje się przy wyższych przepływach lub w sytuacjach, gdy pacjent nie toleruje kaniuli. Jednocześnie generuje inne pułapki:
- zbyt luźne dopasowanie – tlen ucieka bokiem, a efektywne stężenie wdychanego gazu jest niższe niż zakładano,
- zbyt mocne dociśnięcie – otarcia skóry na grzbiecie nosa i policzkach, dyskomfort, który zniechęca do korzystania z maski,
- noszenie maski z opuszczoną częścią nosową – część pacjentów zsuwa maskę tak, by oddychać ustami przy odsłoniętym nosie; przepływ tlenu „ucieka”, a saturacja spada,
- spożywanie posiłków z maską na twarzy – maska ląduje pod brodą, a strumień tlenu omija drogi oddechowe.
Dobrą zasadą jest ustalenie z lekarzem lub pielęgniarką, kiedy dokładnie pacjent ma korzystać z maski, a kiedy z kaniuli. Jasny podział (np. wyższe przepływy przy zaostrzeniu choroby – maska, codzienna terapia – kaniula) ogranicza chaotyczne zmiany i eksperymenty w domu.
Przewody tlenowe i przedłużacze – długość, ułożenie, ryzyko zagięć
Przewód tlenowy z jednej strony ma zapewnić pacjentowi swobodę ruchu, z drugiej – nie może być tak długi i skomplikowanie poprowadzony, by tłumić przepływ. Najczęstsze problemy w praktyce:
- przekroczenie maksymalnej długości zalecanej przez producenta – sumowanie kilku przedłużaczy „bo trzeba dojść do kuchni”,
- ostre załamania – przewód przygnieciony nogą od stołu, drzwiami, kółkiem fotela, co powoduje realne zmniejszenie przepływu,
- skręcanie się przewodu wokół mebli – powstają pętle, które pacjent musi stale „rozplątywać”, a przy okazji łatwo się o nie potknąć,
- łączenie przewodów przypadkowymi złączkami – nieszczelne albo nieprzystosowane elementy obniżają ciśnienie i przepływ.
Bezpieczniejszym rozwiązaniem jest wybranie jednej, przemyślanej trasy przewodu (np. wzdłuż ściany, za meblami), użycie jednego dłuższego przewodu akceptowanego przez producenta i unikanie „kombinowania” z dodatkowymi złączkami. Jeśli mieszkanie jest duże, czasem lepszą opcją jest przestawianie koncentratora między pomieszczeniami niż ciągłe dokładanie metrów rurki.
Higiena kaniul, masek i przewodów – co, kiedy i jak czyścić
Akcesoria tlenowe mają stały kontakt ze skórą i śluzówkami. Z biegiem czasu gromadzi się na nich pot, łój, wydzielina z nosa, wilgoć z wydechu. To idealne środowisko dla bakterii. Błędy higieniczne mają zwykle podobny schemat:
- rzadkie lub żadne mycie – kaniula używana tygodniami bez płukania i wymiany, przewody czyszczone „jak się przypomni”,
- stosowanie silnych detergentów – płyny do mycia naczyń, środki z chlorem, które uszkadzają materiał i pozostawiają drażniące resztki,
- suszenie przy kaloryferze lub na słońcu – przyspieszone starzenie plastiku, mikropęknięcia, większa podatność na zagięcia.
Zasady higieny różnią się nieco w zależności od producenta, ale zwykle obejmują:
- codzienną obserwację kaniuli i masek: czy nie pojawił się nalot, zmiana koloru, nieprzyjemny zapach,
- regularne płukanie ciepłą wodą z łagodnym mydłem (tam, gdzie producent na to pozwala), a następnie bardzo dokładne spłukanie i naturalne suszenie,
- wymianę kaniuli co 2–4 tygodnie lub częściej, jeśli jest wyraźnie zużyta czy zabrudzona,
- wymianę przewodów zgodnie z zaleceniami serwisu (często co kilka miesięcy) albo od razu, gdy pojawią się pęknięcia, twardość czy trwałe załamania.
Jeżeli pojawiają się nawracające infekcje dróg oddechowych, a sprzęt działa prawidłowo, jednym z pierwszych pytań powinna być właśnie higiena akcesoriów: jak często są myte, jak często wymieniane, w jakich warunkach przechowywane.
Podrażnienia skóry i śluzówek – kiedy winny jest tlen, a kiedy sprzęt
Pacjenci często zgłaszają suchość nosa, ból za uszami, zaczerwienienie policzków. W tle mogą być różne mechanizmy:
Podrażnienia skóry i śluzówek – kiedy szukać przyczyny w obsłudze sprzętu
Suchość nosa, krwawienia, ból za uszami czy szczypanie policzków rzadko wynikają wyłącznie z „samego tlenu”. Częściej są efektem kombinacji kilku czynników:
- zbyt wysokiego przepływu w stosunku do zaleceń albo do aktualnego stanu pacjenta,
- braku nawilżania przy wyższych przepływach,
- twardego, starego tworzywa kaniuli czy przewodów, które stało się szorstkie,
- zbyt mocnego docisku przewodów do skóry (np. ciasno zapiętej kaniuli),
- kontaktowego podrażnienia od resztek środków myjących pozostawionych na akcesoriach.
Co wiemy? Jeśli objawy nasilają się przy długim korzystaniu z koncentratora, a łagodnieją po przerwie, pierwszym podejrzeniem jest suchość śluzówek i mechaniczne drażnienie. Czego nie wiemy bez sprawdzenia? Czy przepływ jest zgodny z kartą informacyjną, czy nawilżacz działa poprawnie, czy kaniula nie jest po prostu zużyta.
Praktyczny schemat postępowania przy nowych podrażnieniach:
- Sprawdzić ustawienia przepływu – porównać z zaleceniami, upewnić się, że nikt nie „podkręcił” pokrętła na stałe.
- Ocenić stan kaniuli i przewodów – czy tworzywo nie jest twarde, zażółcone, czy nie ma mikropęknięć, ostrych krawędzi.
- Przejrzeć sposób założenia – czy nie ma punktów silnego ucisku, załamań na uszach, ciasnego zapięcia pod brodą.
- Zapytać o higienę – czy akcesoria były płukane łagodnym środkiem i dobrze spłukane, czy stosowano agresywne detergenty.
Jeżeli mimo wymiany kaniuli, korekty przepływu i poprawy nawilżania objawy nie ustępują, potrzebna jest konsultacja lekarska – czasem konieczna jest zmiana typu akcesoriów (inna kaniula, inny materiał) lub wprowadzenie leczenia miejscowego.
Proste sposoby zmniejszania dyskomfortu bez pogarszania terapii
Część problemów udaje się opanować prostymi modyfikacjami, bez rezygnacji z tlenoterapii. W praktyce sprawdzają się m.in.:
- miękkie osłonki na przewody za uszami – gąbki, bawełniane nakładki lub specjalne „podkładki” redukujące ucisk,
- delikatne przesunięcie przewodu nieco wyżej lub niżej na policzku, aby zmienić miejsce ucisku,
- stosowanie maści ochronnej na skórę za uszami lub na grzbiecie nosa (tam, gdzie opiera się maska) – po wcześniejszym uzgodnieniu z lekarzem,
- nawilżanie śluzówki nosa za pomocą soli fizjologicznej w sprayu lub żelu, a nie tłustych maści czy olejków, które mogą zaburzać pracę rzęsek.
Przykładowo, u starszego pacjenta korzystającego z tlenoterapii całodobowo często wystarcza wymiana twardej, kilku-miesięcznej kaniuli na nową i dołożenie osłonek za uszami, by zniknęły codzienne skargi na ból i „palące” otarcia.
Błędy przy korzystaniu z nawilżacza tlenu
Nawilżacz (buteleczka z wodą montowana przy koncentratorze) ma ograniczyć suchość śluzówek. Źle używany bywa jednak źródłem innych kłopotów: infekcji, spadku wydajności koncentratora, a w skrajnych przypadkach – uszkodzenia sprzętu.
Najczęstsze błędy to:
- używanie wody z kranu – woda wodociągowa zawiera minerały i drobnoustroje; z czasem osad i biofilm pokrywają ścianki butelki,
- rzadka wymiana wody – „dolewanie” kolejnych porcji do starej, mętnej zawartości,
- niedokładne zamykanie nawilżacza – nieszczelności powodują syczenie i spadek przepływu,
- przekraczanie poziomu napełnienia – nalanie wody powyżej kreski „max”, co zwiększa ryzyko przedostania się kropel wody do przewodu tlenowego,
- brak regularnego mycia i dezynfekcji butelki, pokrywki i wewnętrznych elementów.
Bezpieczniejszym standardem jest korzystanie z wody destylowanej lub przegotowanej i ostudzonej, wymiana wody co 24 godziny i mycie butelki zgodnie z instrukcją producenta (zwykle ciepła woda z łagodnym detergentem, dokładne płukanie, okresowa dezynfekcja). Jeżeli w butelce pojawia się osad, zmętnienie lub nieprzyjemny zapach, trzeba ją natychmiast opróżnić, umyć i dopiero potem ponownie napełnić.
Nieprawidłowe podłączanie akcesoriów do koncentratora
Na etapie codziennej obsługi częste są drobne, ale istotne pomyłki przy podłączaniu przewodów, nawilżacza i filtrów. W efekcie tlen zamiast do pacjenta ucieka „w powietrze” lub opór przepływu gwałtownie rośnie.
Najczęściej powtarzają się:
- niedociśnięte złączki między przewodem a wyjściem z koncentratora – przewód wygląda na założony, ale przy poruszeniu łatwo się wysuwa,
- zamiana kolejności elementów – przewód wpięty przed nawilżaczem zamiast po nim, co praktycznie go wyłącza z obiegu,
- dokładanie „trójników” w celu podłączenia dwóch odbiorników (np. maski i kaniuli) do jednego koncentratora,
- użycie niepasujących złączek „z innego zestawu” – powoduje nieszczelności i spadki ciśnienia.
Kontrola jest prosta: po każdym ponownym podłączeniu trzeba uruchomić koncentrator, ustawić zalecony przepływ, założyć kaniulę lub maskę i sprawdzić ręką, czy na końcówkach czuć wyraźny, równy strumień gazu. Jeśli szum urządzenia nie przekłada się na odczuwalny przepływ, winna jest zwykle nieszczelność lub zagięcie przewodu na jednym z odcinków.
Brak reakcji na alarmy i sygnały ostrzegawcze koncentratora
Nowoczesne koncentratory wyposażone są w system alarmów dźwiękowych i świetlnych. Można je uznać za „język”, którym urządzenie informuje o problemie. Typowe błędy domowe polegają na ignorowaniu tych sygnałów lub wyłączaniu ich bez wyjaśnienia przyczyny.
Powtarzający się schemat wygląda tak:
- alarm „przeszkadza” – zostaje wyciszony, a koncentrator jest dalej używany,
- nikt nie zapisuje, kiedy i w jakiej sytuacji alarm się pojawił,
- podczas wizyty serwisowej brak konkretnych informacji utrudnia ocenę przyczyny.
Podstawowe kategorie alarmów (ich dokładny opis zawsze znajduje się w instrukcji):
- alarm zasilania – brak prądu, luźna wtyczka, uszkodzony przedłużacz,
- alarm ciśnienia / przepływu – zagięty przewód, zatkany filtr, problem z nawilżaczem,
- alarm serwisowy – błąd wewnętrzny wymagający interwencji technika.
Przy każdym alarmie pomocne są dwie krótkie notatki: kiedy pojawił się sygnał (np. po włączeniu urządzenia, w trakcie pracy, po przestawieniu koncentratora) i co było wtedy robione (zmiana przewodu, mycie nawilżacza, przełączenie do innego gniazdka). Taka kronika drobnych zdarzeń często ułatwia szybkie znalezienie przyczyny bez zbędnej zwłoki.
Przestawianie koncentratora bez zachowania zasad bezpieczeństwa
Koncentrator to nie jest zwykły „mebel na kółkach”. Nieprawidłowe przenoszenie lub przesuwanie może skończyć się nie tylko uszkodzeniem samego urządzenia, lecz także przerwą w tlenoterapii w najmniej odpowiednim momencie.
Najczęstsze uchybienia:
- ciągnięcie za przewód zasilający zamiast za uchwyt urządzenia,
- przestawianie przy włączonym urządzeniu po nierównej podłodze – wstrząsy, uderzenia o progi,
- stawianie koncentratora zbyt blisko źródeł ciepła (kaloryfer, kuchenka),
- zasłanianie wlotów i wylotów powietrza zasłoną, kocem czy meblem „dla estetyki”.
Koncentrator powinien stać stabilnie, na twardym podłożu, z zachowaniem odstępów od ścian i mebli podanych w instrukcji (zwykle kilkanaście centymetrów z tyłu i po bokach). Każde przestawienie dobrze jest połączyć z krótkim przeglądem: czy filtr wlotowy jest czysty, czy przewody nie zostały przygniecione, czy urządzenie ma swobodny dopływ powietrza.
Nieprawidłowe korzystanie z koncentratora w nocy
Okres nocny jest szczególnie wrażliwy. Pacjent nie kontroluje świadomie pozycji ciała, a domownicy często śpią w innym pomieszczeniu. Błędy popełniane wieczorem i w nocy mają więc większą „siłę rażenia”.
Typowe problemy to:
- zdejmowanie kaniuli „na chwilę” przed snem z zamiarem założenia jej po obejrzeniu programu – i zapominanie o tym,
- brak zabezpieczenia przewodu przy łóżku – pacjent wstając do toalety, zahacza nogą i wyrywa kaniulę lub przewód z koncentratora,
- stawianie koncentratora w zamkniętej, małej wnęce przy łóżku, co utrudnia cyrkulację powietrza i sprzyja przegrzewaniu,
- wyłączanie urządzenia z obawy przed hałasem – mimo zaleconej tlenoterapii nocnej.
Sprawdzonym rozwiązaniem jest stały, powtarzalny rytuał wieczorny: przed zgaszeniem światła krótkie sprawdzenie, czy kaniula jest poprawnie założona, przewód ułożony wzdłuż ściany lub pod łóżkiem w sposób minimalizujący ryzyko potknięcia, a koncentrator stoi w przewiewnym miejscu. Jeżeli hałas urządzenia jest dokuczliwy, czasem wystarcza przestawienie go o kilka kroków dalej i poprowadzenie dłuższego, pojedynczego przewodu.
Samodzielne „naprawy” i modyfikacje sprzętu
W domach, w których sprzęt jest używany codziennie, prędzej czy później pojawia się pokusa, by „coś poprawić”. Dokręcić, podkleić, wymienić filtr na taki „z internetu”, dołożyć dodatkowe elementy. Z punktu widzenia bezpieczeństwa pacjenta to jeden z poważniejszych błędów.
W praktyce obserwuje się m.in.:
- rozkręcanie obudowy koncentratora, aby „wyczyścić w środku kurz” lub „zobaczyć, co piszczy”,
- montowanie nieoryginalnych filtrów, które nie spełniają wymogów przepływu i filtracji,
- zaklejanie taśmą przewodów z widocznymi pęknięciami zamiast ich wymiany,
- przeróbki w instalacji elektrycznej wokół koncentratora (np. przedłużacz domowej roboty, rozgałęźniki wątpliwej jakości).
Koncentrator tlenu jest urządzeniem medycznym, którego parametry (ciśnienie, stężenie tlenu, przepływ) muszą mieścić się w określonych granicach. Każda nieautoryzowana ingerencja utrudnia późniejszą diagnostykę awarii i może prowadzić do sytuacji, w której sprzęt pracuje „pozornie prawidłowo”, ale faktyczny poziom tlenu na wyjściu jest niższy od wymaganego.
Brak współpracy między rodziną a personelem medycznym
W tle wielu błędów przy użytkowaniu koncentratora pojawia się wspólny mianownik: brak jasnej komunikacji. Pacjent, rodzina, pielęgniarka środowiskowa, lekarz prowadzący i serwisant sprzętu działają równolegle, lecz nie zawsze spójnie.
Konsekwencje tego stanu rzeczy są przewidywalne:
- domownicy zmieniają przepływ tlenu „po swojemu”, bo nie rozumieją, dlaczego ustawiono akurat taką wartość,
- personel medyczny nie ma kompletnych danych o tym, jak często i jak długo koncentrator jest używany,
- serwis przyjeżdża do urządzenia, o którym wie tylko tyle, że „coś piszczy i słabiej dmucha”.
Proste narzędzia – kartka przy koncentratorze z zapisanym zalecanym przepływem i czasem tlenoterapii, krótkie notatki o alarmach, zapisy saturacji przy różnych aktywnościach – porządkują sytuację. Ułatwiają także podejmowanie decyzji: czy problem dotyczy obsługi sprzętu, czy stanu zdrowia pacjenta, czy samego koncentratora.
Najczęściej zadawane pytania (FAQ)
Jakie są najczęstsze błędy przy korzystaniu z koncentratora tlenu w domu?
Najczęściej powtarzają się trzy grupy błędów: zły przepływ tlenu (zbyt niski lub zbyt wysoki), nieregularne korzystanie z koncentratora oraz zaniedbania dotyczące akcesoriów (kaniule, maski, przewody, nawilżacz). W praktyce oznacza to np. samodzielne „kręcenie” pokrętłem w zależności od samopoczucia, włączanie koncentratora tylko „jak jest duszno” albo używanie tej samej kaniuli przez wiele tygodni.
Skutek? U części chorych narasta przewlekłe niedotlenienie, u innych – zwłaszcza z zaawansowaną POChP – ryzyko hiperkapnii przy zbyt wysokim przepływie. Dodatkowo brudne lub zagięte przewody obniżają realny dopływ tlenu, a suche śluzówki i ciągłe podrażnienie nosa zniechęcają do terapii.
Jak prawidłowo ustawić przepływ tlenu w koncentratorze, żeby nie zrobić sobie krzywdy?
Przepływ tlenu ustawia się wyłącznie według zlecenia lekarza, na podstawie saturacji i przebiegu choroby. Prawidłowo ustawiony jest wtedy, gdy pływak w przepływomierzu (mała „kuleczka” w rurce z podziałką) znajduje się dokładnie na poziomie zleconej wartości, np. 2 l/min. Nie podkręca się go „profilaktycznie” ani „żeby szybciej pomogło”.
Jeżeli mimo stosowania zaleconego przepływu pojawia się narastająca senność, ból głowy, splątanie lub przeciwnie – silna duszność i sinienie warg, nie zwiększa się dawki na własną rękę. W takiej sytuacji konieczny jest pilny kontakt z lekarzem lub pogotowiem, bo nie wiemy, czy mamy do czynienia z niedotlenieniem, czy już z nadmiarem tlenu i hiperkapnią.
Jak często wymieniać kaniule, maski i przewody tlenowe w domu?
Minimalne zalecenia są zwykle podobne, choć konkretne terminy mogą się różnić w zależności od producenta i lekarza prowadzącego. W typowej praktyce przyjmuje się, że:
- kaniulę donosową wymienia się co 2–4 tygodnie lub wcześniej, jeśli jest sztywna, przebarwiona, drażni nos albo ma widoczne zanieczyszczenia,
- maskę tlenową wymienia się co kilka tygodni–miesięcy, przy czym powinna być myta zgodnie z instrukcją co kilka dni,
- przewody tlenowe i przedłużacze wymienia się co kilka miesięcy lub częściej, jeśli są załamane, „pamiętają” zagięcia, odkształcają się lub źle się łączą.
Brudne akcesoria to większe ryzyko infekcji i gorsza skuteczność tlenoterapii. Dobrym sygnałem alarmowym jest brzydki zapach z maski lub kaniuli, trudne do usunięcia osady albo widoczne pęknięcia przewodu.
Co grozi przy zbyt niskim lub zbyt wysokim przepływie tlenu z koncentratora?
Zbyt niski przepływ prowadzi do przewlekłego niedotlenienia. Objawia się to nie tylko dusznością, ale też zmęczeniem, sennością w dzień, bólami głowy rano, gorszą pamięcią, drażliwością. Z czasem uszkodzeniu ulegają narządy szczególnie wrażliwe na brak tlenu – serce, mózg, nerki. To proces powolny, więc łatwo go przeoczyć, jeśli pacjent „oszczędza” tlen lub używa koncentratora tylko „od święta”.
Zbyt wysoki przepływ – zwłaszcza u osób z zaawansowaną POChP – może z kolei osłabić fizjologiczny napęd oddechowy i doprowadzić do hiperkapnii (nadmiaru dwutlenku węgla we krwi). Typowe sygnały to ospałość, narastające otępienie, ból głowy, spowolnienie reakcji, w ciężkich przypadkach zaburzenia świadomości. Dodatkowym skutkiem dużych przepływów jest silne wysuszanie śluzówek nosa i gardła.
Jak dbać o nawilżacz i wodę w koncentratorze tlenu, żeby nie łapać infekcji?
Nawilżacz (butelka z wodą) ma jednocześnie pomagać śluzówkom i nie stać się „inkubatorem” dla bakterii. W praktyce stosuje się kilka prostych zasad: używanie wody zgodnej z zaleceniem producenta (zwykle woda przegotowana i ostudzona lub woda destylowana), codzienna wymiana wody oraz regularne mycie i osuszanie pojemnika. Nie dolewa się świeżej wody do starej.
Jeśli w butelce pojawia się osad, przebarwienia lub śluz, a także gdy pojemnik pęknie albo nie domyka się szczelnie, trzeba go wymienić. Brudny nawilżacz to prosty sposób na nawracające zapalenia dróg oddechowych, którym można stosunkowo łatwo zapobiec.
Czy mogę palić papierosy lub gotować przy włączonym koncentratorze tlenu?
Palnie papierosów, używanie zapalniczek, świeczek, kuchenki gazowej czy grillowanie w pobliżu źródła tlenu jest jednym z najpoważniejszych błędów. Koncentrator nie jest butlą pod wysokim ciśnieniem, ale stale wzbogaca powietrze w tlen. W takim środowisku ogień rozprzestrzenia się szybciej, a zwykłe iskrzenie może skończyć się pożarem lub oparzeniami twarzy.
Bezpieczna praktyka to całkowity zakaz palenia w pomieszczeniu, w którym pracuje koncentrator, i unikanie wszelkich otwartych źródeł ognia w zasięgu przewodów tlenowych i strumienia tlenu. Jeśli domownicy palą, robią to na zewnątrz, z wyraźnie oddzieloną strefą od miejsca, gdzie stoi urządzenie i przebywa pacjent.
Jak uniknąć zaginania przewodów tlenowych i spadku skuteczności tlenoterapii?
Zagięty lub zbyt długi przewód tlenowy może znacząco obniżyć realny przepływ tlenu, nawet gdy przepływomierz pokazuje prawidłową wartość. Rozsądny kompromis polega na dobraniu takiej długości przewodu i przedłużaczy, która pozwala swobodnie poruszać się po mieszkaniu, ale nie tworzy plątaniny rurek na podłodze.
W praktyce pomaga: prowadzenie przewodów wzdłuż ścian, unikanie ostrych zagięć za meblami, regularne sprawdzanie, czy wąż nie „zapamiętał” zgięcia, a także korzystanie z prostych uchwytów lub organizerów. Jeżeli mimo prostowania przewód nadal się załamuje, wymaga wymiany – w przeciwnym razie pacjent dostaje mniej tlenu, niż wskazuje skala na urządzeniu.